Otras secciones de este sitio:
☞ ☞ ☞ ☞
☞ Índice de este número ☞
☞ ☞ ☞
☞ Más revistas ☞
☞ ☞ ☞
☞ Búsqueda
Others sections in this web site:
☞ ☞ ☞ ☞
☞ Contents of this number ☞
☞ ☞ ☞
☞ More journals ☞
☞ ☞ ☞ ☞ Search Artículo:
Tratamiento farmacológico de la hipertensión arterial pulmonar
Derechos reservados, Copyright © 2002: Sociedad Mexicana de Cardiología
Revista Mexicana de Enfermería Cardiológica
Número
Number 3
Septiembre-Diciembre
September-December2002
Volumen
Volume 10
edigraphic.com
Recibido para publicación: 22 de septiembre 2001 Aceptado para publicación: 2 de abril 2002
Dirección para correspondencia: Enf. Card. Silvia Hernández Morales
Instituto Nacional de Cardiología “Ignacio Chávez”
Juan Badiano No. 1 Col. Sección XVI. Del. Tlalpan México, D.F. Tel: 55 73 52 55.Subdirección de Enfermería. Ext. 1150. www.cardiología.org.mx.
Tratamiento farmacológico de la hipertensión
arterial pulmonar
Enf. Card. Silvia Hernández Morales,* Enf. Gloria Díaz Mora**
* Jefa de Enfermeras. Terapia Intensiva Posquirúrgica, turno nocturno.
** Servicio de Cardioneumología. Instituto Nacional de Cardiología “Ignacio Chávez”.
RESUMEN
La hipertensión pulmonar es una enfermedad de mal pronóstico, cuya sobrevida no rebasa los 8 años. El tratamiento actual tiene dos vertientes: los antihipertensivos orales y los vasodilatadores inhala-dos. La hipertensión arterial pulmonar primaria (HAP) es un esta-do patológico en el que la presión arterial pulmonar rebasa los 25 mmHg en reposo, sin que exista una enfermedad cardiaca o pulmo-nar clínicamente importante; tres elementos se combinan para pro-ducir un aumento de la resistencia vascular pulmonar: vasocons-tricción, remodelaje de la pared y trombosis in situ. Sin embargo,
aún queda por esclarecer si estos trastornos son la causa o el efecto de la enfermedad. El cuadro clínico se caracteriza por disnea, fatiga, angina y síncope. El cateterismo derecho es un estudio fundamen-tal dadas sus implicaciones diagnósticas, pronósticas y terapéuticas. Se han logrado progresos considerables en los últimos 15 años, la respuesta inicial a la administración de vasodilatadores identifica a los pacientes que tienen probabilidades de responder al tratamiento oral a largo plazo utilizando medicamentos como adenosina, nifedi-pina, diltiazen o en su caso, óxido nítrico. Este reto terapéutico im-plica una participación activa del personal de enfermería el cual tie-ne que realizar una valoración continua de los datos hemodinámi-cos del paciente que pudieran evidenciar alteraciones en la presión arterial sistémica y al mismo tiempo planificar de manera oportuna sus intervenciones para evitar complicaciones.
Palabras clave: Hipertensión pulmonar, tratamiento farmacoló-gico en la hipertensión pulmonar, enfermería.
ABSTRACT
The lung hypertension is an illness of bad presage whose survive doesn’t surpass the 8 years. The current treatment has two slopes: the antihypertensive oral and the inhaled vasodilator. The primary lung arterial hypertension (HAP) it is a pathologi-cal state in which the lung arterial pressure surpasses the 25 mmHg in rest, without a cardiac illness exists or lung clinically important; three elements combine to produce an increase of the lung vascular resistance: vasoconstrictor, reshaping of the wall and thrombosis in situ. However, it is still to clarify if these dys-functions are the cause or the effect of the illness. The clinical symptom is characterized by dyspnea, fatigue, angina and synco-pe. The right catheter is a given fundamental study its diagnostic implications, prediction and therapeutic. Considerable progress-es have been achieved in the last 15 years, the initial answer to the vasodilators administration identify the patients that have probabilities of responding to the long term oral treatment using medications like adenosine, nifedipine, diltiazen or in its case, nitric oxide. This therapeutic challenge implies the nurse person-nel’s active participation which has to carry out a valuation con-tinuous of the patient’s hemodynamic data that could evidence alterations in the systemic arterial pressure and at the same time to plan in an opportune way its interventions to avoid complica-tions.
Key words: Lung hypertension, pharmacological treatment in the lung hypertension, nursing.
INTRODUCCIÓN
so-Hernández MS y col. Tratamiento farmacológico de la hipertensión arterial pulmonar
Revista Mexicana de Enfermería Cardiológica 2002;10 (3): 109-114
110
edigraphic.com
:rop odarobale FDP
VC ed AS, cidemihparG
arap
acidémoiB arutaretiL :cihpargideM brevida una vez que se realiza el diagnóstico no
so-brepasa los 8 años. Esto crea la necesidad de contar con métodos diagnósticos y terapéuticos eficaces con el objetivo de aumentar la sobrevida y mejorar la ca-lidad de vida de los pacientes. Actualmente el trata-miento farmacológico tiene dos vertientes, los anti-hipertensivos sistémicos y los vasodilatadores loca-les inhalados,2 cuya indicación se basa en el tipo de
hipertensión pulmonar, es decir primaria o secunda-ria. En el caso de la hipertensión arterial pulmonar primaria el tratamiento tiene una piedra angular que es la respuesta al reto farmacológico con adeno-sina, procedimiento que se lleva a cabo en el servicio de cardioneumología de este Instituto.
La participación de enfermería en el tratamiento farmacológico de la HAP es fundamental, toda vez que es responsable de administrar los fármacos, eva-luar la respuesta hemodinámica y detectar oportu-namente los efectos deletéreos de los mismos.
HIPERTENSIÓN PULMONAR PRIMARIA
La HAP primaria es un estado patológico que se carac-teriza por elevaciones sostenidas de la presión de la ar-teria pulmonar sin que se halle una causa demostrable. Entre los criterios para el diagnóstico utilizados en los Institutos Nacionales de Salud de los Estados Unidos de Norteamérica, se incluye una presión media de la arteria pulmonar de más de 25 mmHg en reposo, o más de 30 mmHg con ejercicios y la exclusión de una enfer-medad valvular cardiaca del lado izquierdo, enferme-dad miocárdica, cardiopatía congénita y de cualquier enfermedad respiratoria del tejido conectivo o trom-boembólica crónica clínicamente importantes.1
El primer informe sobre la hipertensión pulmo-nar primaria se realizó en 1891, fecha en la que el profesor Alfred Fishman publicó la descripción de una autopsia que mostraba aumento del tamaño de la arteria pulmonar del cadáver sin signos de enfer-medad del pulmón ni del corazón. En 1951, se decla-raron 39 casos en Estados Unidos y se le dio nombre a la enfermedad. En el Instituto Nacional de Cardio-logía, se estudia e investiga la HAP desde 1978.
La incidencia estimada de la hipertensión pulmo-nar primaria fluctúa entre 1 a 2 casos por millón en la población general,1 se desconoce la incidencia de la
en-fermedad vascular pulmonar en pacientes con otras enfermedades. Sin embargo, al parecer del 0.5 al 2% de los pacientes con hipertensión portal o con infec-ción por el Virus de Inmunodeficiencia Humana (VIH) presentan una enfermedad vascular pulmonar.
Debido a que la HAP aparece en únicamente un pe-queño porcentaje de personas con otras enfermedades, se ha propuesto que esta forma de hipertensión requie-re de cierta prequie-redisposición, quizás genéticamente de-terminada, es más frecuente en mujeres de edades comprendidas entre los 21 y los 40 años. Recientemen-te se produjo un aumento en el número de casos de HAP, hecho que se asoció con el consumo de anorexí-genos como la fenfluramina y la dexfenfluramina.
La HAP secundaria es una complicación frecuente en la historia natural de la enfermedad de múltiples cardiopatías y neumopatías, en las cuales el aumento de flujo sanguíneo produce cambios en la musculatu-ra arterial pulmonar.2,3
FISIOPATOLOGÍA
Tres elementos se combinan para producir un au-mento de la resistencia vascular en pacientes con hi-pertensión pulmonar primaria: vasoconstricción, re-modelaje de la pared vascular y trombosis in situ.4
Los trastornos en la función del endotelio vascular pulmonar también pueden ser importantes; un des-equilibrio de la proporción de los metabolitos de la prostaciclina respecto a los metabolitos del trom-boxano (ambas sustancias son eicosanoides circulan-tes con efectos divergencirculan-tes sobre la agregación de las plaquetas y el tono de la musculatura lisa vascular) indica que o un aumento en la actividad del trom-boxano o una disminución en la actividad de la pros-taciclina pudieran contribuir a la patogénesis.1 Los
trastornos en la síntesis del óxido nítrico vasorrela-jante derivado del endotelio y el aumento en la pro-ducción de la endotelina vasoconstrictora derivada del endotelio, también han sido asociados con la hi-pertensión pulmonar. Sin embargo, aún queda por esclarecer si estos trastornos son la causa o el resul-tado de la enfermedad.4 La proliferación de tejido
in-timal y adventicial se produce después de la vaso-constricción a medida que progresa la enfermedad. La trombosis se puede producir como resultado de lesiones del endotelio, de una fibrinólisis anormal, de un aumento en la actividad procoagulante y de trastornos plaquetarios.
DIAGNÓSTICO
edigraphic.com
síntomas y el establecimiento del diagnóstico es aproxi-madamente de 2 años y en aproxiaproxi-madamente el 10% de los pacientes el diagnóstico no se establece hasta des-pués de 3 años de que inician los síntomas.4 El cuadro
clínico se caracteriza por: disnea que es la razón más frecuente por la cual se solicita ayuda médica, se pro-duce en el 60% de los pacientes. Sin embargo, casi to-dos los pacientes la reportan a medida que progresa la enfermedad; la fatiga es un síntoma precoz frecuente; la angina y el síncope, especialmente al realizar un es-fuerzo, son indicativos de limitaciones más severas en el volumen cardíaco. Aproximadamente el 10% de los pacientes, normalmente mujeres, reportan síntomas del fenómeno de Raynaud.2
La ecocardiografía puede descartar una enfermedad congénita, valvular y miocárdica y puede ser un medio para calcular la presión sistólica en la arteria pulmo-nar.4 Los resultados de la exploración de la
ventilación-perfusión son normales o revelan una distribución irregular del trazador, especialmente en la enfermedad venosa oclusiva pulmonar. Dadas sus implicaciones diagnósticas, pronósticas y terapéuticas es un estudio fundamental en la hipertensión pulmonar, realizarlo de manera completa implica no sólo la cuantificación de las presiones pulmonares, sino la valoración de otros aspectos hemodinámicos indispensables, como el flujo sanguíneo y la resistencia vascular tanto pulmo-nar como sistémica, es importante también la valora-ción de la funvalora-ción ventricular derecha.
TRATAMIENTO
La hipertensión vascular primaria es una enferme-dad progresiva para la cual no existe cura, se han re-portado remisiones espontáneas, pero estos casos son raros. Se han logrado progresos considerables en el tratamiento en el curso de los últimos 15 años y existen estrategias tanto farmacológicas como qui-rúrgicas para su tratamiento.
El principio fundamental para el tratamiento con vasodilatadores se basa en la observación de que la vasoconstricción es un rasgo prominente de esta en-fermedad, la respuesta inicial a la administración del vasodilatador identifica de forma precisa a los pacien-tes que tienen probabilidades de responder al trata-miento oral a largo plazo. Por esta razón es imperati-vo evaluar la vasorreactividad pulmonar durante un estudio hemodinámico antes de iniciar el tratamiento a largo plazo. No existen criterios uniformemente aceptados respecto a una respuesta beneficiosa a la administración de un vasodilatador. Los pacientes que experimentan una reducción en la presión de la arteria pulmonar acompañada por un aumento en el volumen cardíaco y escasos cambios en la presión sis-témica o en la saturación de oxígeno arterial tienen probabilidades de presentar una mejoría hemodiná-mica y sintomática sostenida, así como una supervi-vencia prolongada. Por el contrario, existen más pro-babilidades de que se deteriore el estado del paciente
Cuadro I. Fármacos utilizados en el tratamiento farmacológico de hipertensión pulmonar.6
Dosis Vida media/ Efectos Consideraciones de
Fármaco habitual vía adm. colaterales enfermería.
Diltiazem
Nifedipina
Óxido nítrico
120-900 mg/día
30-40 mg/día
5-80 ppm
2-4,5 h oral
2-5 h oral
15-30 seg. inhalado
Edema periférico cefalea, náuseas, foto-sensibilidad
Edema, cefalea, náusea, hipotensión, dermatitis, palpitaciones
Los más conocidos (metahe-moglobinemia y toxicidad debida al NO2) la toxicidad relacionada con su naturaleza oxidante y posible generación de radicales libres es objeto de debate en la actualidad
Valorar el ECG, en busca de alt. En el PR y/o bloqueo A/V.
Deben vigilarse datos de intoxicación digitálica, ya que la adm. conjunta eleva los niveles de digoxina hasta en un 50%.
Hernández MS y col. Tratamiento farmacológico de la hipertensión arterial pulmonar
Revista Mexicana de Enfermería Cardiológica 2002;10 (3): 109-114
112
edigraphic.com
cuando aumenta la presión de la arteria pulmonar o cuando no sufre cambios, cuando la presión arterial sistémica se reduce excesivamente, cuando se reduce el volumen cardíaco o la saturación de oxígeno o cuando aumenta la presión atrial derecha. Existen discrepancias en cuanto a la utilidad del tratamiento con vasodilatadores en pacientes que han experimen-tado una reducción aguda en la resistencia vascular pulmonar (durante la administración de un vasodila-tador) como resultado de un aumento en el volumen cardiaco sin que se produzca una reducción en la pre-sión de la arteria pulmonar. Aunque la tolerancia a los ejercicios pudiera ser mejorada en dichos pacien-tes, la función ventricular derecha pudiera verse ad-versamente afectada. No se conoce si el tratamiento vasodilatador a largo plazo mejora la supervivencia en este grupo de pacientes. En el cuadro I se describen los
fármacos utilizados en el tratamiento de la HAP, dosis habitual, vida media, vía de administración, efectos co-laterales y algunas consideraciones de enfermería.
El estudio integral de algunas formas de hiperten-sión pulmonar en especial la primaria, requieren del estudio completo de la hemodinámica pulmonar. Dentro del estudio, es fundamental realizar un reto farmacológico con el objeto de establecer o no una reactividad vascular pulmonar y así normar el trata-miento a largo plazo.
El reto farmacológico con infusión de adenosina es muy satisfactorio ya que permite establecer la existencia de vasorreactividad y permite identificar a los pacientes que responderán a vasodilatadores ora-les como la nifedipina. La adenosina es un producto intermedio del metabolismo del ATP, tiene propieda-des vasodilatadoras y vida media ultracorta, esta úl-tima característica le confiere la selectividad en el le-cho vascular pulmonar; ejerce su acción a nivel pul-monar y cuando alcanza la circulación sistémica su efecto prácticamente se ha perdido. El protocolo se inicia con una infusión de 50 µg/kg de peso, a través de aurícula derecha, por minuto durante 3 minutos, se repiten las mediciones hemodinámicas y se valora la respuesta; si la respuesta es favorable (disminuye PAO2 o las RVP en un 20%), termina la valoración, de no ser así, la infusión se aumenta en la misma do-sis hasta obtener respuesta. Al terminar el médico decidirá si inicia o no nifedipina.
PARTICIPACIÓN DE ENFERMERÍA
En el estudio hemodinámico inicia con el ingreso del paciente al servicio con el apoyo emocional y la expli-cación de qué procedimiento se le realizará y el
obje-tivo de éste, así mismo verifica que el estudio esté autorizado por un familiar.
Una vez en la sala de estudio hemodinámico, la enfermera lo instala en la mesa, registra las constan-tes vitales de ingreso y prepara el material y equipo: catéter central y catéter de flotación, así como los medicamentos que se utilizarán. Por otra parte, cali-bra los polígrafos de presiones y se encarga de medir el perfil hemodinámico incluyendo gasto cardiaco y resistencias vasculares pulmonares.4
Realiza las anotaciones en el expediente y trasla-da al paciente a su unitrasla-dad, vigilando el sitio de pun-ción y el estado hemodinámico de la extremidad.
Actualmente en el Servicio de Cardioneumología del Instituto Nacional de Cardiología “Ignacio Chávez” se llevan a cabo dos protocolos de investigación. El prime-ro con un fármaco análogo de pprime-rostaciclina (UT 15) el cual se administra por vía subcutánea con bomba de infusión continua y el segundo es con un bloqueador no selectivo como la endotelina beta (ETB) o la endote-lina alfa (ETA) de los receptores de endoteendote-lina. La ETA se encuentra en el músculo liso y es mediador de proliferación y vasoconstricción. La ETB se encuentra en astrocitos/neuronas, células epiteliales/endoteliales y células del músculo liso, es mediador de vasodilata-ción vasoconstricvasodilata-ción y broncoobstrucvasodilata-ción. Cabe men-cionar que aún no están disponibles los resultados de estos estudios multicéntricos. Lo que sí se sabe, es que entre los efectos colaterales del UT15 están las lesiones dérmicas por irritación del fármaco en forma local (si-tio de punción) y el daño hepático en el caso del BO-SENTAN.
La participación de enfermería en los estudios UT15 y BOSENTAL consiste en la instalación y manejo de la bomba de infusión subcutánea y el adiestramiento del paciente y/o la familia, el monitoreo de las constantes vitales y la toma de muestras de laboratorio para prue-bas de función hepática, así como la ya mencionada en el estudio hemodinámico cardiopulmonar.
Vasodilatadores inhalados
Óxido nítrico (ON): Sustancia identificada en 1987, ha demostrado ser un potente vasodilatador sintetizado por el endotelio vascular que difunde a la célula muscular lisa adyacente.5 El ON actúa de
redistribu-edigraphic.com
ción del flujo sanguíneo pulmonar hacia áreas no co-lapsadas, mejorando la relación ventilación/perfusión (V/Q). Esta mejoría no es constante; alrededor de un 50% de los pacientes con síndrome de distrés respira-torio del adulto responden con un incremento de la PaO2 o de la relación V/Q a los pocos minutos de al-canzar la dosis eficaz, que debe ser individualizada. Dosis superiores no consiguen mayor efecto, en
cam-bio pueden provocar descensos de la oxigenación.5 No
se conoce ningún parámetro predictivo de respuesta. El descenso de la presión en la arteria pulmonar inducido por ON es dosis dependiente; (en general rangos inferiores a 10-20 ppm). No induce taquifi-laxia, en cambio sí justifica efecto rebote tras su sus-pensión brusca, de forma que tras varias horas de ex-posición debe ser retirado lentamente para evitar
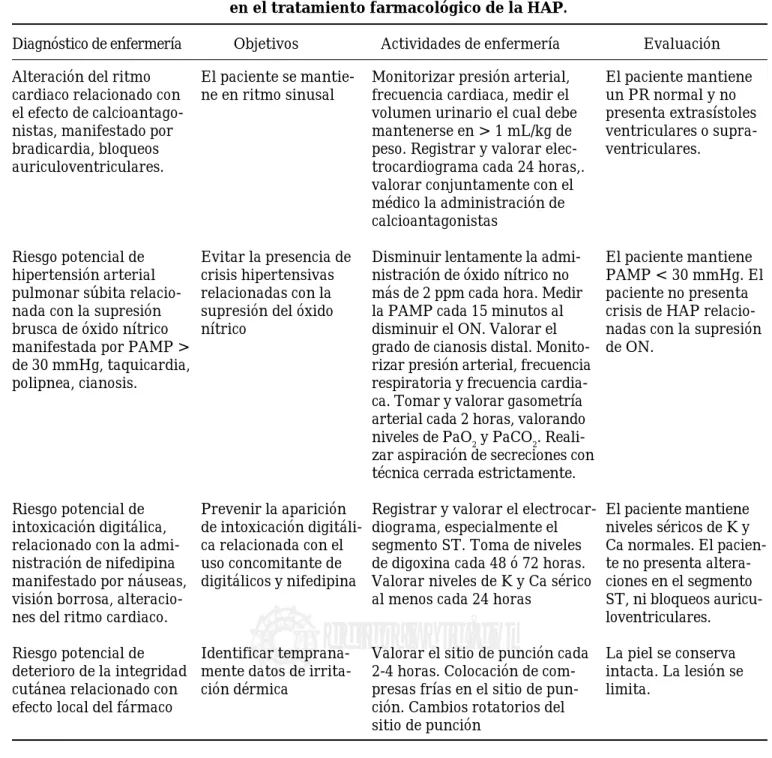
caí-Cuadro II. Ejemplo de aplicación del proceso enfermero en el tratamiento farmacológico de la HAP.
Diagnóstico de enfermería Objetivos Actividades de enfermería Evaluación
Alteración del ritmo cardiaco relacionado con el efecto de calcioantago-nistas, manifestado por bradicardia, bloqueos auriculoventriculares.
Riesgo potencial de hipertensión arterial pulmonar súbita relacio-nada con la supresión brusca de óxido nítrico manifestada por PAMP > de 30 mmHg, taquicardia, polipnea, cianosis.
Riesgo potencial de intoxicación digitálica, relacionado con la admi-nistración de nifedipina manifestado por náuseas, visión borrosa, alteracio-nes del ritmo cardiaco.
Riesgo potencial de deterioro de la integridad cutánea relacionado con efecto local del fármaco
El paciente se mantie-ne en ritmo sinusal
Evitar la presencia de crisis hipertensivas relacionadas con la supresión del óxido nítrico
Prevenir la aparición de intoxicación digitáli-ca relacionada con el uso concomitante de digitálicos y nifedipina
Identificar temprana-mente datos de irrita-ción dérmica
Monitorizar presión arterial, frecuencia cardiaca, medir el volumen urinario el cual debe mantenerse en > 1 mL/kg de peso. Registrar y valorar elec-trocardiograma cada 24 horas,. valorar conjuntamente con el médico la administración de calcioantagonistas
Disminuir lentamente la admi-nistración de óxido nítrico no más de 2 ppm cada hora. Medir la PAMP cada 15 minutos al disminuir el ON. Valorar el grado de cianosis distal. Monito-rizar presión arterial, frecuencia respiratoria y frecuencia cardia-ca. Tomar y valorar gasometría arterial cada 2 horas, valorando niveles de PaO2 y PaCO2. Reali-zar aspiración de secreciones con técnica cerrada estrictamente.
Registrar y valorar el electrocar-diograma, especialmente el segmento ST. Toma de niveles de digoxina cada 48 ó 72 horas. Valorar niveles de K y Ca sérico al menos cada 24 horas
Valorar el sitio de punción cada 2-4 horas. Colocación de com-presas frías en el sitio de pun-ción. Cambios rotatorios del sitio de punción
El paciente mantiene un PR normal y no presenta extrasístoles ventriculares o supra-ventriculares.
El paciente mantiene PAMP < 30 mmHg. El paciente no presenta crisis de HAP relacio-nadas con la supresión de ON.
El paciente mantiene niveles séricos de K y Ca normales. El pacien-te no presenta alpacien-tera- altera-ciones en el segmento ST, ni bloqueos auricu-loventriculares.
Hernández MS y col. Tratamiento farmacológico de la hipertensión arterial pulmonar
Revista Mexicana de Enfermería Cardiológica 2002;10 (3): 109-114
114
edigraphic.com
das en la oxigenación y elevación de la presión en la arteria pulmonar que pueden tener importantes con-secuencias. Los efectos adversos a corto y largo plazo continúan siendo motivo de preocupación por parte de clínicos e investigadores. Los más conocidos (meta hemoglobinemia y toxicidad debida a NO2) no han te-nido consecuencias importantes con la metodología y dosis empleadas. En cambio la toxicidad relacionada con su naturaleza oxidante y posible generación de radicales libres es objeto de debate en la actualidad.5
La enfermera debe tener conocimientos sobre ECG y el tratamiento farmacológico de la hiperten-sión arterial pulmonar ya que los calcioantagonis-tas tienen efecto sobre el sistema de conducción, ra-zón por la cual la valoración del electrocardiograma debe ser minuciosa, especialmente medirá el inter-valo PR que debe medir entre .12 y .21 ms, el seg-mento ST es plano y si éste se torna negativamente cóncavo indica la presencia incipiente de intoxica-ción digitálica, también debe evaluar la presencia de arritmias del tipo de las extrasístoles ventricula-res y supraventriculaventricula-res,2 cuya presencia suele
em-peorar la evolución de estos pacientes. Por otra par-te, estos fármacos al actuar sobre la musculatura lisa conllevan el riesgo de hipotensión arterial sis-témica,6 por esto la enfermera monitoriza los signos
vitales cada 4 horas en tanto se mantengan esta-bles. Sin embargo, si se presentan fluctuaciones de > de 15 mmHg, el monitoreo se lleva a cabo cada hora hasta su estabilización.
Por otro lado, los niveles de calcio y potasio sérico deben tomarse cada 24 horas, ya que estos electrólitos participan activamente en el potencial de acción transmembrana y su elevación o disminución son ca-paces de potenciar el efecto de los digitálicos, aunado a elevar la incidencia de arritmias ventriculares.3 Así
mismo, cada 48 ó 72 horas se toman niveles de digoxi-na puesto que su administración asociada a nifedipidigoxi-na pueden elevar los niveles séricos hasta en un 50%.6
La valoración clínica de enfermería debe ser ex-haustiva, observando el grado de cianosis central y periférica, cuantificando el volumen urinario que debe mantenerse en > de 1 mL/kg de peso corporal y elaborando un registro completo de ésta.
Los pacientes que reciben terapia con ON inhala-do, se encuentran bajo asistencia ventilatoria mecá-nica, por lo que la asistencia de enfermería deberá ser específica; es decir, aunado a los cuidados gene-rales, valorar la respuesta hemodinámica al trata-miento, monitorizando en forma continua la presión arterial pulmonar, las resistencias vasculares pul-monares y el gasto cardiaco. La toma y valoración de
gases arteriales se realiza cada 2 horas, los valores de PO2 tienen especial importancia ya que durante las crisis de HAP los niveles de oxémia disminuyen, el efecto adverso del ON más conocido es la metahe-moglobinemia (> 2%); razón por la cual debe medir-se cada 4 a 6 horas. La supresión brusca de ON pro-duce aumento de la PAP puesto que su efecto es do-sis dependiente,5 esto hace necesario el uso estricto
de sistemas de aspiración cerrado.
Un ejemplo de la aplicación del proceso enfermero en el tratamiento farmacológico de la hipertensión arterial pulmonar se muestra en el cuadro II.
CONCLUSIONES
Actualmente el tratamiento farmacológico de la HAP tiene dos vertientes, los antihipertensivos sis-témicos y los vasodilatadores locales inhalados. La participación de enfermería en el tratamiento far-macológico es fundamental, pues es la responsable de administrar los medicamentos, evaluar la res-puesta hemodinámica y detectar los efectos colate-rales de los mismos. La enfermera debe tener cono-cimientos sobre electrocardiografía ya que los medi-camentos calcioantagonistas tienen efecto sobre el sistema de conducción, especialmente debe vigilar el intervalo PR y el segmento ST; por otra parte, estos fármacos al actuar sobre la musculatura lisa, conllevan el riesgo de hipotensión sistémica severa. Es necesario controlar los niveles de calcio y pota-sio sérico ya que estos electrólitos actúan activa-mente sobre el potencial de acción transmembrana, su elevación o disminución potencia el efecto de los fármacos sobre el mismo. Los pacientes que reciben terapia con óxido nítrico se encuentran bajo venti-lación mecánica por lo que la atención de enferme-ría deberá ser específica, para que este tratamiento sea exitoso para el paciente.
BIBLIOGRAFÍA
1. Robin LJ. Hipertensión arterial pulmonar. De la Prensa
Mé-dica Extranjera. 1997; 336(27:111-7).
2. Thompson JM, Wilson SF. Trastornos respiratorios. Ed.
Mosby. 1a ed. España 1995: pp298.
3. Mary MC. Trastornos cardiovasculares. Ed. Mosby. 1ª. Ed.
España 1995: pp291-293.
4. Myung KP. Manual de cardiología pediátrica. Ed. Mosby. 3ª
ed. España 1996: pp233.
5. Ruíz LM. Terapia actual del síndrome de distrés respiratorio agudo en pacientes pediátricos. Cubana Med. 1997; 36(3-4):
185-97.