UNIVERSIDAD TÉCNICA PARTICULAR DE LOJA
La Universidad Católica de Loja
ÁREA BIOLÓGICA
TITULO DE MAGÍSTER EN GERENCIA DE SALUD PARA EL
DESARROLLO LOCAL
Evaluación financiera de tarqui, madre tierra, bellavista, puerto santa ana,
establecimientos de salud nivel i de atención, provincia pastaza, distrito
16d01, zona3 - 2014
TRABAJO DE TITULACIÓN
AUTORA: Cevallos Ortega, Maria de los Angeles,Dra.
DIRECTOR: Vargas Jaramillo, Luis Roberto, M.S.c.
CENTRO UNIVERSITARIO QUITO
ii
APROBACIÓN DEL DIRECTOR DEL TRABAJO DE TITULACIÓN
Doctor
Luis Roberto Vargas Jaramillo
DIRECTOR DE TRABAJO DE TITULACIÒN
De mi Consideración:
El presente trabajo de titulación denominado Evaluación financiera de Tarqui, Madre tierra, Bellavista, Puerto Santa Ana, establecimientos de salud nivel I de atención, Provincia de Pastaza, del distrito16D01, zona 3 - 2014realizado por la, doctora Maria de los Angeles Cevallos Ortega ha sido orientado y revisado durante su ejecución, ajustándose a las normas establecidas por la Universidad Técnica Particular de Loja, por lo que autorizo su presentación.
Loja ,13 de Noviembre del 2015
f) ________________________
iii
DECLARACIÓN DE AUTORÍA Y CESIÓN DE DERECHOS
DECLARACIÓN DE AUTORÍA Y CESIÓN DE DERECHOS
Yo, Maria de los Ángeles Cevallos Ortega, declaro ser autora del presente trabajo de titulación: Evaluación financiera de Tarqui, Madre tierra, Bellavista, Puerto Santa Ana, establecimientos de salud nivel I de atención, Provincia de Pastaza, del distrito 16D01, zona 3 - 2014, de la Titulación de Magíster en gerencia de salud para el desarrollo local siendo Luis Roberto Vargas Jaramillo director del presente trabajo; y eximo expresamente a la Universidad Técnica Particular de Loja y a sus representantes legales de posibles reclamos o acciones legales.
Adicionalmente declaro conocer y aceptar la disposición del Art. 88 del estatuto Orgánico de la Universidad Técnica Particular de Loja, que en su parte pertinente textualmente dice:
“Forman parte del patrimonio de la Universidad la propiedad intelectual de investigaciones,
trabajos científicos o técnicos y tesis de grado que se realicen a través o con el apoyo
financiero, académico o institucional (operativo) de la Universidad”
f) _______________________________
iv
DEDICATORIA
A mis padres, por su constante apoyo en la superación de sus hijos, y su fe y confianza de que todo es posible con dedicación y esfuerzo.
A mi esposo por su amor, apoyo, compañía y sobre todo por ser mi motivación, inspiración y felicidad.
A los pacientes, razón de la existencia de las Unidades Médicas, siendo ellos los que nos impulsan cada día a ser mejores profesionales.
v
AGRADECIMIENTO
Expreso mi más sincero e imperecedero agradecimiento al personal docente y administrativo del programa de maestría en Gerencia de Salud para el desarrollo local de la Universidad Técnica Particular de Loja por la oportunidad brindada para el mejoramiento y capacitación profesional.
Al Dr. Luis Roberto Vargas Jaramillo, Director de la presente tesis, por su apoyo, conocimientos, tiempo brindado, al guiar con constancia y paciencia la realización del presente trabajo.
Al personal administrativo y de salud de la Zona 3, Distrito 16D01, Provincia de Pastaza, por su apoyo incondicional al cumplimiento de este programa, quienes con sus ideas y recursos posibilitaron cumplir con las metas y deseos de este trabajo.
Mi agradecimiento sincero
vi
ÍNDICE DE CONTENIDOS
APROBACIÓN DEL DIRECTOR DE TRABAJO DE FIN DE TITULACIÓN ... ii
DECLARACIÓN DE AUTORÍA Y CESIÓN DE DERECHOS ... iii
DEDICATORIA ... iv
AGRADECIMIENTOS ... v
CERTIFICACIÓN DE LA UNIDAD FINANCIERA DEL ESTABLECIMIENTO DE¡Error! Marcador no defini ÍNDICE DE CONTENIDOS ... vi
ÍNDICE DE ANEXOS ... ix
ÍNDICE DE GRAFICOS ... x
ÍNDICE DE TABLAS ... xi
RESUMEN ... 1
ABSTRACT ... 2
INTRODUCCION ... 3
PROBLEMATIZACION ... 5
JUSTIFICACION ... 8
OBJETIVOS ... 9
OBJETIVO GENERAL. ... 9
OBJETIVOS ESPECIFICOS. ... 9
CAPITULO I ... 10
1. MARCO TEORICO ... 10
1.1 Marco Institucional ... 11
1.1.1 Aspecto geográfico del lugar ... 11
1.1.2. Dinámica Poblacional... 12
1.1.3 Misión ... 17
1.1.4 Visión ... 18
1.1.5 Organización administrativa de la Unidades de Salud ... 19
1.1.6 Servicios que prestan las Unidades de Salud ... 20
1.1.7 Datos estadísticos de cobertura de las Unidades de Salud ... 26
1.1.8 Características geo-físicas de las Unidades de Salud ... 28
1.1.9 Políticas de la institución. ... 30
1.2 MARCO CONCEPTUAL ... 31
1.2.1 Constitución – Políticas generales – Garantías – Asignaciones. ... 31
vii
CAPITULO II ... 44
2. DISEÑO METOLOGICO ... 44
2.1 Matriz de Involucrados ... 45
2.2 Árbol de Problemas ... 47
2.3 Árbol de Objetivos ... 48
2.4 Matriz del Marco Lógico ... 49
CAPITULO III ... 51
1. RESULTADOS ... ¡Error! Marcador no definido. RESULTADO 1.- SERVICIOS DE SALUD COSTEADOS. ... 52
Actividad 1.1 Socialización del proyecto. ... 52
Actividad 1.2 Taller de inducción al proceso de costos. ... 53
Actividad 1.3 Recolección de información ... 54
Actividad 1.4 Generación de Resultados de Costos ... 59
Actividad 1.5 Instalación del programa WinSIG para procesamiento de datos. ... 59
RESULTADO 2.- SERVICIOS DE SALUD PLANILLADOS. ... 68
Actividad 2.1 Socialización de Tarifario del Sistema Nacional de Salud. ... 68
Resultado del indicador de la actividad. ... 69
Actividad 2.2 Recolección de información de producción del establecimiento de salud. ... 69
Resultado del indicador de la actividad. ... 70
Actividad 2.3 Valoración económica de las prestaciones de salud según el Tarifario del Sistema Nacional de Salud. ... 71
Resultado del Componente 2. ... 73
RESULTADO 3.- ESTRATEGIAS FORMULADAS PARA EL MEJORAMIENTO DE GESTION FINANCIERA ... 74
Actividad 3.1 Cálculo del punto de equilibrio. ... 74
Resultados del indicador. ... 79
Actividad 3.2 Socialización de resultados. ... 79
Actividad 3.3 Diseño de estrategias de mejoramiento. ... 80
3.1.1 Implementar un sistema de monitoreo de la atención médica ... 80
3.1.2 Implementar el monitoreo permanente del componente de gestión de las unidades médicas. ... 81
3.1.3 Implementar el monitoreo de la producción, productividad y rendimiento del personal profesional. ... 82
3.1.4 Cálculo de indicadores de monitoreo y evaluación. ... 82
viii
Actividad 3.5 Análisis con autoridades distritales ... 83
CONCLUSIONES ... 85
RECOMENDACIONES ... 87
BIBLIOGRAFIA ... 88
ix
ÍNDICE DE ANEXOS
ANEXO 1 Acuerdo de Confidencialidad ... 93
ANEXO 2 Matrices de Costos ... 105
ANEXO 3 Consumo de medicinas e insumos médicos y odontológicos ... 153
ANEXO 4 Matriz de Depreciación de muebles y enseres ... 154
ANEXO 5 Gastos fijos generales ... 163
ANEXO 6 Centro de Producción, Rendimientos y Costos ... 165
ANEXO 7 Matrices para validar información del REDDACA. ... 169
ANEXO 8 CAPTURA DE PANTALLA DE WINSIN CUADRO 1 - 4 ... 221
ANEXO 9 Valoración de las prestaciones según el tarifario del sistema nacional ... 229
ANEXO 10 Certificaciones de que se obtuvo los datos y que se visitó las unidades asignadas. ... 264
x
ÍNDICE DE GRAFICOS
GRÁFICO 1 Distribución de la población por Sexo ... 12
GRÁFICO 2 Distribución de la población por edad y sexo ... 13
GRÁFICO 3 Distribución de la población por etnia ... 13
GRÁFICO 4 Distribución de la población por área ... 14
GRÁFICO 5 Pirámide poblacional... 15
GRÁFICO 6 Direcciones Distritales de Salud... 19
GRÁFICO 7 Estatuto y Organigramas establecimiento del Primer nivel de Atención ... 20
GRÁFICO 8 Cartera de Servicios de los Puestos de Salud del M.S.P ... 20
GRÁFICO 9 Cartera de Servicios de los Centros de Salud Tipo A. ... 22
GRÁFICO 10 Pantalla de entrada de WINSIG ... 60
GRÁFICO 11 Punto de Equilibrio de Madre Tierra. ... 75
GRÁFICO 12 Punto de Equilibrio de Tarqui. ... 76
GRÁFICO 13 Punto de Equilibrio de Bellavista. ... 77
xi
ÍNDICE DE TABLAS
Tabla 1 Indicadores Demográficos de Salud en la Provincia de Pastaza ... 15
Tabla 2 Indicadores Determinantes Sociales de la Provincia de Pastaza por Parroquia ... 16
Tabla 3 Indicadores Determinantes Sociales de la Provincia de Pastaza por Parroquia ... 17
Tabla 4 Cartera de Servicios de Puerto Santa Ana ... 21
Tabla 5 Talento Humano fijo Bellavista ... 22
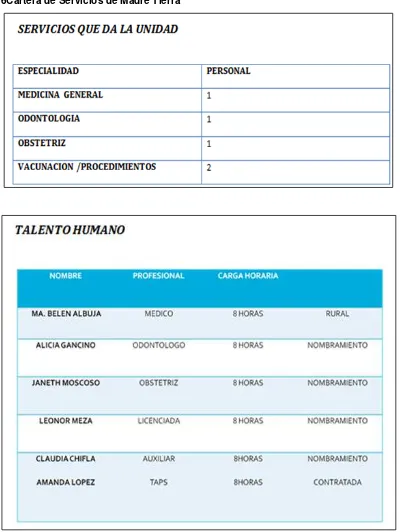
Tabla 6 Cartera de Servicios de Madre Tierra ... 23
Tabla 7 Talento Humano Formal Tarqui... 24
Tabla 8 Personal de Salud informales, promotores, parteras, curanderos por comunidad ... 24
Tabla 9 Prestaciones de salud. ... 25
Tabla 10 Perfil de Morbilidad 2013 del Centro de Salud Tarqui ... 26
Tabla 11 Perfil de Morbilidad 2013 del Centro de Salud Madre Tierra ... 26
Tabla 12 Perfil de Morbilidad 2013 del Puesto de Salud Bellavista ... 27
Tabla 13 Perfil de Morbilidad 2013 del Puesto de Salud Puerto Santa Ana ... 27
Tabla 14 Características Geofísicas de las Unidades de Salud ... 28
Tabla 15 Consumo de medicinas en insumos médicos y odontológicos. ... 56
Tabla 16 Gastos fijos generales ... 57
Tabla 17 Costos de Atención Anual ... 61
Tabla 18 Costos por población asignada ... 62
Tabla 19 Costos por servicios ... 63
Tabla 20 Componente de los costos por servicios ... 64
Tabla 21 Costos Directos ... 65
Tabla 22 Costos Indirectos ... 65
Tabla 23 Costos Netos ... 66
Tabla 24 Costos Fijos ... 67
Tabla 25 Costos Variables ... 68
Tabla 26 Valoración económica anual de la Unidad de Madre Tierra ... 71
Tabla 27 Valoración económica anual de la Unidad Tarqui ... 71
Tabla 28 Valoración económica anual de la Unidad de Bellavista ... 72
Tabla 29 Valoración económica anual de la Unidad de Puerto Santa Ana ... 72
Tabla 30 Punto de Equilibrio de Madre Tierra. ... 74
Tabla 31 Punto de Equilibrio de Tarqui. ... 76
Tabla 32 Punto de Equilibrio de Bellavista. ... 77
xii
1 RESUMEN
El estado ecuatoriano a través de la Constitución determina: La salud derecho que garantiza el Estado.
Toda actividad realizada en salud representa un costo; se debe saber que los servicios de salud deben ser rentables y sostenibles a un costo que el Estado pueda solventar, la única manera es conocer el punto de equilibrio entre el costo y la facturación.
El presente proyecto, se realizó basado en el análisis de su facturación y la valoración de costos generados en las Unidades de Salud de Primer Nivel del MSP, ubicadas en la Zona 3, Distrito 16D01 que comprendieron Madre Tierra, Tarqui, Bellavista y Puerto Santa Ana , 2014; a través de la revisión de la producción reflejada en el (REDDACA), informes de financiero con respecto al gasto de los diferentes servicios, medicación, insumos , depreciaciones, mano de obra.
La información de difícil obtención, las Unidades no registran un sistema de costeo detallado, completo y específico para cada unidad, presentan datos de facturación incompleta y en ocasiones mal llenado y falta de comunicación entre los servicios de financiero, talento humano, bodega, etc.
2 ABSTRACT
The Ecuadorian government through the Constitution determine: Health is right guaranteed by the State.
Any activity that takes place in health represents a cost; know that health services should be profitable and sustainable at a cost that the state can afford, the only way is to find the balance between the cost and billing.
This project was made based on an analysis of turnover and valuation of costs incurred in the health units of First Level of MSP, located in Zone 3, District 16D01, taken place in Mother Earth, Tarqui, Bellavista and Puerto Santa Ana, 2014, through the revision of production reflected in the (RDACAA), financial reports regarding the expenditure of the different services, medication, supplies, depreciation and labor.
The final information was difficult to obtain, that the assigned units do not record a detailed, complete and specific costing system to each unit; they have incomplete billing data and sometimes incorrect filling and lack of communication between financial services, human talent, warehouse, etc.
3
INTRODUCCION
La calidad de vida de una población es el resultado o consecuencia de varios procesos complejos, entre los que la salud juega un rol particular. En la Constitución de la República del Ecuador (CRE) elaborada por la última Asamblea Constituyente y aprobada en
referéndum en el año 2008, que en el artículo 66, establece “el derecho a una vida digna,
que asegure la salud, alimentación y nutrición, agua potable, vivienda, saneamiento ambiental, educación, trabajo, empleo, descanso y ocio, cultura física, vestido, seguridad
social y otros servicios sociales necesarios”. (Constitución de la República del Ecuador,
2008)
La salud es un derecho que garantiza el Estado, “el financiamiento público en salud será
oportuno, regular y suficiente, y deberá provenir de fuentes permanentes del Presupuesto
General del Estado.” Adicionalmente, se define que “los recursos públicos serán distribuidos
con base en criterios de población y en las necesidades de salud.” (Art. 366)
El incremento permanente del financiamiento para salud está previsto en la vigésima
segunda disposición transitoria de la Constitución, en la que manda que el “Presupuesto
General del Estado destinado al financiamiento del sistema nacional de salud, se incrementará cada año en un porcentaje no inferior al cero punto cinco por ciento del
Producto Interior Bruto, hasta alcanzar al menos el cuatro por ciento”, esto como el mínimo
que se debe destinar para garantizar el derecho a salud. (DT 22)
Actualmente el ente rector de la Salud Pública en el Ecuador es el Ministerio de Salud Pública, el mismo que es el encargado de aplicar la Ley Orgánica del Sistema Nacional de Salud, que se desarrolla en base al modelo de atención integral en salud (MAIS), teniendo como integrantes del Sistema (capítulo III art 7 Régimen de Salud): a todas las entidades públicas dedicadas a salud. (Véase Anexo N.-1). Por este motivo, los Centros de Salud de Madre Tierra y Tarqui y los Puestos de Salud Bellavista y Puerto Santa Ana, forma parte del modelo de atención integral de salud.
4
Actualmente no existe un conocimiento claro por parte del equipo que maneja los recursos económicos de la salud con respecto a la evaluación del financiamiento de las unidades. El mismo que debe tener una visión de Empresa Social del Estado, dato muy importante,pues cuyo valor agregado tendría una alta rentabilidad social en donde la solidaridad, eficiencia la calidad y la sostenibilidad sean los principios y el accionar de su gestión ya que al tener indicadores de gestión en los servicios de salud, éstos permitan el analizar y la toma de decisión oportuna, generando una cultura de control del gasto
5
PROBLEMATIZACIÓN
La Constitución del Estado Ecuatoriano en su capítulo II, sección 7, Art. 32 , determina : “La
salud es un derecho que garantiza el Estado” (ASAMBLEA CONSTITUYENTE, 2008), el
Ministerio de Salud Pública, ha incrementado cambios estructurales a partir del 2007, tales como el fortalecimiento del Modelo de Atención Integral de Salud con enfoque Familiar, Comunitario e Intercultural, gratuidad e inversión en establecimientos de salud, lo que ha determinado un incremento de la cobertura poblacional.
El Ministerio de Salud Pública expide mediante acuerdo ministerial No 458. De mayo del
2001, el “Tarifario del Sistema Nacional de Salud”, instrumento técnico que permite el
reconocimiento económico a los prestadores de salud, por los servicios prestados en el contexto de la red pública y complementaria.
Uno de los elementos imprescindibles para el análisis de la gestión de la unidad de salud es
el relacionado con el “punto de equilibrio,” “punto muerto” o “umbral de rentabilidad,” que “puede definirse como aquella cifra de ventas/actividad en que la organización ni pierde ni gana; es decir, es el punto de ventas o actividad en el que se cubre la totalidad de los costes fijos y variables pero que no genera ningún beneficio. De ahí que se hable de umbral de
rentabilidad, a partir de ese punto la organización puede empezar a producir beneficios”
(Gisbert i Gelonch, 2002, pág. 134) “El punto de equilibrio es una herramienta financiera que
permite determinar el momento en el cuál las ventas cubrirán exactamente los costos, expresándose en valores, porcentaje y/o unidades, además muestra la magnitud de las utilidades o pérdidas de la empresa, cuando las ventas exceden o caen por debajo de este punto, de tal forma que éste viene a ser un punto de referencia a partir del cual un incremento en los volúmenes de ventas generará utilidad, pero también un decremento ocasionará pérdidas, por tal razón se deberán analizar algunos aspectos importantes, como
son los costos fijos, costos variables y los ingresos generados.” (Sepúlveda Álvarez,
Mosquera Mosquera, & Gaviria Flórez, 2014, pág. 29)
6
La inercia o la tradición en la asignación de recursos económicos a las unidades de salud; las mismas condicionantes en la gestión interna de los diferentes tipos de recursos en la unidad, y la debilidad crónica en la gestión financiera en las unidades de salud no han permitido la incorporación de metodologías, técnicas e instrumentos modernos en la gestión financiera de las unidades de salud del primer nivel de atención.
En las unidades asignadas de Madre Tierra, Tarqui, Bellavista y Puerto Santa Ana, se pudo constatar que estas no disponen de una contabilidad por cada centro de coste o de responsabilidad para poder conocer los costos de cada uno de los productos de la unidad, de cada uno de los servicios y por cada paciente. Asimismo, no se conoce la estructura de los costes de producción de cada uno de los servicios, lo que no permite a su vez la facturación o planillaje por los servicios o atenciones producidas en la unidad ante el ente financiador o al fondo que asigna los recursos económicos al centro sanitario.
Tampoco se conoce si los costes de producción de los servicios en la unidad se compadecen con los ingresos o asignaciones que recibe, así como si con los costes identificados y el volumen de producción se puede conocer si se ha logrado el punto de equilibrio y si se obtienen beneficios para el centro sanitario.
En consecuencia, es muy difícil saber el nivel de eficiencia en la producción de los diferentes servicios que se tiene en el centro sanitario, su tendencia y su influencia en la evolución de los costos de los servicios de salud.
Esto porque no se han manejado esto datos como se hace en otras instituciones como el IESS, en donde se obtiene información de costo y facturación es completa de forma diaria por paciente y por unidad, que sería lo correcto e ideal, además no existe el personal capacitado para recolectar, procesar y analizar la información, provocando datos incompletos y muchas veces poco veraces, esto debido a que el personal está poco sensibilizado con respecto al tema, lo que ocasiona que se desconozca el costo beneficio de todos y cada uno de los procedimientos médicos en la unidad; además otro de los problemas es que existe limitada facturación de las prestaciones de salud, debido a que en el proyecto se pudo comprobar que se obvian mucha información beneficiosa.
7
en REDCCA y otros no es real, pues mucha información se escapa para ser colocada en los informes de las unidades de las que ellos dependen.
Considerando todo lo anterior, es pertinente realizar la siguiente pregunta:
8
JUSTIFICACIÓN
En el sector público la carencia de evaluación financiera hace que se asignen presupuestos no acordes con la realidad a cada una de las unidades operativas; es por esto que la evaluación de gestión financiera, es fundamental para analizar la gestión de una entidad de salud.
Como cualquier negocio, los servicios de salud deben evaluarse financieramente, de manera constante y ver los posibles escenarios para evitar sorpresas en su desarrollo. Un desequilibrio entre ingresos y egresos, pone en riesgo la política institucional y la inversión del estado ecuatoriano
Por esto que se considera importante la ejecución de este proyecto de investigación -acción, ya que a través de la práctica de una de las actividades gerenciales, como es la Evaluación financiera de Establecimientos de Salud de Primer Nivel ayudara a los maestrantes a concientizarse y evidenciar la realidad financiera así mismo motivara a la reflexión sobre la gestión y las formas de accionar en este componente prioritario para la calidad de la prestación de los servicios de salud.
El propósito del presente trabajo es realizar la evaluación financiera en el Centro de Salud Madre Tierra, Tarqui y del Puesto de Salud de Bellavista y Puerto Santa Ana pertenecientes al distrito 16DO1, Zona 3, con el fin de contribuir al uso óptimo de recursos asignados a dichas unidades operativas.
La implementación de un modelo financiero eficiente permitirá realizar un análisis de costos, valoración económica de las prestaciones de salud y formulación de estrategias para el mejoramiento de gestión financiera.
9 OBJETIVOS
OBJETIVO GENERAL.
Evaluar y analizar la gestión financiera de las unidades de salud de primer nivel Madre Tierra, Tarqui, Bellavista, Puerto Santa Ana,del distrito 16 D 01, Zona 3 Pastaza,medianteel análisis de costos, facturación de las prestaciones y formulación de estrategias de mejoramiento,para fortalecerlaeficiencia enlautilización adecuadaderecursos en las instituciones de salud.
OBJETIVOS ESPECIFICOS.
1.-Realizar costeo de los servicios de salud.
2. Valorar económicamente las prestaciones de salud en base al tarifario del sistema nacional de salud
11 1.1 Marco Institucional
El siguiente trabajo, se realizó en la Provincia de Pastaza, que corresponde a la Zona 3, Distrito 16 D01.
Las unidades de salud Nivel I, asignadas son las a continuación citada:
Centro de Salud Tarqui, pertenece a Parroquia Tarqui, Cantón Pastaza.
Centro de Salud Madre Tierra, pertenece a Parroquia Madre Tierra, Cantòn Mera.
Puesto de Salud Bellavista, pertenece a Parroquia Shell, Cantón Mera.
Puesto de Salud Puerto de Santa Ana, pertenece a Parroquia Madre Tierra, Cantón
Mera.
1.1.1 Aspecto geográfico del lugar
PROVINCIA DE PASTAZA
Bandera
Escudo
12
Las vías de acceso a la provincia como a sus diferentes cantones y parroquias son terrestres, las mismas constituidas de asfalto en buen estado, una aérea, pues en la Parroquia de Shell tiene el aeropuerto Río Amazonas y fluvial.
Cantones:
Arajuno, Mera, Pastaza y Santa Clara
Parroquias: Arajuno:Curaray.
Mera:Madre Tierra, Shell
Pastaza: Canelos, Diez de agosto, Montalvo, Pomona, Fátima, Rio Tigre, Tarqui, Teniente Hugo Ortiz, El Triunfo, Sarayacu, Simón Bolívar, Rio Corrientes, Veracruz, Puyo
Santa Clara:San José.
1.1.2. Dinámica Poblacional
Según los datos recogidos del Censo de Población y Vivienda del 2010.
La población Nacional es de 14’483.499,000 habitantes.
La población de la Provincia de Pastaza es de 83.933,000 habitantes.
GRÁFICO 1Distribución de la población por Sexo
13
GRÁFICO 2Distribución de la población por edad y sexo
Fuente: Censo de Población y Vivienda del 2010 Elaborado por: Maestrante
GRÁFICO 3Distribución de la población por etnia
14
GRÁFICO 4Distribución de la población por área
Fuente: Censo de Población y Vivienda del 2010 Elaborada por: Maestrante.
La población de la Provincia de Pastaza cuenta con 41.673% de hombres y 42.260% de mujeres dando una distribución casi equitativa en relación al género.
En relación a las etnias es una parroquia multiétnica pero que su gran mayoría son personas auto identificados como mestizas el porcentaje es de 46.383% y de personas indígenas también es importante pues ocupa el 33.399% de la población y en menor escala están presentes en la parroquia afro ecuatorianos y montubios esto debido a que es un lugar de alto índice de migración.
15
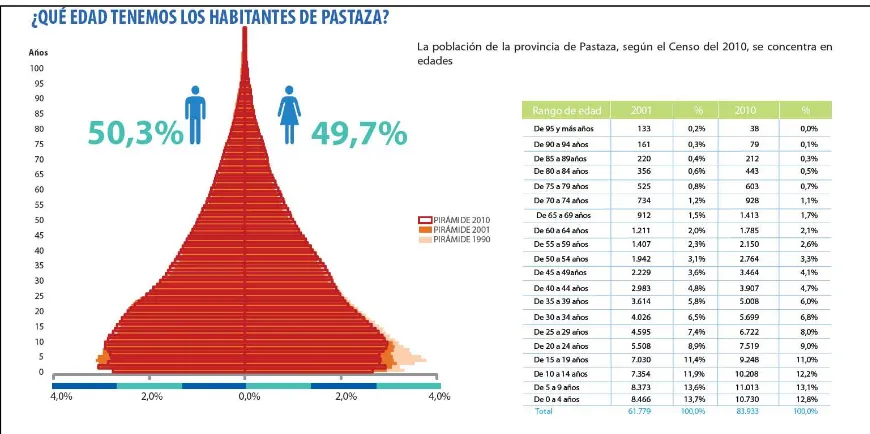
GRÁFICO 5Pirámide poblacional
[image:27.595.93.528.154.371.2]Fuente: Censo de Población y Vivienda del 2010
Tabla 1Indicadores Demográficos de Salud en la Provincia de Pastaza
LUGAR INDICADORES CANTIDAD
PROMEDIO NACIONAL CENSO 2010
Pastaza TASA DE FECUNDIDAD 3,18 % 2,38
Pastaza TASA DE NATALIDAD (POR CADA 1000
HABITANTES) 15,67%
Pastaza MORTALIDAD GENERAL ( X 1000 HABITANTES)
2,78% 5,01
Pastaza MORTALIDAD INFANTIL (X 1000 NACIDOS
VIVOS) 7,291 % 19,06
Pastaza MORTALIDAD MATERNA(X 10.000 NACIDOS
VIVOS) 1 % 110,00
Pastaza TASA DE ENVEJECIMIENTO 11,63 % 20,78
Pastaza % DISCAPACIDADES (MENTAL FÍSICA
MOTORA) 2,224 %
Pastaza DISCAPACIDAD FÍSICA 47,39%
Pastaza DISCAPACIDAD INTELECTUAL 19,06%
Pastaza DISCAPACIDAD AUDITIVA 15,38%
Pastaza DISCAPACIDAD VISUAL 12,81 %
Pastaza DISCAPACIDAD PSICO-SOCIAL 4,05 %
Pastaza DISCAPACIDAD DE LENGUAJE 1,33 %
Pastaza % ADOLESCENTES (SEXO MEF) Pastaza NÚMERO MUJERES EN EDAD
FÉRTIL(MUJERES DE 15 A 49 AÑOS DE EDAD)
20,71 % 3.804,98
16
En relación a fecundidad y natalidad en Pastaza, es alta en relación al promedio nacional que es de 2.38 y respectivamente, esto puede deberse a que las herramientas de anticoncepción generalmente no son aceptadas completamente por la población sobre todo de la etnia indígena que optan por medidas tradicionales pero que no son efectivas siempre, o simplemente no presentar la precaución del caso para evitar un alto porcentaje de embarazos.
El índice de envejecimiento es menos que a nivel nacional, esto hace pensar que la población de Pastaza es mayor en grupos etarios menores.
[image:28.595.94.534.355.655.2]El porcentaje de disparidades si llama la atención, pues es alto sobre todo de discapacidades físicas, pues esto deja una interrogante, que está pasando con los habitantes de Pastaza, será quizá que existe promiscuidad, o factores externos contaminantes que provocan ente tipo de discapacidades.
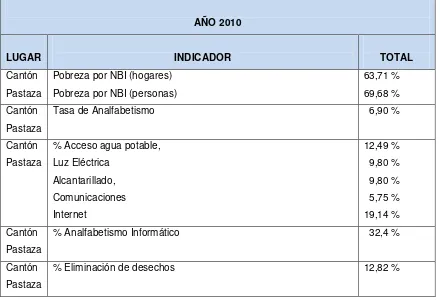
Tabla 2Indicadores Determinantes Sociales de la Provincia de Pastaza por Parroquia
AÑO 2010
LUGAR INDICADOR TOTAL
Cantón Pastaza
Pobreza por NBI (hogares) Pobreza por NBI (personas)
63,71 % 69,68 % Cantón
Pastaza
Tasa de Analfabetismo 6,90 %
Cantón Pastaza
% Acceso agua potable, Luz Eléctrica
Alcantarillado, Comunicaciones Internet
12,49 % 9,80 % 9,80 % 5,75 % 19,14 % Cantón
Pastaza
% Analfabetismo Informático 32,4 %
Cantón Pastaza
17
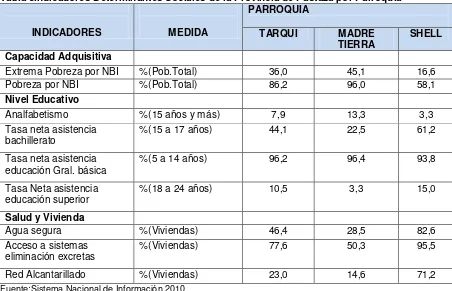
Tabla 3Indicadores Determinantes Sociales de la Provincia de Pastaza por Parroquia
INDICADORES MEDIDA
PARROQUIA
TARQUI MADRE
TIERRA SHELL
Capacidad Adquisitiva
Extrema Pobreza por NBI %(Pob.Total) 36,0 45,1 16,6
Pobreza por NBI %(Pob.Total) 86,2 96,0 58,1
Nivel Educativo
Analfabetismo %(15 años y más) 7,9 13,3 3,3
Tasa neta asistencia
bachillerato %(15 a 17 años) 44,1 22,5 61,2
Tasa neta asistencia
educación Gral. básica %(5 a 14 años) 96,2 96,4 93,8
Tasa Neta asistencia
educación superior %(18 a 24 años) 10,5 3,3 15,0
Salud y Vivienda
Agua segura %(Viviendas) 46,4 28,5 82,6
Acceso a sistemas
eliminación excretas %(Viviendas) 77,6 50,3 95,5
Red Alcantarillado %(Viviendas) 23,0 14,6 71,2
Fuente:Sistema Nacional de Información 2010 Elaborada por: Maestrante.
Los determinantes de la salud de Pastaza demuestran que existen brechas muy significativas la pobreza tiene tasas elevadas sobre todo en el área rural, en donde se ubican las unidades asignadas, el analfabetismo mantiene todavía porcentajes importantes y en el área digital es mucho más marcado.
En el acceso a servicios básicos en agua potable y alcantarillado se evidencia que el bajo los mismos que son cruciales en la salud de la población con excepción de Shell que su porcentaje es de 71.2% factores que influyen en este sitio posiblemente es una área turística.
1.1.3 Misión
18 1.1.4Visión
El Ministerio de Salud Pública, ejercerá plenamente la gobernanza del Sistema Nacional de Salud, con un modelo referencial en Latinoamérica que priorice la promoción de la salud y la prevención de enfermedades, con altos niveles de atención de calidad, con calidez, garantizando la salud integral de la población y el acceso universal a una red de servicios, con la participación coordinada de organizaciones públicas, privadas y de la comunidad.
Valores:
Respeto.- Entendemos que todas las personas son iguales y merecen el mejor
servicio, por lo que nos comprometemos a respetar su dignidad y a atender sus necesidades teniendo en cuenta, en todo momento, sus derechos.
Inclusión.- Reconocemos que los grupos sociales son distintos y valoramos sus diferencias.
Vocación de servicio.- Nuestra labor diaria lo hacemos con pasión.
Compromiso.- Nos comprometemos a que nuestras capacidades cumplan con todo aquello que se nos ha confiado.
Integridad.- Tenemos la capacidad para decidir responsablemente sobre nuestro
comportamiento”.
Justicia.- Creemos que todas las personas tienen las mismas oportunidades y trabajamos para ello.
Lealtad.- Confianza y defensa de los valores, principios y objetivos de la entidad, garantizando los derechos individuales y colectivos.
Objetivos Estratégicos:
Objetivo 1: Incrementar la eficiencia y efectividad del Sistema Nacional de Salud.
Objetivo 2: Incrementar el acceso de la población a servicios de salud.
Objetivo 3: Incrementar la vigilancia, la regulación, la promoción y prevención de la salud.
Objetivo 4: Incrementar la satisfacción de los ciudadanos con respecto a los servicios de salud.
Objetivo 5: Incrementar las capacidades y competencias del talento humano.
Objetivo 6: Incrementar el uso eficiente del presupuesto.
19
Objetivo 8: Incrementar el desarrollo de la ciencia y la tecnología en base a las prioridades sanitarias de la salud.(11)
1.1.5 Organización administrativa de las Unidades de Salud
La organización administrativa de mis unidades de salud asignadas Centro de Salud de Tarqui, Centro de Salud Madre Tierra,Puesto de Salud Bellavista y Puesto de Salud Puerto Santa Ana, siguen los parámetros establecidos por el Ministerio de Salud Publica quien constituye su Organismo Rector, por este motivo su distribución en universal a todas las unidades a su nivel establecido.
De esta forma mis unidades están asignadas al Nivel de atención I que corresponden a Puestos de Salud y Centro de Salud tipo A, las mis que están dirigidas por el Jefe Distrital, y la autoridad directa en cada establecimiento es el Director de la Unidad.
El Director es el encargado de supervisar cada una de las funciones del personal médico y administrativo, con la finalidad de bridar un servicio de calidad y calidad a la población que acude a estas unidades de salud.
La parte financiera y de talento humano en estas unidades está en los departamentos distritales correspondientes.
GRÁFICO 6Direcciones Distritales de Salud
20
GRÁFICO 7Estatuto y Organigramas establecimiento del Primer nivel de Atención
Fuente: Estatuto del MSP 2013
1.1.6 Servicios que prestan las Unidades de Salud
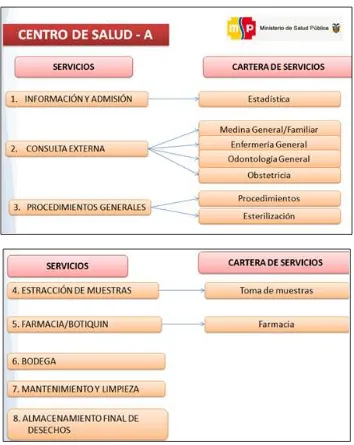
Esta cartera de servicios es para las unidades Bellavista y Puerto Santa Ana que son Puestos de Salud según indica la normativa del MSP quien ha establecido esta cartera detallada a continuación.
GRÁFICO 8Cartera de Servicios de los Puestos de Salud del M.S.P
21 Puerto Santa Ana:
Al visitar la Unidad de Santa Ana se constata que su cartera de servicios es la siguiente:
Tabla 4Cartera de Servicios de Puerto Santa Ana
Fuente: Diagnóstico Situacional de Puerto Santa Ana 2014
Bellavista:
En el puesto de salud de Bellavista , el personal estable encontrado es la Odontologa quien es la Directora de la Unidad y las Sra TAPS.
El resto de personal que atiende en esta casa de salud es itinerante de la Shell, el mismo que consta de un medico general, el mismo que brinda atencion solo los dias Martes, su registro de atenciòn y consumo de medicina es descargada en el Centro de Salud de la Shell a donde pertenenece, el mismo que se traslada con insumos mèdicos y medicaciòn, pues la unidad no cuenta con farmacia.
Tambien cuentan con una Ostetriz que brinda atenciòn los dias miercòles cada 15 dìas ella tambièn pertenece a Shell.
22
Tabla 5Talento Humano fijo Bellavista
CARGO NUMERO FUNCIONARIOS
ODONTOLOGO 1 Od. Paola Bran
TAPS 1 Srta. Doris Cabrera
Fuente: Diagnóstico Situacional de Bellavista 2014
La cartera de servicios de los Centros de Salud de Tarqui y Madre Tierra según indica la normativa del MSP es la siguiente:
GRÁFICO 9Cartera de Servicios de los Centros de Salud Tipo A.
23 Madre Tierra:
Tabla 6Cartera de Servicios de Madre Tierra
24 Tarqui:
Tabla 7Talento Humano Formal Tarqui
PROFESIONALES CARGO
Dra. Rosario Villamagua Médico especialista en Atención Primaria de Salud
Dr. Daniel Parada Médico. Rural
Dra. Isabel Unamuno Odontóloga
Dra. Brenda Moya Odontóloga
Obs. Llanet Moscoso Obstetriz
Lcda. Gabriela Lora Enfermera, Directora U.O. Lcda. Gabriela Flores Enfermera Rural
Sr. Samuel Calapucha Aux. de Enfermería Asintente de Farmacia TAPS
Internos Rotativos eventuales Fuente: Diagnóstico Situacional de Tarqui 2014
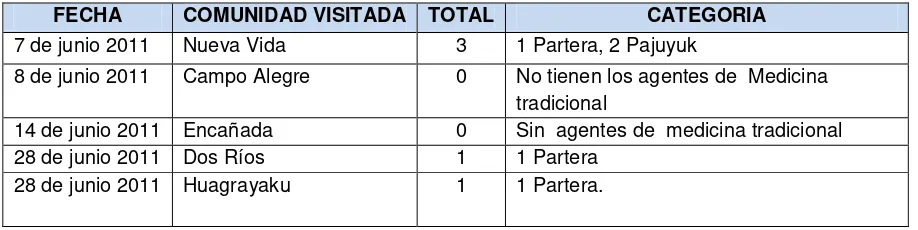
Tabla 8Personal de Salud informales, promotores, parteras, curanderos por comunidad
FECHA COMUNIDAD VISITADA TOTAL CATEGORIA
7 de junio 2011 Nueva Vida 3 1 Partera, 2 Pajuyuk
8 de junio 2011 Campo Alegre 0 No tienen los agentes de Medicina tradicional
14 de junio 2011 Encañada 0 Sin agentes de medicina tradicional
28 de junio 2011 Dos Ríos 1 1 Partera
28 de junio 2011 Huagrayaku 1 1 Partera.
Fuente: Diagnóstico Situacional de Tarqui 2014
Dentro de las prestaciones de servicios que deben ser cumplidas de acuerdo al Modelo Integral de Atención de Salud; lasunidades operativas cumplen parcialmente con la realización de las mismas debido a varios factores, entre ellos el límite en el número de talento humano.
25
26
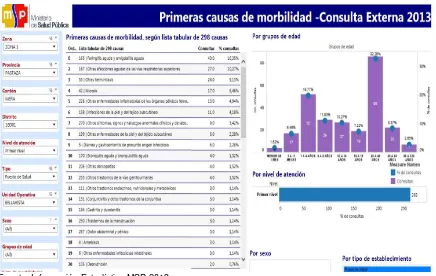
[image:38.595.106.535.135.383.2]1.1.7 Datos estadísticos de cobertura de las Unidades de Salud
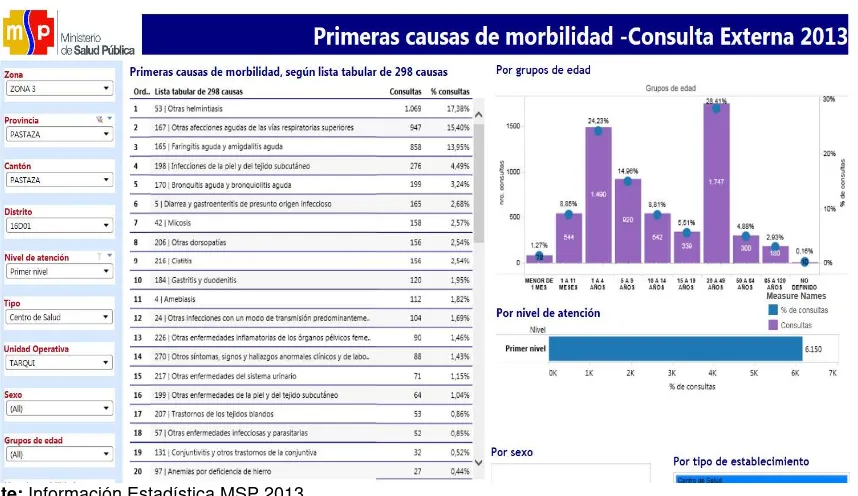
Tabla 10Perfil de Morbilidad 2013 del Centro de Salud Tarqui
Fuente: Información Estadística MSP 2013
Tabla 11Perfil de Morbilidad 2013 del Centro de Salud Madre Tierra
27
Tabla 12Perfil de Morbilidad 2013 del Puesto de Salud Bellavista
Fuente: Información Estadística MSP 2013
Tabla 13Perfil de Morbilidad 2013 del Puesto de Salud Puerto Santa Ana
Fuente: Información Estadística MSP 2013
28
Santa Ana; en relación al total de patologías atendidas en dichas unidades se puede constatar que el mayor porcentaje de atenciones corresponden a patologías respiratorias y a parasitosis, las mismas que pueden estar en relación a las condiciones de vida, en zonas rurales, sin el cuidado necesario en estilo de vida, además influye muyo el clima el cual puede ser ente que ayuda a que estas sean más frecuentes.
1.1.8 Características geo-físicas de las Unidades de Salud
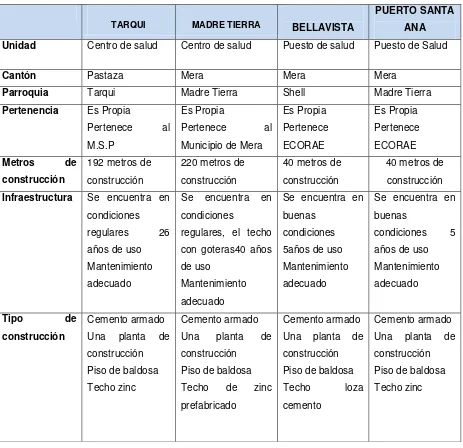
[image:40.595.83.546.319.767.2]Las plazas de trabajo asignas, corresponden a la Zona 3, Provincia de Pastaza, Distrito 16D01 y son cuatro.
Tabla 14CaracterísticasGeofísicasde las Unidades de Salud
TARQUI MADRE TIERRA BELLAVISTA
PUERTO SANTA ANA
Unidad Centro de salud Centro de salud Puesto de salud Puesto de Salud
Cantón Pastaza Mera Mera Mera
Parroquia Tarqui Madre Tierra Shell Madre Tierra
Pertenencia Es Propia
Pertenece al
M.S.P
Es Propia
Pertenece al
Municipio de Mera
Es Propia Pertenece ECORAE
Es Propia Pertenece ECORAE
Metros de
construcción
192 metros de construcción
220 metros de construcción
40 metros de construcción
40 metros de construcción Infraestructura Se encuentra en
condiciones regulares 26 años de uso Mantenimiento adecuado
Se encuentra en condiciones
regulares, el techo con goteras40 años de uso
Mantenimiento adecuado
Se encuentra en buenas
condiciones 5años de uso Mantenimiento adecuado
Se encuentra en buenas
condiciones 5 años de uso Mantenimiento adecuado
Tipo de
construcción
Cemento armado Una planta de construcción Piso de baldosa Techo zinc
Cemento armado Una planta de construcción
Piso de baldosa Techo de zinc prefabricado
Cemento armado Una planta de construcción Piso de baldosa
Techo loza
cemento
29
Servicios básicos
Agua potable Luz eléctrica Telefonía fija Internet no Alcantarillado Recolección de basura
Agua entubada Luz eléctrica Telefonía fija Internet no Alcantarillado
Recolección de basura
Agua entubada Luz eléctrica Telefonía fija no Alcantarillado Recolección de basura
Agua entubada Luz eléctrica Telefonía fijo no Alcantarillado Recolección de basura
Distribución de áreas
1 consultorio médico general
1 consultorio de obstetricia
1 consultorio de odontología
1 consultorio vacunación
1 consultorio Farmacia y pos consulta
1 consultorio de preparación pre consulta
Estadística y estación enfermería 1 Baño para usuarios
Estación de enfermería y vacunas
Sala de espera
Residencia
1 cuartos para dormitorios 1 cuarto para bodega de farmacia 1 baño para el personal
1 consultorio médico general
1 consultorio de obstetricia
1 consultorio de odontología
1 consultorio vacunación
1 consultorio Farmacia 1 consultorio de preparación
1 consultorio para observación y curaciones
Estadística y estación enfermería y pos consulta
1 Baño para usuarios Estación de enfermería y vacunas Sala de espera 1 baño para el personal fuera de la unidad
1 consultorio médico general 1 consultorio de odontología 1 consultorio vacunación 1 consultorio estadística y preparación 2 Baño para usuarios
1 baño para paciente
Sala de espera
1 consultorio médico general 1 consultorio de odontología 1 consultorio vacunación 1 consultorio estadística y preparación 2 Baño para usuarios
1 baño para paciente
Sala de espera
Fuente: Diagnostico situacional de las unidades 2014/ Observación directa
30 1.1.9 Políticas de la institución.
3.1Promover el mejoramiento de la calidad en la prestación de servicios de atención que
componen el Sistema Nacional de Inclusión y Equidad Social.
3.2 Ampliar los servicios de prevención y promoción de la salud para mejorar las
condiciones y los hábitos de vida de las personas.
3.3Garantizar la prestación universal y gratuita de los servicios de atención integral de salud
3.4Fortalecer y consolidar la salud intercultural, incorporando la medicina ancestral y
alternativa al Sistema Nacional de Salud.
3.5Garantizar el acceso efectivo a servicios integrales de salud sexual y reproductiva, como
un componente del derecho a la libertad sexual de las personas.
3.6Promover entre la población y en la sociedad hábitos de alimentación nutritiva y
saludable que permitan gozar de un nivel de desarrollo físico, emocional e intelectual acorde con su edad y condiciones físicas.
3.7Fomentar el tiempo dedicado al ocio activo y el uso del tiempo libre en actividades
físicas, deportivas y otras que contribuyan a mejorar las condiciones físicas, intelectuales y sociales de la población
(SEMPLADES, 2013)
Además de las políticas se debe tener en cuenta las metas del plan del buen vivir, que están al momento en la mirada del sector salud para alcanzarlas en el mayor porcentaje posible, a continuación se señala las que corresponden al sector salud.
Meta 3.1: Reducir la razón de mortalidad materna en 29.0%
Meta 3.2: Reducir la tasa de mortalidad infantil en 41.0%
Meta 3.3: Erradicar la desnutrición crónica en niños/as menores de 2 años
31
Meta 3.5: Reducir y mantener la letalidad por dengue al 0.08%
Meta 3.6: Aumentar al 64.0% la prevalencia de lactancia materna exclusiva en los primeros 6 meses de vida
Meta 3.7: Eliminar las infecciones por VIH en recién nacidos
Cada una de estas metas es trabajada en las unidades operativas asignadas, aunque de manera parcial, por diferentes condicionantes, pero los diferentes programas instaurados por el mismo MSP, han ayudado a irlas cumpliendo de manera paulatina, en beneficio de los pacientes.
1.2 MARCO CONCEPTUAL
1.2.1 Constitución – Políticas generales – Garantías – Asignaciones.
1.2.1.1 La calidad de vida y el derecho a la salud.
La calidad de vida de una población es el resultado o consecuencia de varios procesos complejos, entre los que la salud juega un rol particular. La Constitución de la República del
Ecuador (CRE) vigente desde el año 2008, en el artículo 66 se establece “el derecho a una vida digna, que asegure la salud, alimentación y nutrición, agua potable, vivienda, saneamiento ambiental, educación, trabajo, empleo, descanso y ocio, cultura física, vestido,
seguridad social y otros servicios sociales necesarios” (Constitución de la República del Ecuador, 2008) a lo que se asocian varios derechos como el acceso al agua y a la alimentación (Art. 12), a vivir en un ambiente sano (Art. 14), a un hábitat seguro y saludable, a una vivienda digna (Art. 30), al ejercicio del derecho a la ciudad (Art. 31) y a la salud (Art. 32).
32
naturaleza frente a desastres naturales y antrópicos mediante la prevención de riesgos, la mitigación de desastres y la recuperación y el mejoramiento de las condiciones sociales, económicas y ambientales que permitan minimizar las condiciones de vulnerabilidad (Art. 389). En el Art. 394 se establece que el Estado garantizará la libertad de transporte y que promocionará el transporte público masivo. En el art. 381 se establece la obligación del Estado de proteger, promover y coordinar la cultura física en los ámbitos del deporte, la educación física y la recreación, para la formación y el desarrollo integral de las personas. Con esa misma lógica, la salud, como derecho, está interrelacionada con otros ámbitos de la
vida, así: “La salud es un derecho que garantiza el Estado, cuya realización se vincula al
ejercicio de otros derechos, entre ellos el derecho al agua, la alimentación, la educación, la cultura física, el trabajo, la seguridad social, los ambientes sanos y otros que sustentan el buen vivir. El Estado garantizará este derecho mediante políticas económicas, sociales, culturales, educativas y ambientales; y el acceso permanente, oportuno y sin exclusión a programas, acciones y servicios de promoción y atención integral de salud, salud sexual y
salud reproductiva” con los siguientes principios para la prestación de los servicios de salud:
equidad, universalidad, solidaridad, interculturalidad, calidad, eficiencia, eficacia, precaución y bioética, con enfoque de género y generacional. (Art. 32)
En el artículo 358 de la CRE se establece el Sistema Nacional de Salud para “el desarrollo,
protección y recuperación de capacidades y potencialidades bajo los principios de bioética,
suficiencia e interculturalidad, con enfoque de género y generacional”, considerando los
servicios de promoción, prevención y atención integral. La protección en salud es para todos los habitantes y se definen grupos poblacionales de atención prioritaria. (Art. 35)
1.2.1.2 El financiamiento de la atención de salud en la norma superior.
En la CRE se establece una salvedad para los fondos destinados a salud, para que en los estados de excepción, en los que se pueden suspender o limitar el ejercicio de derechos y libertades, se pueden recaudar anticipadamente tributos y utilizar fondos públicos destinados a otros fines, aún en estos casos especiales se exceptúan de esta posibilidad a los fondos para salud y educación. (Art. 165)
33
Se establecen preasignaciones presupuestarias destinadas a los gobiernos autónomos descentralizados, al sector salud, al sector educación, a la educación superior, y a la investigación, ciencia, tecnología e innovación; se prohíbe la creación de otras preasignaciones presupuestarias y se prescribe que las transferencias correspondientes a
preasignaciones sean “predecibles y automáticas”. (Art. 298)
Se declara que el financiamiento público en salud sea “oportuno, regular y suficiente”, y
debe “provenir de fuentes permanentes del Presupuesto General del Estado” y que los recursos públicos sean “distribuidos con base en criterios de población y en las necesidades de salud.” (Art. 366)
El incremento permanente del financiamiento para salud está previsto en la vigésima
segunda disposición transitoria de la Constitución, así, el “Presupuesto General del Estado
destinado al financiamiento del sistema nacional de salud, se incrementará cada año en un porcentaje no inferior al cero punto cinco por ciento del Producto Interior Bruto, hasta
alcanzar al menos el cuatro por ciento”, como el mínimo que se debe destinar para
garantizar el derecho a salud. (CRE DT 22).
1.2.1.3 La política para la atención de la Salud.
En el Plan Nacional de Desarrollo denominado Plan Nacional para el Buen Vivir para el período 2013-2017, elaborado por la Secretaría Nacional de Planificación y Desarrollo y aprobado por el Consejo Nacional de Desarrollo se encuentran las políticas nacionales
adoptadas para salud, en el segundo eje programático llamado “Derechos, libertades y capacidades para la construcción del Buen Vivir” y los objetivos pertinentes al tema, son: “2:
Auspiciar la igualdad, la cohesión, la inclusión y la equidad social y territorial, en la
diversidad”; y “3: Mejorar la calidad de vida de la población”. (SENPLADES , 2013, págs. 81-82)
De los objetivos 2 y 3 se extraen las políticas y los lineamientos estratégicos relacionados con los servicios de salud, con énfasis en el primer nivel de atención, y son los siguientes:
“2.2. Garantizar la igualdad real en el acceso a servicios de salud y educación de calidad a personas y grupos que requieren especial consideración, por la persistencia de
34
“2.8. Garantizar la atención especializada durante el ciclo de vida a personas y grupos de atención prioritaria, en todo el territorio nacional, con corresponsabilidad entre el Estado, la
sociedad y la familia.” (SENPLADES , 2013, pág. 126)
“3.2. Ampliar los servicios de prevención y promoción de la salud para mejorar las
condiciones y los hábitos de vida de las personas.” (SENPLADES , 2013, pág. 144)
“3.3. Garantizar la prestación universal y gratuita de los servicios de atención integral de
salud.” (SENPLADES , 2013, pág. 145)
Los lineamientos estratégicos seleccionados por su pertinencia son:
“a) Consolidar y fortalecer la red pública integral de salud de manera coordinada e integrada,
para optimizar el uso de recursos, con base en la capacidad de acogida de los territorios. f) Fortalecer y consolidar el primer nivel de atención de salud como el punto de entrada al sistema nacional de salud, para que facilite y coordine el itinerario del paciente en el sistema y permita la detección, el diagnóstico y el tratamiento temprano de las enfermedades en la red pública integral de salud. j) Diseñar e implementar el cofinanciamiento dentro del Sistema Nacional de Salud, promoviendo la aplicación de un tarifario único de servicios
médicos y de salud.” (SENPLADES , 2013, pág. 145)
1.2.1.3 Organización de la atención de la Salud.
El Sistema Nacional de Salud, integrante del Sistema Nacional de Inclusión y Equidad
Social, está orientado al “desarrollo, protección y recuperación de capacidades y potencialidades,” (CRE art. 340) para una vida saludable e integral, individual y colectiva,
reconociendo la diversidad social y cultural; “se guiará con los principios de bioética, suficiencia e interculturalidad, con enfoque de género y generacional” (Art. 358); comprenderá “instituciones, programas, políticas, recursos, acciones y actores en salud, abarcará todas las dimensiones del derecho a la salud, garantizará la promoción, prevención, recuperación y rehabilitación en todos los niveles, propiciará la participación
ciudadana y el control social” (Art. 359); garantizará “la atención integral, familiar y
comunitaria con base en la atención primaria de salud”, promoverá la complementariedad con las medicinas ancestrales y alternativas; “la red pública integral de salud estará
conformada por el conjunto articulado de establecimientos estatales, de la seguridad social y con otros proveedores que pertenecen al Estado, con vínculos jurídicos, operativos y de
35
autoridad sanitaria nacional (Art. 361); los servicios públicos estatales de salud serán
universales y gratuitos en todos los niveles de atención y “comprenderán los procedimientos de diagnóstico, tratamiento, medicamentos y rehabilitación necesarios” (Art. 362); el
financiamiento público en salud será oportuno, regular y suficiente, y deberá provenir de fuentes permanentes del Presupuesto General del Estado, los recursos públicos serán distribuidos con base en criterios de población y en las necesidades de salud; el Estado financiará a las instituciones estatales de salud y podrá apoyar financieramente a las autónomas y privadas siempre que no tengan fines de lucro, que garanticen gratuidad en las prestaciones, cumplan las políticas públicas y aseguren calidad, seguridad y respeto a los derechos y estarán sujetas a control y regulación del Estado (Art. 366).
En la Constitución existe una clara definición para que las políticas, programas y proyectos públicos, la formulación y ejecución del Presupuesto General del Estado así como la inversión y la asignación de los recursos públicos se sujeten al Plan Nacional de Desarrollo.
(Art. 280) Además, el Presupuesto General del Estado es “el instrumento para la
determinación y gestión de los ingresos y egresos del Estado, que incluye todos los ingresos y egresos del sector público, con excepción de los pertenecientes a la seguridad social, la
banca pública, las empresas públicas y los gobiernos autónomos descentralizados.” (Art.
292)
El origen de los ingresos permanentes para las finanzas públicas son los impuestos de los contribuyentes para el Presupuesto General del Estado, y estos ingresos permanentes son los que financian obligatoriamente los egresos permanentes de las finanzas públicas; con prioridad para salud, educación y justicia; y sólo de manera excepcional, pueden ser financiados con ingresos no permanentes. (Art. 286). Esta es la fuente de recursos para los servicios estatales de salud administrados por el Ministerio de Salud Pública.
36
La fuente de financiamiento de los servicios de salud privados está constituida por los ingresos provenientes del pago por la compra-venta de sus servicios en forma directa o intermediada, a través de entidades de medicina prepagada o de seguros privados, a las personas que acuden a sus servicios.
Según Londoño, en un sentido estricto, el financiamiento se refiere a la movilización de dinero de fuentes primarias (hogares y empresas) y de fuentes secundarias (el gobierno en todos los niveles y los organismos internacionales), y a su acumulación en fondos reales o virtuales (por ejemplo, fondos para el aseguramiento público, presupuestos públicos para la atención a la salud, ahorros familiares), que pueden entonces ser asignados a través de diversos arreglos institucionales para la producción de servicios. (Londoño & Frenk, 1997, pág. 8)
La asignación de recursos desde el Presupuesto General del Estado hacia los servicios estatales de salud debe corresponder a una distribución basada en criterios de población y en las necesidades de salud, según lo establecido en la CRE (Art. 366) y como una demostración de la aplicación de la política o políticas generales y sus estrategias previstas en la planificación central. La asignación de recursos desde el nivel central del Ministerio de Salud Pública (MSP) a sus unidades de salud en todo el país se basa en la información sobre el comportamiento histórico de las asignaciones anuales previas y su grado de utilización y las estimaciones de crecimiento según proyectos en ejecución. Esa misma forma histórica de asignación de recursos se puede observar desde los gobiernos autónomos descentralizados hacia las unidades de salud en los casos de los gobiernos provinciales y municipales que disponen de ellas.
37
recursos por actividad, que garantiza el pago de servicios prestados sobre la base de la actividad asistencial producida, las unidades médicas del IESS de cualquier nivel de complejidad deben alcanzar el equilibrio financiero en cada ejercicio anual. (Ley de Seguridad Social, 2001)
En un instrumento normativo previo a la expedición de la Ley 2001-55, existía ya la figura del compromiso de gestión para el cumplimiento de los programas anuales de prestación de servicios médicos a la población asegurada por parte de cada unidad médica con la subdirección del Seguro de Enfermedad y Maternidad, en el Reglamento General de las Unidades Médicas del IESS de 26 de enero de 2000. (Art. 22, 77, 147) (Comisión Interventora, 2000) En ese mismo cuerpo normativo se establecen las competencias y responsabilidad de la unidad de facturación y consolidación de costos de las unidades médicas para el registro por paciente de todo tipo por la atención profesional, exámenes, medicamentos, insumos y uso de los servicios mediante la aplicación del tarifario institucional para la consolidación de las cuentas por paciente y la emisión de la factura para su cobro al seguro correspondiente. (Art. 24)
Sobre el tarifario del IESS existen varios cuerpos normativos internos que tratan sobre su actualización como los siguientes: Resolución de la Comisión Interventora, C.I. 094 de 27 de septiembre de 2000, resoluciones del Consejo Directivo números C.D. 018 de 26 de agosto de 2003, C.D. 223 de 23 de octubre de 2008, C.D.276, C.D. 277, de 7 y 8 de septiembre del 2009, C.D. 331 y C.D. 344, de 8 de septiembre y 28 de diciembre del 2010, para señalar las más importantes, relacionadas con la normas para la aplicación de la facturación y la utilización y actualización del tarifario del IESS para el reconocimiento de los servicios otorgados a sus afiliados a través de las unidades propias o de las unidades públicas o privadas contratadas para el efecto. (Comisión Interventora, 2000)(Consejo Directivo, 2003) (Consejo Directivo, 2008) (Consejo Directivo, 2009a) (Consejo Directivo, 2009b) (Consejo Directivo, 2010a)(Consejo Directivo, 2010b)
38
Salud Individual y Familiar para la compra de servicios médicos a prestadores de salud públicos y privados. (Tarifario, art. 1)
Otra institución de seguridad social, el Instituto de Seguridad Social de las Fuerzas Armadas, ISSFA, también desarrolló su propio tarifario institucional con las mismas finalidades, así como desplegó su metodología de aplicación para el reconocimiento estandarizado de los procedimientos y servicios otorgados a sus afiliados a través de las unidades propias de la Sanidad Militar o por las unidades de salud privadas contratadas para la atención a sus afiliados. Otra experiencia institucional que vale la pena considerar, es la del Tarifario del Seguro Obligatorio de Accidentes de Tránsito (SOAT), utilizado para la compensación económica de los servicios de salud necesarios para las víctimas de estas situaciones, tanto en servicios públicos como privados.
Entre las experiencias interinstitucionales, si bien existió un “Convenio para coordinación de servicios interinstitucionales” suscrito el 9 de enero de 1976 entre el Ministerio de Salud Pública (MSP) y el IESS, es a partir de la suscripción de un nuevo “Convenio para la
prestación de servicios interinstitucionales entre el MSP y el IESS” el 19 de agosto de 1986
que se establece un Reglamento y un Tarifario para el pago de los servicios que
Estas experiencias previas sirvieron para que entre las diferentes instituciones participantes de la red pública de salud, como Ministerio de Salud Pública, Instituto Ecuatoriano de Seguridad Social, Instituto de Seguridad Social de las Fuerzas Armadas, Instituto de Seguridad Social de la Policía Nacional, en un esfuerzo interinstitucional, se elabore el
Tarifario de Prestaciones para el Sistema Nacional de Salud “para la compensación
económica por la prestación de servicios de salud que brinden las unidades públicas entre sí y entre éstas y las unidades privadas en los diferentes niveles de atención y de complejidad
en el marco de los convenios interinstitucionales que se puedan suscribir.” Este tarifario se
formalizó mediante Acuerdo del Ministerio de Salud No. 319 de 4 de abril de 2011, publicado en el Registro Oficial 458 de 30 de mayo de 2011. (Ministerio de Salud Pública, 2011)
1.2.2 Gestión de los servicios de salud.
39
sus usuarios con la mayor eficiencia posible. Por tanto, “en la gestión económica de los
servicios de salud interesa conocer el modo de combinar los recursos y los resultados
obtenidos, y comparar estos resultados con los previstos.” (Gisbert i Gelonch, 2002, pág.
122) Más aún cuando en salud, según Ortún-Rubio, se considera que “el verdadero coste
de la atención sanitaria no es dinero, ni los recursos que el dinero mide. Son los beneficios
sanitarios –paliación de síntomas, recuperación funcional, mayor esperanza de vida- que
podrían haberse conseguido si esas pesetas se hubieran utilizado en la mejor alternativa” (Ortún-Rubio & Pinto-Prades, 2001, pág. 63)
En la gestión económica de las unidades de salud se debe considerar que el principal agente en la producción de atención sanitaria es el médico, tanto como productor directo de atención sanitaria, como factor de producción en la atención primaria y en el hospital. (Hidalgo Vega, Corugedo de las Cuevas, & Llano Señarís, 2011, pág. 127); también que existen distintas alternativas de remuneraciones a los médicos que pueden ser englobadas en tres tipos: pagos fijos por servicio (feeforservice), pagos por capitación (prospective o capitationpayment) o pago por salario, mediante el cual los médicos cobran un sueldo estipulado por dedicar una cierta parte fija de su tiempo para realizar tareas definidas
genéricamente; (Hidalgo Vega, Corugedo de las Cuevas, & Llano Señarís, 2011, pág.
134) siendo la última la modalidad de contratación en los establecimientos de salud públicos
definida por ley.
La gestión económica de la unidad de salud requiere de la contabilidad analítica mediante el registro de los acontecimientos que se producen en la organización con informaciones que pueden basarse en datos estimados o calculados de forma interna en la organización con el objetivo de conocer el coste y el beneficio por cada centro de responsabilidad, por cada producto y por cada cliente o usuario. Esta contabilidad analítica trata de analizar la gestión de la organización, la relación entre los factores empleados y los productos obtenidos; también considerada como la técnica contable dirigida a la evaluación directa o mediante unos criterios de reparto preestablecidos, de los hechos económicos internos de la unidad
de salud para conocer el gasto y beneficio de cada uno de sus servicios. (Gisbert i
Gelonch, 2002, pág. 138)
40
identificarse con un responsable con objetivos y responsabilidades y las actividades que se desarrolla en cada uno de los centros deben ser claramente identificables. (Gisbert i Gelonch, 2002, págs. 138-139) La característica de centros de coste asistencial está relacionada con la asistencia que requiere el paciente, por lo que pueden ser finales, como hospitalización, urgencias, consulta externa, hospitalización domiciliaria, hospital del día; o centros asistenciales intermedios, cuando su misión es dar respuesta a la demanda de sus servicios por los centros de costo finales anteriormente señalados y pueden ser, laboratorios, quirófanos, farmacia, imagen, rehabilitación. Los centros de costes no asistenciales pueden ser considerados como principales los que dan soporte a la estructura física y afectan a todos los centros de responsabilidad, mientras que los secundarios también realizan actividades de apoyo estrechamente relacionada con el paciente, como: admisión, dietética, lavandería, seguridad, limpieza. Entre los centros de responsabilidad no asistencial principales están considerados: dirección, mantenimiento, compras, informática, personal.
La incorporación de la información correspondiente a los costes directos e indirectos de cada uno de los centros de coste o de responsabilidad así como de los costos variables y costos fijos asociados con el volumen de producción permitirá conocer los costos de producción de cada uno de los productos del centro sanitario, de cada uno de los servicios y por cada paciente que ha utilizado los servicios sanitarios. La obtención de los costos unitarios de los productos de los diferentes centros de coste permitirá conocer para su análisis de gestión, los costes totales de los servicios y de toda la unidad médica. Es necesario incorporar información que permita estimar las proyecciones de la unidad de salud
como la productividad total del trabajo que recoge “la cantidad máxima de producto que se puede obtener con cada unidad de trabajo empleada, dado un nivel de capital fijo a corto
plazo.” (Hidalgo Vega, Corugedo de las Cuevas, & Llano Señarís, 2011, pág. 111).
Uno de los elementos imprescindibles para el análisis de la gestión de la unidad de salud es
el relacionado con el “punto de equilibrio,” “punto muerto” o “umbral de rentabilidad,” que “puede definirse como aquella cifra de ventas/actividad en que la organización ni pierde ni gana; es decir, es el punto de ventas o actividad en el que se cubre la totalidad de los costes fijos y variables pero que no genera ningún beneficio. De ahí que se hable de umbral de
rentabilidad, a partir de ese punto la organización puede empezar a producir beneficios”
(Gisbert i Gelonch, 2002, pág. 134) “El punto de equilibrio es una herramienta financiera que