1
2
Evaluación de costo-efectividad de los nuevos anticoagulantes orales en pacientes con fibrilación auricular no valvular en Colombia
Angel Alberto García Peña M.D.
Tesis presentada a la Facultad de Medicina como requisito parcial para optar al Grado de
Maestría en Epidemiología Clínica Pontificia Universidad Javeriana
3
Comité de tesis
Martin Rondón. Est, MSc.
Diego Rosselli. MD, MSc.
4
Tabla de Contenido
1. Resumen ... 9
2. Abreviaturas ... 14
3. Introducción ... 17
4. Marco Teórico ... 19
4.1. Fibrilación Auricular. ... 19
4.2. Anticoagulantes. ... 23
4.2.1. Dabigatrán. ... 25
4.2.2. Rivaroxabán. ... 25
4.2.3. Apixabán. ... 26
4.2.4. Análisis de estudios pivótales. ... 26
4.3. Prevalencia, patrones de tratamiento y costos en FA en Colombia. ... 38
4.4. Evaluación económica. ... 38
5. Objetivos ... 42
5.1. Objetivo General. ... 42
5.2. Objetivos Específicos. ... 42
6. Metodología ... 43
6.1. Tipo de Estudio. ... 43
6.2. Lugar de realización. ... 43
6.3. Población. ... 43
6.4. Perspectiva. ... 44
6.5. Horizonte temporal. ... 44
6.6. Tasa de descuento. ... 44
5
6.8. Desenlaces a evaluar. ... 45
6.9. Tecnologías que se van a evaluar. ... 45
6.10. Evaluación de costos. ... 45
6.11. Revisión y búsqueda de la literatura. ... 46
6.11.1. Definición del desenlace. ... 47
6.11.3. Términos Mesh. ... 48
6.12. Variables para evaluar. ... 49
6.13. Tipo de modelo. ... 51
6.14. Descripción del modelo. ... 52
7. Consideraciones éticas, cronograma y presupuesto. ... 54
8. Resultados ... 55
8.1. Epidemiología y carga de la enfermedad. ... 56
8.2. Patrones de tratamiento en FA. ... 59
8.3. Evaluación económica y efectividad de los nuevos anticoagulantes en FA y costos en FA.. ... 59
9. Modelo Económico ... 63
9.1. Medicamentos. ... 63
9.2. Información sobre efectividad y seguridad de los medicamentos. ... 65
9.3. Información sobre utilidades. ... 70
9.4. Información sobre consumo de recursos y costo de eventos. ... 70
9.5. Modelamiento. ... 72
9.7. Variabilidad e incertidumbre. ... 80
9.8. Análisis de costo-efectividad. ... 80
9.8.1. Resultados del caso base. ... 81
9.8.2. Interpretación resultados del caso base. ... 84
9.8.3. Análisis de sensibilidad determinístico. ... 93
9.8.5. Curva de aceptabilidad. ... 99
10. Discusión ... 100
11. Conclusiones ... 105
12. Bibliografía ... 106
6
Anexo No 2. ... 120
Anexo No 3. ... 121
Anexo No 4. Utilidades en FANV. ... 122
Anexo No 5. Información sobre costos y consumo de recursos. ... 129
Lista de gráficos. Gráfico 1. Resultado del caso base. Horizonte temporal 5 años, tasa de descuento 3 %. ... 82
Gráfico 2. Horizonte temporal 10 años, tasa de descuento 3%. ... 83
Gráfico 3. Horizonte temporal toda la vida, tasa de descuento 3%. ... 84
Gráfico 4. Umbral de costo-efectividad para un horizonte temporal de 5 años. ... 85
Gráfico 5. Umbral de costo-efectividad para un horizonte temporal de 10 años. ... 85
Gráfico 6. Umbral de costo-efectividad para un horizonte temporal de toda la vida. ... 86
Gráfico 7. Diagrama de tornado para costos. ... 94
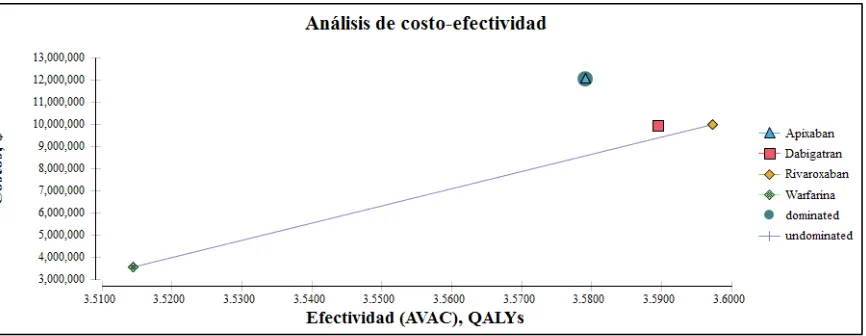
Gráfico 8. Diagrama de dispersión. Costo-efectividad. ... 95
Gráfico 9. Análisis de tornado. RCEI. Apixabán vs Dabigatrán. ... 96
Gráfico 10. Análisis de tornado. RCEI. Apixabán vs Rivaroxabán. ... 96
Gráfico 11. Análisis de tornado. RCEI. Dabigatrán vs Rivaroxabán. ... 97
Gráfico 13. Frecuencia óptima de costo-efectividad. ... 98
7
Lista de tablas.
Tabla 1. Resumen de las principales características de los estudios pivotales. ... 35
Tabla 2. Costo unitario de anticoagulantes en FANV. ... 64
Tabla 3. Costo anual de los medicamentos anticoagulantes en FANV. ... 65
Tabla 4. Información sobre probabilidades y efectividades. Warfarina. ... 66
Tabla 5. Información sobre probabilidades y efectividades. Apixabán. ... 67
Tabla 6. Información sobre probabilidades y efectividades. Dabigatrán 150mg. ... 68
Tabla 7. Información sobre probabilidades y efectividades. Rivaroxabán. ... 69
Tabla 8. Supuestos del modelo. ... 72
Tabla 9. Resultado del caso base. Horizonte temporal 5 años, tasa de descuento 3 %. ... 81
Tabla 10. Horizonte temporal 10 años, tasa de descuento 3 %. ... 82
Tabla 11. Horizonte temporal toda la vida, tasa de descuento. 3%. ... 83
Tabla 12. Resultados del número de desenlaces clínicos según el horizonte temporal por cada 1000 pacientes. ... 87
Tabla 13. Horizonte temporal 5 años. ... 88
Tabla 14. Horizonte temporal 10 años. ... 90
Tabla 15. Horizonte temporal toda la vida. ... 91
8
Ilustración 2. Representación esquemática del modelo. Software TreeAge Pro. ... 76 Ilustración 3. Representación esquemática del modelo. Software TreeAge Pro. ... 77 Ilustración No 4. Modelo de Markov. ... 78
Archivos electrónicos. (Información anexa en CD).
9
1. Resumen
La fibrilación auricular es el trastorno más frecuente del ritmo cardíaco y una de las causas potencialmente tratables de cardioembolía y ataque cerebrovascular. La disponibilidad de nuevos anticoagulantes para pacientes con fibrilación auricular no valvular (FANV), plantea interesantes retos, principalmente derivados de los costos de su uso, perfiles de eficacia y seguridad, tolerancia y disponibilidad para su uso. Se realizó un análisis de costo-efectividad con base en un modelo de Markov, con ciclos de un mes, que permiten comparar las estrategias de anticoagulación disponibles para FANV en el país. Solo uno de los medicamentos (warfarina), está incluido en el plan obligatorio de servicios de salud (POS), situación que ha restringido parcialmente el uso de estos medicamentos (apixabán, dabigatrán, rivaroxabán).
Se programó el modelo en el programa TreeAge Pro versión 2014, en el cual se incluyeron las variables, costos y estados de salud, valores ajustados en pesos colombianos para el año 2014. La perspectiva empleada fue la del tercero pagador (sistema de salud colombiano), considerando solo costos médicos directos. Se siguieron las guías metodológicas para este tipo de estudios propuestas por ISPOR (International Society for Pharmacoeconomics and
Outcomes Research) e INAHTA (International Network of Agencies for Health Technology
10
descuento 3%. Luego de la evaluación del modelo, teniendo en cuenta los análisis de sensibilidad realizados y el umbral de costo-efectividad para Colombia, se encontró que para el caso base, las diferentes moléculas evaluadas, si bien son costo-efectivas, exceden el umbral propuesto para este trabajo, siendo el rivaroxabán y dabigatrán las únicas estrategias costo-efectivas con un horizonte temporal a 10 años con una tasa de descuento del 3 % y para un horizonte temporal de toda la vida y tasa de descuento del 3 %, las tres moléculas alcanzan el umbral de costo-efectividad establecido para Colombia. Consideraciones que son altamente sensibles al costo de los medicamentos.
11
Summary
Atrial fibrillation is the most frequent heart rhythm disorder and a potentially treatable
cause of cardiac embolism and stroke in the world. The availability of new anticoagulants
for patients with non-valvular atrial fibrillation (NVAF), has provided interesting
challenges, mainly coming from the costs of its usage, efficacy profiles and safety,
tolerance and availability. A cost- effectiveness analysis with a Markov model was
designed, the duration of each cycle was one month, which allowed us to compare
anticoagulation strategies available for NVAF in this country. One medication (warfarin),
is included in the National Health Formulary (POS). This situation has partially restricted
the use of these medications (apixaban, dabigatran, rivaroxaban). TreeAge Pro software
2014 version was used. The model included some health conditions taken from local
variables, and costs in Colombian pesos for 2014. The perspective used was a third-party
payer (Colombian Health System), considering only direct medical costs. Methodological
guidelines from ISPOR (International Society for Pharmacoeconomics and Outcomes
Research) and INAHTA (International Network of Agencies for Health Technology
Assessment) were followed. The time horizon was 5 years, 10 years and a lifetime.
Discount rate of 3%. After the evaluation model, taking into account the sensitivity
12
molecules evaluated, although they are cost-effective, exceed cost-effectiveness threshold
proposed, rivaroxaban and dabigatran are the only cost-effectives strategies with a time
horizon to 10 years with a discount rate of 3 % and for the time horizon of life and discount
rate of 3% , the three molecules reach the cost-effectiveness threshold established for
Colombia. Considerations that are highly sensitive to the cost of medications.
Keywords: atrial fibrillation, stroke, anticoagulant, dabigatran, rivaroxaban, apixaban,
13
Agradecimientos
A mis compañeros, amigos y profesores del Departamento de Epidemiología y Bioestadística de la Pontificia Universidad Javeriana, por sus aportes, sugerencias, correcciones y acompañamiento en todo este proceso.
A mi familia, que fue un apoyo incondicional durante estos años.
14
2. Abreviaturas
ACE: Análisis de costo-efectividad.
ACV: Accidente cerebro vascular.
AIT: Accidentes isquémico transitorio.
AHA: American Heart Association – Asociación Americana del Corazón.
ASA: Ácido acetil salicílico.
AVAC: Años de vida ajustados por calidad.
AVK: Anticoagulantes orales antagonistas de la vitamina K.
CNPMDM: Comisión Nacional de Precios de Medicamentos y Dispositivos Médicos.
DE: Desviación estándar.
ES: Embolismo sistémico.
ESC: European Society of Cardiology - Sociedad Europea de Cardiología.
FA: Fibrilación auricular.
15 HR: Hazard Ratio.
HBPM: Heparinas de bajo peso molecular.
HNF: Heparina convencional o no fraccionada.
IAM: Infarto agudo del miocardio.
IC: Intervalo de confianza.
INAHTA: International Network of Agencies for Health Technology Assessment.
INR: International Normalized Ratio.
ISPOR: International Society for Pharmacoeconomics and Outcomes Research.
MRS: Escala de Rankin modificada.
MSPS: Ministerio de Salud y de la Protección Social.
OMS: Organización Mundial de la Salud.
PIB: Producto interno bruto.
POS: Plan Obligatorio de Servicios de Salud.
QALY: Años de vida ajustados por calidad. (Quality Adjusted Life Years).
RCEI: Razón de Costo Efectividad Incremental.
RR: riesgo relativo.
16
SISMED: Sistema de Información de Precios de Medicamentos.
Sistema VMI-CFN: Sistema Vademécum Med-Informática-Catálogo Farmacéutico Nacional.
17
3. Introducción
La fibrilación auricular es el trastorno más frecuente del ritmo cardíaco y una de las causas potencialmente tratables de cardioembolía y ataque cerebrovascular. Es un problema común en servicios de atención médica que genera un aumento considerable de morbilidad, mortalidad y utilización de recursos del sistema de salud. Sin embargo, existen medidas para la prevención de ataques cerebrovasculares (ACV) entre las cuales se cuenta la administración de antiagregantes plaquetarios y anticoagulantes, sustentada en guías de práctica clínica nacionales e internacionales (1-5).
18
reducción de ACV cardioembólico con bajo riesgo de sangrado, por lo que su uso rutinario es una práctica frecuente.
Entre los medicamentos disponibles para la anticoagulación oral en pacientes con FANV se encuentra la warfarina, usada desde el siglo pasado y considerada como el estándar de tratamiento, sin embargo, sus interacciones farmacológicas con múltiples medicamentos, la necesidad de controles frecuentes de los niveles de INR (International Normalized Ratio) y de su dosificación, ha llevado al desarrollo de nuevos anticoagulantes como apixabán, dabigatrán, edoxabán y rivaroxabán, ya disponibles en el mercado nacional (a excepción del edoxabán), que tienen como ventajas un perfil de seguridad más favorable, farmacocinética más previsible y menor número de interacciones farmacológicas cuando se comparan con la warfarina. Sus principales limitaciones son la ausencia de antídotos para revertir su efecto anticoagulante, la contraindicación para su uso en pacientes con enfermedad renal crónica avanzada o bajo terapias de soporte renal, y su alto costo en Colombia.
19
4. Marco Teórico
A continuación se realizará una breve revisión sobre los aspectos de interés para el presente trabajo que incluyen: fibrilación auricular, anticoagulación, tecnologías que se van a evaluar y aspectos metodológicos para el desarrollo del trabajo.
4.1.Fibrilación Auricular.
La fibrilación auricular (FA) es una taquiarritmia supraventricular caracterizada por una activación auricular eléctrica desordenada, que genera un deterioro en la actividad mecánica auricular(1), definida con las siguientes características desde el punto de vista electrocardiográfico(2):
- Electrocardiograma de superficie con irregularidad absoluta de los intervalos RR.
- Ausencia de ondas P, ocasionalmente se puede observar una actividad fibrilatoria auricular principalmente en la derivación V1.
20
Cuando se revisan los datos epidemiológicos de la fibrilación auricular, se encuentran en la literatura extensas revisiones y guías de manejo(1-5), principalmente de la Asociación Americana del Corazón, AHA (American Heart Association)(3-4), Sociedad Europea de Cardiología, ESC (European Society of Cardiology)(2) y para Colombia, las guías de manejo de fibrilación auricular realizadas en 2007(5) por la Sociedad Colombiana de Cardiología y Cirugía Cardiovascular (SCC). Se conoce que la FA tiene una prevalencia mundial entre 0,5 y 2 % en la población general, situación que aumenta con la edad, con proporciones que pueden variar entre 0,1 % en adultos menores de 55 años de edad y 9-15% de adultos mayores de 80 años(6–9). Sin embargo, en Colombia no existen datos sobre la incidencia, prevalencia o patrones de manejo de la FA, y la guía de práctica clínica vigente está basada en datos y recomendaciones de la guía de manejo de FA de la AHA(3).
21
Se ha identificado que la FA es un factor asociado con el incremento de tasas de mortalidad, ACV, hospitalización, falla cardíaca, disfunción ventricular, deterioro cognoscitivo, deterioro de la capacidad de ejercicio y calidad de vida e incremento, en forma independiente de dos veces el riesgo de muerte y de tres a cinco veces para la presentación de ACV o AIT(9,10). La FA es responsable de 15 a 25 % de todos los ACV (2-3,5–10), y los ACV originados en cardioembolía (formación de coágulos dentro del corazón y posterior proceso embolico a circulación cerebral) son más severos, incapacitantes y mortales (9,10).
El manejo integral de los pacientes con FA se basa en la detección precoz, la conversión a ritmo sinusal cuando es posible, el control de la frecuencia ventricular, la disminución de los síntomas y la prevención de las potenciales complicaciones mediante el retiro o disminución de factores precipitantes, uso de medicamentos antiarrítmicos, antitrombóticos, cardioversión eléctrica o procedimientos de ablación (1-4).
22
El índice CHADS2 es una de las herramientas más simples y más utilizadas en la práctica clínica y en estudios de investigación para la predicción de riesgo de ACV; esta herramienta asigna puntaje por la presencia de cada uno de los siguientes ítems: 1 punto por la presencia de falla cardíaca congestiva, hipertensión arterial, edad mayor de 75 años, diabetes mellitus; y 2 puntos por historia de ACV o AIT, y establece tasas de ACV ajustadas por año que van de 1,9 % a 18,2 %(12). En términos generales, todos los sistemas de clasificación propuestos pretenden clasificar a los pacientes en bajo, moderado y alto riesgo de presentar ACV. Esta distinción permite establecer el beneficio de la administración de terapias antitrombóticas y se acepta, de forma general en las diferentes guías de manejo, un claro beneficio de la administración de anticoagulantes a pacientes con riesgo moderado (puntuación 1-2) o alto (mayor de 2), y se reserva la monoterapia con antiagregantes plaquetarios para pacientes de bajo riesgo (puntuación 0) o que tengan contraindicación para la administración de anticoagulantes.
23 4.2.Anticoagulantes.
En la práctica clínica, por orden de su descubrimiento, se emplean los siguientes anticoagulantes: heparina convencional o no fraccionada (HNF), anticoagulantes orales antagonistas de la vitamina K (AVK), heparinas de bajo peso molecular (HBPM), incluida su mínima expresión o pentasacáridos, y en la última década los nuevos anticoagulantes de administración oral, como son los inhibidores directos de la trombina o del factor Xa(13).
En el tratamiento de la FANV con anticoagulantes orales es recomendado el uso crónico de medicamentos de administración oral (antagonistas de la vitamina K, inhibidores directos de la trombina o del factor Xa), razón por la cual se limitará la revisión del tema a estos grupos de medicamentos.
El descubrimiento de los dicumarínicos o AVK se remonta a 1920, cuando en ciertas regiones del medioeste norteamericano y de Alberta, en Canadá, cuando los ganaderos de estas zonas observaron cómo sus vacas fallecían a causa de una enfermedad hemorrágica. Posteriormente se descubrió que parte de la alimentación de este ganado consistía en un
trébol “dulce” que contenía dicumarol. El descubrimiento de esta sustancia se debe a Karl
24
Como respuesta a las limitaciones clínicas descritas con en el uso de la warfarina (lento efecto de acción, farmacocinética y farmacodinamia variable, estrecho rango terapéutico, necesidad de múltiples controles de, teratogenicidad), emergen los nuevos anticoagulantes orales que se clasifican en 4 grupos:
- Inhibidores del factor VIIa/Factor tisular. - Inhibidores del factor Va.
- Inhibidores de la propagación de la coagulación, entre los cuales podemos encontrar a los inhibidores del factor IXa y del factor Xa, este último grupo con una subclasificación entre los inhibidores directos (como rivaroxabán y apixabán) o los indirectos como los pentasacáridos los cuales se administran por via endovenosa o subcutánea (fondaparinux).
- Inhibidores de la trombina, de los cuales también existen dos grupos: directos (como el dabigatrán) e indirectos, los medicamentos que potencian su acción sobre la antitrombina y no directamente sobre la trombina(14).
25 4.2.1. Dabigatrán.
Es un inhibidor directo y reversible de la trombina; es un prodroga (dabigatrán etexilato), que se convierte mediantes estearasas séricas a dabigatrán, que tiene una biodisponibilidad de 6,5 % y una vida media de 12 a 17 horas con 80 % de excreción renal(13,15). No requiere ningún tipo de control o seguimiento específico, y ha mostrado su efectividad en varios escenarios clínicos: prevención de tromboembolismo venoso, principalmente en cirugía ortopédica (VOLUTION trial, NOVATE trial, MODEL trial, RE-MOBILIZE trial), (13,15–24) y en pacientes con FA no valvular (PETRO trial, RE-LY trial). Estos dos últimos estudios, soportan la recomendación de uso en la práctica clínica(25,26).
4.2.2. Rivaroxabán.
26 4.2.3. Apixabán.
Hace parte del mismo grupo que el rivaroxabán, con propiedades farmacodinámicas similares, es el más reciente en la práctica clínica y en las recomendaciones de las guías de manejo, soporta su evidencia en varios escenarios clínicos(35–39). Prevención de tromboembolismo venoso (ADVANCE-1, ADVANCE-2, ADOPT) y en FA (ARISTOTLE, AVERROES).
4.2.4. Análisis de estudios pivótales.
Dada la relevancia para el trabajo del análisis de los estudios pivótales, fuente de efectividades, eventos y desenlaces se describe de forma detallada cada uno de los artículos.
27
años con al menos una de las siguientes características (diabetes mellitus, enfermedad coronaria e hipertensión arterial). Como criterios de exclusión para el ingreso al estudio: enfermedad valvular severa, ACV en los 14 días previos al ingreso al estudio, ACV severo en los últimos 6 meses, condiciones que incrementaran el riesgo de hemorragia, depuración de creatinina menor a 30 ml/min, enfermedad hepática activa y embarazo.
El desenlace primario de efectividad fue ACV isquémico o embolismo sistémico y el desenlace primario de seguridad fue hemorragia mayor. Los desenlaces secundarios fueron: ACV, embolismo sistémico y muerte. Otros desenlaces incluyeron: IAM, embolismo pulmonar, AIT y hospitalización. El desenlace sobre beneficio clínico neto primerio fue un desenlace compuesto que incluyo: ACV, embolismo sistémico, muerte, IAM, embolismo pulmonar, hemorragia mayor.
28
sangrado intracraneal sintomático o sangrado con reducción de los niveles de hemoglobina de al menos 50 g por litro o el requerimiento de transfusión de al menos 4 unidades de sangre o el requerimiento de agentes inotrópicos, vasoactivos o intervención quirúrgica. Todos los demás sangrados fueron considerados como sangrados menores.
El tipo de diseño fue de no inferioridad con análisis por intención a tratar y subanálisis para considerar superioridad del desenlace de efectividad primario. Se incluyó un total de 18.113 pacientes entre el 22 de diciembre de 2005 y 15 de diciembre de 2007. Promedio de edad 71 años, 63 % eran hombres, promedio de CHADS2 score (cabe aclarar que en los tres estudios pivote realizan promedio de esta escala de riesgo) 2,1, se realiza la descripción por estratos según riesgo en bajo, intermedio o alto, según las recomendación de las guías para el manejo de FA en ese momento (CHADS2 score 0-1 dabigatrán 110 mg, dabigatrán 150 mg y warfarina 32,6 %, 32,2 % y 30,9 %, respectivamente, para CHADS2 score dabigatrán 110 mg, dabigatrán 150 mg y warfarina 34,7 %, 35,2 % y 37 %, respectivamente y para CHADS2 score mayor a 3 dabigatrán 110 mg, dabigatrán 150 mg y warfarina 32,7 %, 32,6 % y 32,1 %, respectivamente), seguimiento promedio de 2 años el cual fue completado por el 99,9 % de los participantes. Las tasas de descontinuación de los medicamentos fueron: dabigatrán 110 mg, dabigatrán 150 mg y warfarina en el primer año (14,5 %, 15,5 %, 10,2 % respectivamente) y a los dos años de seguimiento (20,7 %, 21,2 %, 16,6 % respectivamente). El porcentaje de pacientes con INR en rango terapéutico durante el estudio fue de 64 %.
29
dosis de 150 mg para el desenlace primario de efectividad y con 110 mg para el desenlace primario de seguridad. Se encontró ligero incremento de las tasas de infarto agudo del miocardio atribuibles posiblemente al efecto cardioprotector de la warfarina y mayor tasa de síntomas dispépticos secundarios según proponen los autores al recubrimiento de las tabletas con ácido tartárico.
El estudio pivote para el rivaroxabán fue publicado en el año 2011 (ROCKET AF trial. The rivaroxaban once daily oral direct factor Xa. Inhibition compared with vitamin K antagonism for prevention of stroke and embolism trial in atrial fibrillation)(34). Fue un estudio multicéntrico, aleatorizado, doble ciego, doble dummy, conto con la participación de 1178 centros en 45 países, financiación de la industria farmacéutica, comité externo de monitorización y permisos respectivos locales para su realización. Incluyo pacientes con FANV con riesgo intermedio o alto de para ACV, este riesgo fue considerado en pacientes con historia de ACV, AIT o embolismo sistémico o que tuvieran al menos 2 de las siguientes condiciones de riesgo: falla cardiaca, fracción de eyección del ventrículo izquierdo del 35 % o menos, hipertensión arterial, edad mayor de 75 años o la presencia de diabetes mellitus. Los pacientes fueron aleatorizados a recibir dosis fijas de rivaroxabán (20 mg al día o 15 mg si la depuración renal estaba entre 30 y 40 ml/min) o warfarina dosis ajustables para alcanzar INR de 2,0 a 3,0.
30
de seguridad fue un desenlace compuesto por eventos de sangrado mayor y no mayor clínicamente relevantes. Sangrados que comprometieran el sistema nervioso central que cumplirán con la definición de ACV fueron adjudicados a ACV hemorrágico y se incluyó tanto en el desenlace de efectividad como en el de seguridad.
31
escenarios durante tratamiento p <0,02 para superioridad y posterior a descontinuación p <0,58). Porcentaje de abandono del estudio fue de 14,3 %.
32
mg cada 12 horas si presentaba (edad mayor de 80 años, peso menor de 60 Kg, creatinina sérica mayor a 1.5 mg/dL). La definición de ACV fue similar en los tres estudios. La hipótesis propuesta fue de no inferioridad, análisis por intención a tratar y se realizó subanálisis para superioridad tanto en los desenlaces de efectividad como de seguridad. Se incluyeron 18.201 pacientes entre el 19 de diciembre de 2006 y 2 de abril de 2010, en 1.034 centros en 39 países. El promedio de edad fue de 70 años, 64,7 % eran hombres, el promedio de CHADS2 score fue de 2,1. 57 % de la población había recibido warfarina y 19 % tenían antecedente de ACV, AIT o embolismo sistémico. Perdida en el seguimiento del 2,1 %. Tasa de descontinuación de la medicación en el grupo de apixabán fue de 25,3 % y en el grupo de warfarina de 27,5 %. El INR se encontró en rango terapéutico en promedio en el 62 % del tiempo de seguimiento del estudio. Para hacer comparables los resultados referentes al punto de seguridad se incluyó la clasificación de sangrado según GUSTO (Global Use of Strategies to Open Occluded Coronary Arteries) y TIMI (Thrombolysis in Myocardial Infarction). Tiempo de seguimiento 1,8 años, demostrando superioridad del apixabán para los desenlaces primarios de seguridad y efectividad con menor mortalidad global.
Las diferencias más relevantes en los tres estudios podrían resumirse en algunos puntos específicos:
33
términos clínicos la población del apixabán tenía un perfil de riesgo mayor (comparando criterios de inclusión y comorbilidades), situación que pondría en este aspecto en desventaja al dabigatrán. Es importante mencionar, que los tres estudios presentan en sus resultados, las diferentes proporciones según la distribución de las puntuaciones del índice de CHADS2 en cada una de sus poblaciones, sin embargo, el análisis general y discusión se realizan a través del promedio de una variable ordinal (índice de CHADS2), situación que es un error y genera inadecuadas interpretaciones y procesos de comparación.
- Definición de desenlaces. Los tres estudios comparten la definición de ACV (desenlace más relevante), sin embargo, la diferencia en la definición del desenlace de efectividad en cada uno de los estudios es diferente (inclusión de IAM, muerte y embolismo sistémico), así como las definiciones en los desenlaces de seguridad (tipos de sangrado, definición y clasificación utilizada), hacen que los desenlaces, aunque similares en la definición de sangrado mayor, no sean estrictamente comparables entre sí, en otros criterios de menor relevancia. La inclusión de un punto final combinado con más desenlaces aumenta la posibilidad de demostrar diferencias estadísticamente significativas, situación que favorecería al dabigatrán y rivaroxabán y pondría en condición de desventaja al apixabán. Sin embargo, en las definiciones de sangrado la posibilidad de comparar con diferentes tipos de definiciones de sangrado que ofrece apixabán es una ventaja notoria desde el punto de vista metodológico frente al dabigatrán y rivaroxabán.
34
ese estudio a realizar análisis por intención a tratar y por protocolo con diferentes resultados, que intentan subsanar y justificar en la discusión del artículo, situación que hace necesaria la interpretación cautelosa de sus resultados, situación que no se presentó con dabigatrán y apixabán, en los cuales el análisis se efectuó según lo planeado.
- Posología y falla renal. La posología de una tableta al día, para el rivaroxabán, en comparación con dos veces al día del dabigatrán y apixabán, ofrecen mayor comodidad para el paciente, mayor adherencia y posible ventaja al momento del costeo de medicamentos (en el caso en que el costo de las tabletas de cada uno de los medicamentos fuera similar, el costo final del tratamiento por ciclo de análisis estaría a favor del rivaroxabán). La inclusión de pacientes con alteración de la depuración renal se hizo en apixabán y rivaroxabán, situación que amplía el tipo de población y su riesgo, así como potenciales escenarios de uso en la práctica diaria.
- Ausencia de comparación directa entre las moléculas. La ausencia de estudios que comparen de forma directa los nuevos anticoagulantes orales, es una de las principales limitaciones del trabajo, dado que las diferencias en los criterios de efectividad, desenlaces combinados diferenciales, definiciones de sangrado, evaluación de seguridad, asignación de desenlaces y población, generan importante incertidumbre al momento de realizar comparaciones indirectas, metodología utilizada en este trabajo.
Tabla 1. Resumen de las principales características de los estudios pivotales.
Estudios
Características
ARISTOTLE (n = 18.201) RE-LY (n = 18.111) ROCKET-AF (n = 14.264)
Apixabán Warfarina Dabigatrán Warfarina Rivaroxabán Warfarina
(n = 9.120) (n = 9.081) (n = 6.076) (n = 6.022) (n = 7.131) (n = 7.133) Mecanismo de acción Inhibidor del factor Xa por vía oral
Antagonista de la
vitamina K Inhibidor directo de la trombina por vía oral
Antagonista de la vitamina K
Inhibidor del factor Xa por
vía oral
Antagonista de la vitamina K
Consideraciones especiales N/A
La absorción intestinal depende del pH y se reduce en
pacientes que toman inhibidores de la bomba de protones Se esperan concentraciones mayores en pacientes con insuficiencia renal o hepática
Riesgo de hemorragia aumentado en pacientes que toman
verapamilo/amiodarona/quinidina/ketoconazol
Menor actividad en ayunas, por lo que se debería
tomarlo después de comer
Características ARISTOTLE (n = 18.201) RE-LY (n = 18.111) ROCKET-AF (n = 14.264)
Dosis 5 mg cada 12 horas
INR
objetivo 150 mg cada 12 horas
INR
objetivo 20 mg día
INR objetivo 2,5 mg cada 12
horas1 2,0-3,0 2,0-3,0 2,0-3,0
Tasa de descontinuación del medicamento 25,3% 27,5 % 21,2 % 16,6 % 23,7 % 22,2 %
Seguimiento (promedio en días) 657 730 707
Promedio del tiempo en rango terapéutico N/A 62,0 % N/A 64,0 % N/A 55,0 %
Edad (rango y DS) 70 (63-76) 70 (63-76) 71,5 +/- 8.8 71,6 +/- 8.6 73 (65-78) 75 (65-78)
Mujeres 35,5 % 35,0 % 36,8 % 36,7 % 39,7 % 39,7 %
Hombres 64,5 % 65,0 % 63,2 % 63,3 % 60,3 % 60,3 %
Tipo de fibrilación auricular
Nueva (de Novo) N/A N/A N/A N/A 1,4 % 1,4 %
Paroxística 15,1 % 15,5 % 32,6 % 33,8 % 17,5 % 17,8 %
Persistente o permanente 84,9 % 84,4 % 67,4 % 66,2 % 81,1 % 80,8 %
Índice de CHADS2, promedio +/- (DS) 2,1 +/- 1,1 2,1 +/- 1,2 2,2 +/- 1,2 2,1 +/- 1,1 3,5 +/- 0.94 3,5 +/- 0.95
0-1 34,0 % 34,0 % 32,2 % 30,9 % 0% 0%
2 35,8 % 35,8 % 35,2 % 37,0 % 13,0 % 13,1 %
3-6 30,2 % 30,2 % 32,6 % 32,1 % 87,0 % 86,9 %
Uso previo de antagonistas de la vitamina
K 57,1 % 57,2 % 50,2 % 48,6 % 62,3 % 62,5 %
Antecedente de ACV o AIT. 19,2 % 19,7 % 20,3 % 19,8 % 54,9 % 54,6 %
Falla cardiaca 35,5 % 35,4 % 31,8 % 31,9 % 62,6 % 62,3 %
Diabetes mellitus 25,0 % 24,9 % 23,1 % 23,4 % 40,4 % 39,5 %
Hipertensión arterial 87,3 % 87,6 % 78,6 % 78,9 % 90,3 % 90,8 %
Presión arterial sistólica promedio
(mmHg) 130 130 131,0 +/- 17,6 131,2 +/-17,4 130 130
Características ARISTOTLE (n = 18.201) RE-LY (n = 18.111) ROCKET-AF (n = 14.264)
Antecedente de IAM 14,5 % 13,9 % 16,9 % 16,1 % 16,6 % 18,0 %
Uso previo de medicamentos
Aspirina 31,3 % 30,5 % 38,7 % 40,6 % 36,3 % 36,7 %
Clopidogrel 1,9 % 1,9 % N/A N/A N/A N/A
AINES 8,2 % 8,5 % N/A N/A N/A N/A
Antiácidos 18,5 % 18,4 % 17,9 % 18,1 % N/A N/A
4.3.Prevalencia, patrones de tratamiento y costos en FA en Colombia.
La literatura en Latinoamérica sobre fibrilación auricular en estos aspectos es escasa. Brasil, Argentina y México son los países con el mayor número de publicaciones. En Colombia, lamentablemente, la información publicada e indexada sobre FA es limitada, aun incluyendo la información suministrada por las guías nacionales de FA. Se desconocen en la actualidad las cifras sobre su prevalencia, costos asociados a la enfermedad y patrones de tratamiento.
4.4.Evaluación económica.
resultado de interés común a las alternativas que se consideran, pero tanto la efectividad de las alternativas como sus costos son diferentes. Los efectos de las alternativas que se van a comparar se deben medir en unidades clínicas o naturales, como por ejemplo cambios en la mortalidad, morbilidad, etc. Para el caso de la FANV las efectividades son discretamente diferentes con una marcada diferencia en costos y tiene unidades de medición clínicas o naturales ejemplo: ACV, muerte, infarto agudo del miocardio, embolismo periférico, etc.
El análisis de costo-efectividad (ACE), es una forma de evaluación económica en la que se examinan tanto los costos como las consecuencias de los programas o tratamientos sanitarios, comparación que debe realizarse en términos de la razón de costo-efectividad incremental(40). Para poder aplicar este tipo de análisis, los efectos clínicos de las alternativas que se comparan se deben medir en las mismas unidades naturales. Esto permite la comparación entre alternativas de diferente naturaleza, siempre y cuando los efectos se puedan expresar en las mismas unidades y no hace juicios sobre el valor que la sociedad le da a los desenlaces clínicos. Su principal desventaja es que no permite comparar alternativas que tengan efectos diversos y el hecho de que no informa sobre la eficiencia de cada alternativa respecto a otras que no tengan los mismos desenlaces(41).
este caso, de los diferentes estados de salud posibles. En un sentido más amplio, se refiere al valor que la sociedad da a los diferentes desenlaces. La aplicación más frecuente del análisis de costo-utilidad valora los resultados tanto en términos de cantidad como de calidad de vida, en una medida combinada de valor social o utilidad. Se busca comparar los cambios en años de vida ganados de una alternativa con relación a otra, ponderando cada año según su respectiva calidad de vida. Las unidades así obtenidas son los años de vida ajustados por calidad (AVAC). Para calcular los AVAC, a cada estado de salud se le asigna un ponderador que varía en una escala cardinal entre 0 (equivalente a estar muerto) y 1 (plena salud). Este tipo de análisis se suele recomendar cuando la calidad de vida es un resultado relevante o existen pequeñas diferencias de supervivencia o de otra medida de efectividad entre las terapias que se comparan, integrando en una sola medida los resultados en cantidad y calidad de vida de los pacientes, lo que permite comparar diferentes intervenciones. Su principal inconveniente es que existen muchas metodologías para calcular los AVAC, con diferencias de fondo, y que pueden producir resultados divergentes(41).
Durante el desarrollo del protocolo de trabajo, se tuvo en cuenta la posibilidad de realizar un análisis de minimización de costos como estrategia de evaluación de las terapias propuestas (nuevos anticoagulantes orales), sin embargo, para realizar un análisis de minimización de costos, se requiere que los medicamentos a comparar tengan efectividad y seguridad similares, certeza de la intercambiabilidad de las moléculas y costos diferentes.
5. Objetivos
5.1.Objetivo General.
Determinar la relación de costo-efectividad (y costo-utilidad) de los nuevos anticoagulantes de administración oral (apixabán, dabigatrán y rivaroxabán) en comparación con warfarina, para la prevención de ACV en pacientes con FA no valvular en Colombia.
5.2.Objetivos Específicos.
- Establecer los costos, RCEI (razones de costo-efectividad y costo-utilidad incrementales) para cada una de las terapias evaluadas.
- Estimar los costos de la atención y manejo de cada uno de los desenlaces y potenciales complicaciones propuestas en el modelo económico.
- Estimar los costos por la prevención de cada episodio de ACV.
6. Metodología
6.1.Tipo de Estudio.
Estudio de costo-efectividad (y costo-utilidad).
6.2.Lugar de realización.
Departamento de Epidemiologia Clínica y Bioestadística. Pontificia Universidad Javeriana. Bogotá, Colombia.
6.3.Población.
6.4.Perspectiva.
La perspectiva empleada fue la del tercero pagador (sistema de salud colombiano), considerando solo costos médicos directos.
6.5.Horizonte temporal.
El horizonte temporal del modelo fue toda la vida del paciente según la expectativa de vida y tablas de mortalidad del DANE año 2013, con análisis de sensibilidad a 5 y 10 años.
6.6.Tasa de descuento.
3 %. Seleccionada por ser la propuesta de ISPOR en el momento de la elaboración de la propuesta de este trabajo.
6.7.Unidades de cálculo.
6.8.Desenlaces a evaluar.
Muerte, ACV e infarto agudo del miocardio (IAM) evitados.
6.9.Tecnologías que se van a evaluar.
Anticoagulantes de administración oral para pacientes con fibrilación auricular no valvular: dabigatrán, rivaroxabán, apixabán. Terapia estándar o comparador: warfarina.
6.10. Evaluación de costos.
medicamentos, encuestas y reuniones de expertos. Se estimó el costo de las hospitalizaciones derivadas de los desenlaces de interés, costos del manejo, monitoreo y seguimiento de pacientes con anticoagulación.
Para el presente trabajo se tuvieron en cuenta los siguientes costos: costo promedio diario de cada una de las medicaciones en su versión comercial según precio lista en el SISMED (Sistema de información de medicamentos para Colombia), costos mensuales de monitoreo que incluye número de visitas promedio de seguimiento, número de INR mensuales para monitoreo según aplique, costo de los eventos que incluye: visita de monitoreo, costos de ACV isquémico y hemorrágico leve, moderado y severo, IAM, embolismo periférico diferente al sistema nervioso, sangrado mayor y sangrado no mayor, dispepsia y muerte, definiciones acordes a los estudios clínicos mencionados en su fase aguda y del cuidado a largo plazo.
6.11. Revisión y búsqueda de la literatura.
Por medio de una revisión sistemática de la literatura, se realizó la búsqueda y evaluación de artículos relacionados con:
- Epidemiología y carga de la enfermedad (FA) - Patrones de tratamiento de FA
- Evaluación económica y efectividad de los nuevos anticoagulantes en FA
Para esta búsqueda se utilizaron las siguientes bases de datos: EMBASE, Medline, Scielo, Cochrane, Clinical evidence, Dynamed, registro de experimentos clínicos de Cochrane, LILACS, se utilizaron las guías de práctica clínica (1-5) y sus referencias, revisiones sistemáticas indexadas y artículos no publicados, registros de trabajos en congresos sugeridos por expertos temáticos y metodológicos.
6.11.1.Definición del desenlace.
El desenlace seleccionado en los estudios fue FA diagnosticada por personal médico basado en hallazgos clínicos y electrocardiográficos de acuerdo con los criterios de clasificación ICD (International Statistical Classification of Diseases and Related Health
Problems), versiones 9 y 10, códigos: I48 (ICD-10) y 427.31 (ICD-9).
6.11.2.Período de búsqueda.
6.11.3.Términos Mesh.
Dado el uso de las guías de referencia de práctica clínica ya mencionadas y la necesidad de buscar información en nuestro país y adicionalmente en países similares a Colombia en términos de ingresos y patrones de práctica clínica, se realizó la búsqueda utilizando los siguientes términos: Atrial fibrillation (AF) and Latin America (o cada país latinoamericano), sin restricciones iniciales ni limitación por idioma, arrhythmia, tachyarrhythmia, tachycardia, fibrillation, atrial, incidence and/or prevalence, burden of disease, costs or treatment patterns of AF, stroke and AF, risk factors or associated comorbidities.
6.12. Variables para evaluar.
Dada la necesidad de alimentar el modelo económico, se realizó extracción y tabulación de información sobre variables clínicas y desenlaces de interés en los artículos encontrados durante la revisión sistemática, que permitió obtener información que se incluyó en el modelo. La información faltante, se completó mediante reuniones con expertos temáticos y metodológicos. Se usó adicionalmente la información y valoración de las utilidades
contenidas en
https://research.tufts-nemc.org/cear4/SearchingtheCEARegistry/SearchtheCEARegistry.aspx:
Variables:
Variable Definición operativa Naturaleza y
Nivel de Medición
Unidad de medida, escala y codificación.
Muerte. Fallecimiento del paciente, debido a FA o
complicaciones asociadas a esta. Cualitativa, nominal, dicotómica. Si=1 No=0
Muerte por otras
causas. Fallecimiento del paciente, debido a otras causas diferentes a FA o
complicaciones asociadas a esta. Cualitativa, nominal, dicotómica. Si=1 No=0
ACV hemorrágico. Definida como la presencia de sangrado a nivel
intracraneano de cualquier tipo y magnitud. (Leve, moderada y severo. Determinadas por la severidad en la escala de Rankin: 0-2 leve, 3-4
moderado, más de 5 severo).
Variable Definición operativa Naturaleza y Nivel de Medición
Unidad de medida, escala y codificación.
ACV hemorrágico fatal.
Fallecimiento del paciente debido a hemorragia intracerebral. Cualitativa, nominal, dicotómica. Si=1 No=0 ACV isquémico fatal.
Fallecimiento del paciente debido a ACV isquémico.
Cualitativa, nominal, dicotómica.
Si=1 No=0 ACV isquémico no
fatal.
Definida como la presencia de ACV isquémico,
cardioembólico, de
cualquier tipo y magnitud. (Leve, moderada y severo. Determinadas por la severidad en la escala de Rankin: 0-2 leve, 3-4
moderado, más de 5 severo).
Cualitativa, categórica. Leve=0 Moderada=1 Severo=2 Embolismo sistémico fatal.
Definido como la presencia de embolismo a cualquier parte del cuerpo diferente al sistema nervioso central, que conlleve la muerte.
Cualitativa, nominal, dicotómica. Si=1 No=0 Embolismo sistémico no fatal.
Definido como la presencia de embolismo a cualquier parte del cuerpo diferente al sistema nervioso central, que no conlleve la muerte.
Cualitativa, nominal, dicotómica. Si=1 No=0 Sangrados mayor (diferentes a intracerebral) fatal.
Presencia de cualquier sangrado en localización diferente al sistema nervioso central que conlleve la muerte. Cualitativa, nominal, dicotómica. Si=1 No=0 Sangrados mayor (diferentes a intracerebral) no fatal.
Presencia de cualquier sangrado en localización diferente al sistema nervioso central que requiera terapia transfusional, cirugía u hospitalización. Cualitativa, nominal, dicotómica. Si=1 No=0 Infarto de miocardio (IAM) fatal.
Definido como la presencia de elevación de troponina I por encima del percentil 99, relacionado con un cuadro clínico compatible con síndrome coronaria agudo o isquemia miocárdica o
Cualitativa, nominal, dicotómica.
Variable Definición operativa Naturaleza y Nivel de Medición
Unidad de medida, escala y codificación.
alteraciones
electrocardiográficas sugestivas de isquemia miocárdica o necrosis miocárdica, que conlleve la muerte.
Infarto de
miocardio (IAM) no fatal.
Definido como la presencia de elevación de troponina I por encima del percentil 99, relacionado con un cuadro clínico compatible con síndrome coronaria agudo o isquemia miocárdica o alteraciones
electrocardiográficas
sugestivas de isquemia miocárdica o necrosis miocárdica, que no conlleve la muerte. Cualitativa, nominal, dicotómica. Si=1 No=0
Sangrado no mayor fatal.
Presencia de cualquier sangrado menor (no cumple condiciones de sangrado mayor) o sangrado del tracto gastrointestinal que
conllevan la muerte.
Cualitativa, nominal, dicotómica.
Si=1 No=0
Sangrado no mayor fatal no fatal.
Presencia de cualquier sangrado menor (no cumple condiciones de sangrado mayor) o sangrado del tracto gastrointestinal que no conllevan la muerte.
Cualitativa, nominal, dicotómica.
Si=1 No=0
6.13. Tipo de modelo.
6.14. Descripción del modelo.
Para ingresar al modelo los pacientes debieron cumplir los siguientes criterios: diagnóstico de FA no valvular, con indicación de manejo con anticoagulación, candidatos para la administración de cualquiera de las tecnologías en evaluación o warfarina. El modelo tiene 13 estados de salud: FA no valvular (FANV), ACV isquémico leve, ACV isquémico moderado, ACV isquémico severo, ACV hemorrágico leve, ACV hemorrágico moderado, ACV hemorrágico severo, infarto agudo de miocardio (IAM), embolismo sistémico, sangrado mayor, sangrado no mayor, muerte por otras causas y muerte.
Las probabilidades se estimaron a partir de la revisión de la literatura y de la información contenida en las guías de práctica clínica nacionales e internacionales. El modelo se analizó mediante el método denominado análisis inverso, que se inicia en las ramas terminales del árbol y consiste en multiplicar los costos por las probabilidades de cada rama y posteriormente, sumar los resultados de las ramas que nacen del mismo nodo, para obtener el valor del nodo correspondiente. Este proceso continúa de derecha a izquierda hasta obtenerse un valor por cada opción comparada. Para los análisis se utilizó el Software Tree-Age Pro 2014.
7. Consideraciones éticas, cronograma y presupuesto.
Se desarrolló el estudio con apego y respeto a las recomendaciones internacionales y nacionales, en particular la Declaración de Helsinki y las resoluciones colombianas 8430 y 2378. Según la Resolución 8430 de 1993 del Ministerio de Salud este proyecto es una investigación sin riesgo, dado que es una investigación documental, y no se hace ninguna intervención o modificación intencionada de las variables biológicas, fisiológicas, sicológicas o sociales de los individuos. Por lo anterior, no requirió solicitud de consentimiento informado. El estudio contó con el aval y autorización del Comité de Investigaciones y Ética de la Facultad de Medicina y del Hospital Universitario San Ignacio de la Pontificia Universidad Javeriana para el uso de información contenida en bases de datos e historias clínicas electrónicas institucionales. Código: FM-CIE-5906-13 (Marzo 2013).
8. Resultados
El proceso de búsqueda se realizó de forma pareada por cuatro personas (médicos asistentes de investigación del Departamento de Epidemiología Clínica y Bioestadística), bajo la supervisión de uno de los miembros del equipo de investigación. En la revisión del texto completo de los artículos seleccionados, la decisión de la inclusión en el análisis y la extracción de datos, intervinieron todos los miembros del grupo. Se consideraron también las guías nacionales y documentos referenciados por la Sociedad Colombiana de Cardiología como referencias para ser incluidas y analizadas.
Se incluyeron los artículos que hacían referencia a incidencia o prevalencia, carga de la enfermedad, costos o patrones de tratamiento de la FA en un contexto latinoamericano. Se incluyeron estudios comunitarios y de base hospitalaria. Si el artículo no cumplía con los criterios de inclusión o presentaba información incompleta era excluido del análisis.
las bases de datos, términos de búsqueda, desenlaces y consideraciones descritas previamente.
A continuación se presentan de forma separada los hallazgos para los cuatro puntos de interés.
8.1.Epidemiología y carga de la enfermedad.
Se realizó la búsqueda de la literatura mediante diferentes estrategias (Ver Anexo 1), encontrando 28 referencias, 16 de ellas repetidas, para un total de 12, de las cuales solo se hará referencia a 6 estudios que se describen a continuación. Los demás artículos encontrados fueron excluidos por ser pósteres o no incluir datos propios sobre prevalencia de la enfermedad (ver Anexo 2).
Estos estudios fueron realizados desde 1988 hasta 2009. Tres de ellos eran informes de casos y uno fue un estudio que describe la corrección quirúrgica de defecto septal atrial. Ninguno de ellos se dirigió a la epidemiología de la FA en Colombia.
Un estudio realizado en un Hospital Universitario de Bogotá(43), tomó una muestra de 2308 EKG, y encontró que 110 pacientes (4,8 %) tenían FA. La distribución de acuerdo con los grupos de edad fue la siguiente: 60 a 69 1,8 % (16 de 848); 70-79 4,6 % (38 de 821); 80-89 8,2 % (43 de 521), y 90 años o más 11 % (13 de 118). La prevalencia ajustada en esta población de 60 años de edad o más es 3,6 % (95 % IC 3,4; 3,8). Sin embargo, este estudio presenta limitaciones metodológicas como lo son el tipo de hospital en el que fue realizado, centro único, no se incluyeron poblaciones de otras áreas, el perfil de riesgo de este grupo poblacional podría ser más alto, considerando el nivel de complejidad y su condición de centro de referencia de la ciudad.
En la clínica de marcapasos de la unidad de arritmias del Hospital Español de Mendoza, Argentina(45), se estudiaron 934 pacientes con una edad promedio de 76,7 ± 8,3 años, en un período de 12 meses; se encontró que la prevalencia de FA, en cualquiera de sus formas, correspondió a 26 %.
En otro estudio desarrollado por la Escuela de Medicina de la Universidad de Sao Paulo, Brasil, en 2002, se identificaron 3764 pacientes con una edad promedio de 63 años, de los cuales 301 tuvieron FA, mostrando una prevalencia de 8 % en esta muestra(45). Como parte del Estudio Envejecimiento y Salud de Sao Paulo (Brasil) entre mayo de 2003 a abril de 2005, se reclutaron 1524 residentes de áreas marginadas de la ciudad de Sao Paulo, con edad superior o igual a 65 años que fueron sometidos a diferentes mediciones e intervenciones, una de ellas fue un examen electrocardiográfico de reposo, los cuales fueron revisados por dos cardiólogos independientes, encontrando que la prevalencia de FA, ajustada por edad, fue de 2,4 %, siendo de 2 % en las mujeres y de 3,9 % en los hombres y que esta prevalencia se incrementaba con la edad en ambos sexos(46).
No se encontraron datos acerca de la carga de la enfermedad para población colombiana o latinoamericana.
8.2.Patrones de tratamiento en FA.
No se encontraron publicaciones indexadas que hicieran referencia a este tema en particular, se encontró el protocolo del estudio Outcomes Registry for Better Informed Treatment of Atrial Fibrillation (ORBIT-AF)(48) que está activo, en fase de reclutamiento, e intenta dar respuesta a las características demográficas de pacientes con FA y patrones de manejo, según especialidades, en 138 instituciones en Estados Unidos. En Colombia y Latinoamérica no se encontró información indexada.
8.3.Evaluación económica y efectividad de los nuevos anticoagulantes en FA y costos en FA.
(Ver archivo No 2). Adicionalmente se identificaron cuatro revisiones sistemáticas, a las cuales se les aplicó la herramienta de evaluación AMSTAR(59), y se incluyeron dos revisiones para el análisis(60,61).
De los artículos seleccionados (10 evaluaciones económicas y 2 revisiones sistemáticas), se pueden resaltar los siguientes aspectos: Se utilizaron poblaciones de Estados Unidos (50–
86.000, para dabigatrán 110 mg, entre US$ 20.713 a US$ 150.000 comparados con warfarina, el precio de tratamiento día estuvo comprendido entre US$ 5 y US$ 9, y los análisis de sensibilidad mostraron costo-efectividad para dabigatrán 150 mg en 44 a 93,9 % de las iteraciones; dabigatrán 110 mg entre 42 y 67 % de las iteraciones. La RCEI para rivaroxabán varió entre US$ 23.065 y US$ 57.470, los análisis de sensibilidad mostraron costo-efectividad entre 75 y 80,1 %. La RCEI para apixabán varió entre US$ 11.400 y US$ 25.059, los análisis de sensibilidad mostraron costo-efectividad entre 62 y 98 %.(61,62).
Para la evaluación de la efectividad de los nuevos agentes anticoagulantes en FANV, se utilizaron los datos de los estudios pivotales (26,32,38,39) y un metaanálisis que incluyó solo evaluación de efectividad cuando el seguimiento clínico fuera mayor de un año, excluyendo el estudio AVERROES (39,62). La población analizada en el metaanálisis de estos tres estudios fue de 44.563 pacientes, de los cuales 22.327 se encontraban en manejo con alguno de los nuevos anticoagulantes y 22.236 con warfarina; el promedio de seguimiento se encontró en un rango de 657 a 730 días, el promedio de edad se encontró en un rango de 70 a 73 años, 35 a 40 % fueron mujeres, el perfil de riesgo según el CHADS2 fue intermedio-alto, el tiempo en rango terapéutico de la warfarina fue de 55 a 64 %.
9. Modelo Económico
A continuación se realiza una descripción de los insumos utilizados en el modelo económico propuesto.
9.1.Medicamentos.
como los valores máximos. Todos los costos están expresados en pesos colombianos. Para efectos del modelo, el uso de recursos corresponde al 100 % debido a que cada medicamento se evalúa por separado. A continuación se describen en las tablas 2 y 3 los precios de los medicamentos usados en el modelo.
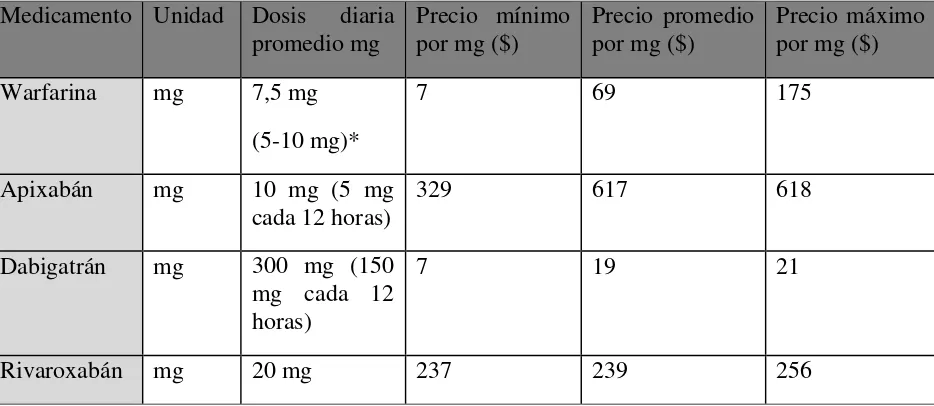
Tabla 2. Costo unitario de anticoagulantes en FANV.
Medicamento Unidad Dosis diaria promedio mg
Precio mínimo por mg ($)
Precio promedio por mg ($)
Precio máximo por mg ($) Warfarina mg 7,5 mg
(5-10 mg)*
7 69 175
Apixabán mg 10 mg (5 mg
cada 12 horas) 329 617 618
Dabigatrán mg 300 mg (150 mg cada 12 horas)
7 19 21
Rivaroxabán mg 20 mg 237 239 256
* Dado que existe variabilidad en la dosificación de la warfarina para alcanzar el objetivo terapéutico deseado. Se considera que la dosis puede variar entre 5 y 10mg/día.
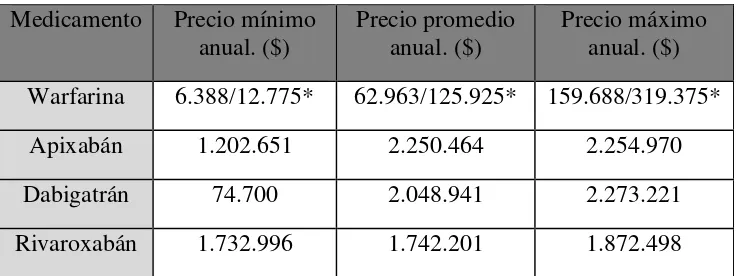
Tabla 3. Costo anual de los medicamentos anticoagulantes en FANV.
Medicamento Precio mínimo anual. ($)
Precio promedio anual. ($)
Precio máximo anual. ($) Warfarina 6.388/12.775* 62.963/125.925* 159.688/319.375*
Apixabán 1.202.651 2.250.464 2.254.970
Dabigatrán 74.700 2.048.941 2.273.221
Rivaroxabán 1.732.996 1.742.201 1.872.498
* Dado que existe variabilidad en la dosificación de la warfarina para alcanzar el objetivo terapéutico deseado. Se considera que la dosis puede variar entre 5 y 10mg/día.
($). Precios expresados en pesos colombianos.
9.2.Información sobre efectividad y seguridad de los medicamentos.
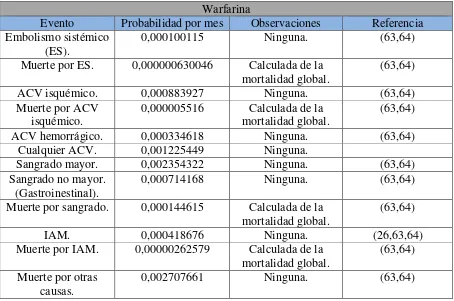
Tabla 4. Información sobre probabilidades y efectividades. Warfarina.
Warfarina
Evento Probabilidad por mes Observaciones Referencia Embolismo sistémico
(ES).
0,000100115 Ninguna. (63,64)
Muerte por ES. 0,000000630046 Calculada de la mortalidad global.
(63,64)
ACV isquémico. 0,000883927 Ninguna. (63,64)
Muerte por ACV isquémico.
0,000005516 Calculada de la mortalidad global.
(63,64)
ACV hemorrágico. 0,000334618 Ninguna. (63,64)
Cualquier ACV. 0,001225449 Ninguna.
Sangrado mayor. 0,002354322 Ninguna. (63,64)
Sangrado no mayor.
(Gastroinestinal). 0,000714168 Ninguna. (63,64)
Muerte por sangrado. 0,000144615 Calculada de la
mortalidad global. (63,64)
IAM. 0,000418676 Ninguna. (26,63,64)
Muerte por IAM. 0,00000262579 Calculada de la mortalidad global.
(63,64)
Muerte por otras
Tabla 5. Información sobre probabilidades y efectividades. Apixabán.
Apixabán
Evento HR IC
inferior superior IC Valor de p Observaciones Referencia Embolismo
sistémico (ES). 0,87 0,87 2 0,7 Ninguna. (38)
Muerte por ES 0,89 0,8 0,99 0,047 Calculada de la mortalidad
global.
(38)
ACV isquémico. 0,92 0,74 1,13 0,42 Ninguna. (38)
Muerte por ACV isquémico
0,89 0,8 0,99 0,047 Calculada de la mortalidad
global.
(38)
ACV hemorrágico
0,51 0,35 0,75 0,001 Ninguna. (38)
Sangrado mayor 0,69 0,6 0,8 0,001 Ninguna. (38)
Sangrado no mayor. (Gastrointestinal)
0,68 0,61 0,75 0,001 Ninguna. (38)
Muerte por sangrado
0,89 0,8 0,99 0,047 Calculada de la mortalidad
global.
(38)
IAM 0,88 0,66 1,17 0,37 Ninguna. (38)
Muerte por IAM 0,89 0,8 0,99 0,047 Calculada de la mortalidad
global.
(38)
Muerte por otras
causas 0,89 0,8 0,99 0,047 Calculada de la mortalidad global.
Tabla 6. Información sobre probabilidades y efectividades. Dabigatrán 150mg.
Dabigatrán
Evento HR IC
inferior superior IC Valor de p Observaciones Referencia Embolismo
sistémico (ES). 0,66 0,53 0,82 0,001 Ninguna. (26) Muerte por ES. 0,88 0,77 1 0,051 Calculada de la
mortalidad global.
(26)
ACV isquémico. 0,76 0,6 0,98 0,03 Ninguna. (26)
Muerte por ACV isquémico.
0,88 0,77 1 0,051 Calculada de la mortalidad
global.
(26)
ACV hemorrágico.
0,26 0,14 0,49 0,001 Ninguna. (26)
Sangrado mayor. 0,93 0,81 1,07 0,31 Ninguna. (26) Sangrado no
mayor. (Gastrointestinal).
0,91 0,85 0,97 0,035 Ninguna. (26)
Muerte por sangrado.
0,88 0,77 1 0,051 Calculada de la mortalidad
global.
(26)
IAM. 1,38 1 1,91 0,048 Ninguna. (26)
Muerte por IAM. 0,88 0,77 1 0,051 Calculada de la mortalidad
global.
(26)
Muerte por otras
causas. 0,88 0,77 1 0,051 Calculada de la mortalidad global.
Tabla 7. Información sobre probabilidades y efectividades. Rivaroxabán.
Rivaroxabán
Evento HR IC
inferior superior IC Valor de p Observaciones Referencia Embolismo
sistémico (ES). 0,23 0,09 1 0,003 Ninguna. (34)
Muerte por ES. 0,85 0,7 1,02 0,073 Calculada de la mortalidad
global.
(34)
ACV isquémico. 0,85 0,7 1,03 0,092 Ninguna. (34)
Muerte por ACV isquémico.
0,85 0,7 1,02 0,073 Calculada de la mortalidad
global.
(34)
ACV hemorrágico.
0,67 0,47 0,93 0,02 Ninguna. (34)
Sangrado mayor. 1,04 0,9 1,2 0,58 Ninguna. (34)
Sangrado no mayor. (Gastroinestinal).
1,04 0,96 1,13 0,35 Ninguna. (34)
Muerte por sangrado.
0,85 0,7 1,02 0,073 Calculada de la mortalidad
global.
(34)
IAM. 0,81 0,63 1,06 0,121 Ninguna. (34)
Muerte por IAM. 0,85 0,7 1,02 0,073 Calculada de la mortalidad
global.
(34)
Muerte por otras
causas. 0,85 0,7 1,02 0,073 Calculada de la mortalidad global.
9.3.Información sobre utilidades.
Los pesos de las utilidades aplicados fueron extraídos de la literatura, debido a que en Colombia no se cuenta con una base de datos sobre las preferencias de la población general con respecto a los estados de salud evaluados. Dicha información se obtuvo de la Universidad de Tufts por medio del Center for the Evaluation of Value and Risk in Health (CEVR), quienes han ido desarrollando y actualizando una base de datos de pesos de utilidades a partir de una variedad de estudios de costo-efectividad cuyas medidas de beneficios para la salud son los AVAC para diferentes enfermedades, con datos actualizados de los mismos. La búsqueda se describe en el anexo No 4, donde se incluyen las diferentes fuentes encontradas. Posteriormente, se calculó la media aritmética simple de todos los estudios publicados según el estado de salud y poder así estimar el peso promedio para el cálculo de los AVAC. Este resultado fue validado por un panel de expertos integrado por un cardiólogo, dos neurólogos, dos geriatras, un médico familiar, dos médicos generales y un paciente con ACV.
9.4. Información sobre consumo de recursos y costo de eventos.
9.5. Modelamiento.
Se realizó análisis de costo-efectividad con base en un modelo de Markov, con ciclos de un mes, que permiten comparar las estrategias de anticoagulación disponibles para FANV en el país. Se programó el modelo en el programa TreeAge Pro versión 2014, en el cual se incluyeron las variables, costos y estados de salud propuestos previamente en el documento, valores ajustados para Colombia, en pesos colombianos para el año 2014. Todos los pacientes que ingresan al modelo tienen como diagnóstico FANV, son candidatos para terapia anticoagulante en cada una de las opciones propuestas, para los costos se tuvieron en cuenta los costos médicos directos de la medicación y desenlaces propuestos, no se tiene en cuenta el valor del manejo de las comorbilidades y edad inicial de 65 años, derivada de los estudios pivote de las moléculas en evaluación. Los supuestos del modelo se presentan en la tabla No 8:
Tabla 8. Supuestos del modelo.
1. El horizonte temporal del modelo es toda la vida del paciente, según las tablas de mortalidad del DANE 2013, con análisis de sensibilidad a 5 y 10 años. Los pacientes pueden morir debido a: ACV isquémico, ACV hemorrágico, sangrado mayor, sangrado no mayor, embolismo sistémico, infarto agudo del miocardio, muerte por otras causas y muerte de fondo (muerte esperable por edad y condición de FANV).
3. Los pacientes no regresan a su estado de salud original después del evento, el modelo asume que no se modifican los riesgos de eventos posteriores y el tratamiento anticoagulante posterior.
4. No se permiten múltiples eventos en un ciclo.
5. Se emplean correcciones de mitad de ciclo.
6. Todos los pacientes comienzan desde el estado FANV y no han experimentado cualquiera de los eventos.
7. El caso base asume no modificación de la terapia anticoagulante luego de cualquiera de los eventos.
9. Los riesgos del modelo no se modifican de acuerdo con las puntuaciones de riesgo de embolia. (CHADS2).
8. Los ataques isquémicos transitorios no se consideran en este modelo.
10. Tres niveles de gravedad de un ACV se basan en la escala de Rankin modificada (MRS): leve (MRS 0-2), moderado (MRS 3-4) y grave (MRS 5).
11. El sujeto no cambia de puntaje de CHADS2 ni su riesgo asociado de ACV (por ejemplo, cuando los pacientes llegan a los 75 años o tienen un ACV).
12. Los estados de salud ACV, ES, IAM, se modelan como estados absorbentes. Sin embargo, un evento recurrente puede ocurrir solo una vez.
13. La esperanza media de vida de los pacientes con FANV posterior a un evento, no se modifica.
14. El consumo de recursos se separa en fases agudas y de mantenimiento a largo plazo. Fase aguda incluye el tiempo pasado en la hospitalización y rehabilitación inicial y se incluirá en todos los pacientes que presenten el evento y posteriormente queda en manejo con plan de mantenimiento indefinido, que se carga en el modelo hasta el momento de muerte del paciente.