PREVALENCIA DE LOS PRINCIPALES FACTORES DE RIESGO DE ENFERMEDAD CARDIOVASCULAR Y RIESGO CARDIOVASCULAR EN PACIENTES CON HIPERTENSIÓN ARTERIAL QUE ASISTEN A UNA IPS EN
PREVALENCIA DE LOS PRINCIPALES FACTORES DE RIESGO DE ENFERMEDAD CARDIOVASCULAR Y RIESGO CARDIOVASCULAR EN PACIENTES CON HIPERTENSIÓN ARTERIAL QUE ASISTEN A UNA IPS EN
BOGOTÁ Y ALGUNOS MUNICIPIOS DE CUNDINAMARCA
Lizet Paola Moreno Moreno, MD.
Tesis presentada a la Facultad de Medicina
como requisito parcial para optar al grado de
Maestría en Epidemiología Clínica
Pontificia Universidad Javeriana
TUTORA:
Isabel del Socorro Moreno Luna PS. MSc.
COMITÉ DE TESIS
Álvaro de Jesús Ruiz Morales, MD. MSc
CONTENIDOS
CAPITULO 1. INTRODUCCIÓN ... 1
CAPITULO 2. MARCO TEÓRICO ... 3
2.1. Evaluación del Riesgo Cardiovascular Global ... 4
2.2. Factores de riesgo cardiovascular ... 7
2.2.1. Dislipidemia ... 8
2.2.2. Tabaquismo ... 9
2.2.3. Síndrome metabólico ... 11
CAPÍTULO 3. OBJETIVOS ... 14
3.1 Objetivo general ... 14
3.2. Objetivo secundario ... 14
CAPÍTULO 4. MÉTODOS ... 15
4.1. Tipo de estudio ... 15
4.2. Población de Estudio ... 15
4.3.1. Criterios de inclusión ... 18
4.3.2. Criterios de exclusión ... 18
4.4. Tamaño de la muestra ... 19
4.5. Enumeración y definición de las variables de estudio ... 19
4.5.1. Identificación ... 20
4.5.2. Fecha de nacimiento del sujeto ... 20
4.5.3. Edad ... 20
4.5.4. Sexo. ... 20
4.5.5. Medida de tensión arterial: ... 20
4.5.6. Fumador ... 20
4.5.7. Colesterol total ... 20
4.5.8. Colesterol HDL ... 20
4.5.9. Triglicéridos ... 20
4.5.10. LDL ... 20
4.5.11. Glucemia ... 21
4.5.13. Peso. ... 21
4.5.14. Talla ... 21
4.5.15. IMC ... 21
4.5.16. Perímetro abdominal ... 21
4.5.17. Dislipidemia ... 21
4.5.18. Diagnóstico registrado en la historia clínica de dislipidemia ... 22
4.5.19. Tratamiento farmacológico de dislipidemia ... 22
4.5.20. Control de dislipidemia ... 22
4.5.21. Historia de enfermedad coronaria ... 22
4.5.22. Historia de enfermedad vascular cerebral ... 22
4.5.23. Historia de enfermedad vascular periférica aterosclerótica ... 23
4.5.24. Medicamentos que recibe ... 23
4.5.25. Síndrome metabólico ... 23
4.5.26. Porcentaje de riesgo según Framingham ... 23
4.6.1. Fase 1: logística ... 23
4.6.2. Fase 2: Reclutamiento de individuos y recolección de la información ... 24
4.6.3. Fase 3: procesamiento de la información y análisis de los datos ... 25
4.6.4. Fase 4: generación de informes y divulgación de resultados ... 27
4.7. Aspectos Éticos ... 27
CAPÍTULO 5 RESULTADOS ... 29
6.1. Factores de riesgo cardiovascular ... 34
6.1.1. Control de cifras tensionales ... 36
6.1.2. Índice de Masa Corporal (IMC) ... 41
6.1.3. Tabaquismo ... 42
6.1.4. Dislipidemia ... 42
6.1.5. Perímetro abdominal ... 44
6.1.6. Síndrome metabólico ... 45
6.2. Clasificación de Riesgo Cardiovascular ... 46
6.2.2. Clasificación ATPIII – Framingham ... 48
6.3. Control de dislipidemia ... 51
6.4. Perímetro abdominal e identificación de Riesgo Cardiovascular ... 56
CAPÍTULO 6. DISCUSIÓN ... 58
CAPITULO 7 CONCLUSIONES ... 63
LISTA DE TABLAS
Tabla 1. Distribución de la población de Colsubsidio por zonas ... 16
Tabla 2 Pacientes en club de hipertensión arterial en junio/07 ... 17
Tabla 3 Resumen de variables y medidas calculadas ... 31
Tabla 4 Número de pacientes por centro médico ... 32
Tabla 5 Variables por sexo ... 33
Tabla 6 Frecuencia de factores de riesgo cardiovascular asociados con hipertensión arterial ... 34
Tabla 7 Hipertensión Arterial por categorías ... 37
Tabla 8 Número de medicamentos empleados para el tratamiento de la hipertensión arterial ... 38
Tabla 9 Combinaciones de antihipertensivos más frecuentemente empleados ... 39
Tabla 10 Distribución de número de medicamentos utilizados de acuerdo con el control de tensión arterial ... 40
Tabla 11 Distribución de frecuencias por categoría de peso ... 41
Tabla 12 Frecuencia de dislipidemia de acuerdo con su clasificación ... 42
Tabla 13 Frecuencia de perímetro abdominal por fuera de metas por sexo ... 44
Tabla 14 Prevalencia de síndrome metabólico según sexo ... 45
Tabla 16 Riesgo de evento cardiovascular a 10 años con clasificación automática y
Framingham ATPIII ... 50
Tabla 17 Punto de corte para perímetro abdominal y Riesgo Cardiovascular Alto y Riesgo
Muy Alto en mujeres ... 56
Tabla 18 Punto de corte para perímetro abdominal y Riesgo Cardiovascular Alto y Riesgo
LISTA DE FIGURAS
Figura 1Número de pacientes incluidos en el estudio ... 29
Figura 2 IMC por sexo ... 34
Figura 3 Frecuencia de los principales factores de riesgo cardiovascular, aislados o
asociados, con hipertensión arterial ... 35
Figura 4 Porcentajes de número de factores de riesgo asociados con hipertensión arterial . 36
Figura 5 Porcentaje por categoría de hipertensión arterial ... 37
Figura 6 Distribución de pacientes con un único fármaco antihipertensivo de acuerdo con el
medicamento utilizado ... 38
Figura 7 Distribución de número de medicamentos en hipertensión arterial controlada y no
controlada ... 40
Figura 8 Distribución de frecuencia de peso por sexo ... 41
Figura 9 Clasificación de dislipidemia y tratamiento hipolipemiante ... 43
Figura 10 Porcentaje de pacientes con síndrome metabólico de acuerdo con la categoría de
IMC ... 46
Figura 11 Porcentaje de pacientes según clasificación automática de riesgo cardiovascular
(IDF) ... 47
Figura 12 Clasificación Automática de riesgo cardiovascular, con clasificación de síndrome
metabólico según la nueva clasificación ... 47
Figura 14Riesgo cardiovascular a 10 años por Framingham ATPIII ... 49
Figura 15 Comparación de métodos para clasificación de riesgo cardiovascular ... 50
Figura 16 Pacientes con hipolipemiantes clasificados por tratamiento formulado ... 51
Figura 17 Porcentaje de cumplimiento de metas de colesterol LDL de acuerdo con la
clasificación propuesta por ATP-Framingham ... 52
Figura 18 Porcentaje de cumplimiento de metas de colesterol LDL de acuerdo con la
clasificación propuesta por clasificación automática ATP-Framingham ... 53
Figura 19 Pacientes clasificados por tipo de dislipidemia teniendo en cuenta si se
encuentran diagnosticados y dentro de metas ... 54
ANEXOS
Anexo 1. Clasificación Riesgo Cardiovascular ATPIII –Framingham ... 71
Anexo 2 Niveles deseados de los componentes de perfil lipídico según la categoría de riesgo: ... 73
Anexo 3 Formato de Identificación ... 74
RESUMEN
Objetivo: Evaluar la prevalencia de los principales factores de riesgo de enfermedad cardiovascular en una población de pacientes mayores de 18 años que asisten a la IPS
Colsubsidio a un programa llamado Club de Hipertensión Arterial.
Diseño: Estudio de corte transversal.
Lugar: Bogotá y algunos municipios de Cundinamarca.
Población: 719 pacientes escogidos por muestreo aleatorio simple de los 6502 pacientes que asistieron a consulta PEP Club de Hipertensión Arterial por médico en junio del 2007 y
continúen en controles entre febrero del 2008 y febrero del 2009.
Intervención: Ninguna.
Medición: Tensión arterial, medidas antropométricas, evaluación de tabaquismo, determinación de perfil lipídico, glucemia, antecedente de diagnostico de enfermedad
cardiovascular, síndrome metabólico y riesgo cardiovascular a 10 años.
Resultados: El 92,4% de los pacientes hipertensos incluidos en el estudio tienen uno o más factores de riesgo cardiovascular modificables asociados, tales como dislipidemia,
sobrepeso, obesidad, tabaquismo o glucemia mayor de 126. El 75,38% se encuentran con
cifras tensionales controladas. El 75,7% de la población se encuentra en sobrepeso u
obesidad y el 57,83% se encuentran con algún tipo de dislipidemia no controlada de
acuerdo con su categoría de riesgo. La prevalencia de tabaquismo fue 7,79%, que es menor
a la encontrada en estudios realizados en Colombia en la población general. Se estimó una
prevalencia de síndrome metabólico de 61,1% (por criterios de IDF), que disminuye al
44,2% al cambiar los puntos de corte de perímetro abdominal estimados para
87 cms en hombres identifica casi la totalidad de los pacientes con Riesgo Cardiovascular
Alto y Riesgo Muy Alto
Conclusiones: El 92,7% de los pacientes hipertensos tienen uno o más factores de riesgo cardiovascular modificables asociados. La evaluación del riesgo cardiovascular global
debe ser empleada siempre en el enfoque integral del paciente hipertenso. Se recomienda
la medición rutinaria de perímetro abdominal para identificar otros factores de riesgo
cardiovascular.
Palabras claves:
ABSTRACT
Objective: To evaluate the prevalence of major risk factors for cardiovascular disease in a population of patients over 18 years attending the IPS Colsubsidio in a program called Club
de Hipertensión Arterial.
Design: cross sectional study.
Location: Bogotá and some cities of Cundinamarca.
Population: 719 patients selected by random sampling of the 6502 patients attending in the Club de Hipertensión Arterial in June 2007 and continuing into the period from February
2008 and February 2009.
Intervention: None.
Measurement: Blood pressure, anthropometric measurements, smoking assessment, determination of lipid profile, glycemia, previous diagnosis of cardiovascular disease,
metabolic syndrome and cardiovascular risk at 10 years.
Results: 92.4% of hypertensive patients in the study had one or more modifiable cardiovascular risk factors associated, such as dyslipidemia, overweight, obesity, smoking
or blood sugar higher than 126. 75.38% of patients had controlled tension; 75.7% of the
population was overweight or obese and 57.83% are in some kind of uncontrolled
dyslipidemia according to their risk category. Smoking prevalence was 7.79%, which is
prevalence of metabolic syndrome was estimated in 61.1% (by IDF criteria), which
decreases to 44.2% by changing the cutoff points of waist circumference estimated for
Latin America. Measuring waist circumference greater than 78 cm in women and 87 cm in
men identified almost all patients with high cardiovascular risk and very high risk
Conclusions: 92.7% of hypertensive patients have one or more modifiable cardiovascular risk factors associated. The global cardiovascular risk assessment should always be used in
the treatment of the hypertensive patient. We recommend routine measurement of waist
circumference to identify other cardiovascular risk factors.
Keywords:
1. CAPITULO 1. INTRODUCCIÓN
El reconocimiento de la hipertensión arterial como factor de riesgo cardiovascular,
definitivamente está establecido y aunque existe una clara relación lineal entre hipertensión
arterial y enfermedad cardiovascular y cerebrovascular, no todos los individuos hipertensos
tendrán el mismo riesgo. Se ha hecho patente que la mayoría de pacientes hipertensos
presentan factores de riesgo adicionales y el riesgo cardiovascular aumenta a medida que se
suman los factores de riesgo (3, 4).
El enfoque de los pacientes hipertensos se ha centrado en reducir la presión sanguínea a
rangos normales para disminuir la morbilidad y mortalidad por enfermedad cardiovascular
(4-6).
La evaluación global del riesgo permite cuantificar el riesgo individual de cada paciente y
determinar el tratamiento integral de los factores de riesgo presentes, priorizando su
atención y estableciendo las metas a las cuales es preciso llegar para impactar sobre el
riesgo de manera importante (3). En la revisión de la literatura no se encontró ningún
estudio que determine los factores de riesgo cardiovascular asociados con hipertensión
arterial, que permitan la elaboración de un programa de prevención que esté enfocado al
cambio de nuestros riesgos más importantes. En Colombia existe un estudio realizado en
Bucaramanga sobre los factores de riesgo asociados con la prevalencia de HTA (7), Sin
embargo tiene en cuenta pacientes sin diagnóstico de HTA. No se tiene una caracterización
de estos pacientes que permita la elaboración de estrategias y programas dirigidos a sus
principales factores de riesgo cardiovascular y al planteamiento de metas de prevención y
El propósito de este estudio es la elaboración de un programa dirigido a la población de
pacientes hipertensos, enfocado en la prevención de enfermedad cardiovascular, teniendo
2.
CAPITULO 2. MARCO TEÓRICOLa enfermedad cardiovascular es la primera causa de muerte en el mundo, y ocupa el quinto
lugar en cuanto a morbilidad (8). En la mayoría de países latinoamericanos y del Caribe
también constituye la primera causa de muerte (9), y en Colombia la primera causa de
mortalidad en hombres y mujeres mayores de 45 años son las enfermedades isquémicas del
corazón (10). Se estima que la mortalidad en Latinoamérica debida a enfermedad
cardiovascular aumentará más del 60% entre el año 2000 y 2020, a menos que se
implementen medidas preventivas, mientras que en los países desarrollados se espera un
incremento del solo 5% (9). En Latinoamérica y el Caribe el 31% de las muertes son
atribuidas a enfermedad cardiovascular (9).
Se han identificado múltiples factores causales y marcadores de riesgo cardiovascular, sin
embargo no todos tienen el mismo impacto en la enfermedad, o tienen poco peso en el
cálculo del riesgo global, o no se ha demostrado que al modificarlos de forma
independiente, cambie el riesgo de forma significativa (8). La modificación de factores de
riesgo ha demostrado reducir la mortalidad y morbilidad en pacientes con y sin enfermedad
cardiovascular (11).
La hipertensión arterial está claramente identificada como un factor de riesgo importante
modificable, y en algunos casos prevenible, de enfermedad cardiovascular y es
independiente de la coexistencia de otros factores de riesgo. La evaluación de los pacientes
con hipertensión arterial tiene tres objetivos: evaluar el estilo de vida de los pacientes e
paciente, revelar causas identificables de hipertensión arterial y evaluar la presencia o
ausencia de daño de órgano blanco y de enfermedad cardiovascular (5).
Este estudio está interesado en evaluar el primer objetivo propuesto por el VII comité (5), y
determinar la prevalencia de otros factores de riesgo en una población definida de pacientes
con diagnóstico de hipertensión arterial.
En el estudio CARMELA, la prevalencia de hipertensión arterial en individuos entre 25 a
64 años en Bogotá se estimo en 13.4% (12).Se ha determinado que la hipertensión
generalmente está presente junto con otros factores de riesgo, y menos del 20% se presenta
de forma aislada. El riesgo de enfermedad coronaria aumenta a medida que se asocia con
otros factores de riesgo. En pacientes con hipertensión, cerca del 40% de eventos
coronarios en hombres y 68% en mujeres son atribuidas a la presencia de dos o más
factores de riesgo adicionales (6). Solo el 14% de eventos coronarios en pacientes
hipertensos hombres y el 5% en mujeres ocurren sin la presencia de otros factores de
riesgo (6).
2.1. Evaluación del Riesgo Cardiovascular Global
Se han establecido métodos para la evaluación del riesgo cardiovascular global que
clasifican al paciente en una categoría que permite determinar el pronóstico y establecer
metas terapéuticas. El tratamiento de los factores de riesgo presentes debe asumirse de
Se reconocen varias formas de medir riesgo cardiovascular, de acuerdo con la población
evaluada, entre las cuales se encuentran el método propuesto por el ATP III basado en el
seguimiento de Framingham (2); SCORE (11) de origen europeo y otras formas que
pueden ser de utilidad, como la derivada del estudio PROCAM realizado en Alemania (13).
El concepto se refiere a la probabilidad de sufrir muerte por enfermedad coronaria o infarto
de miocardio no fatal en el caso de la clasificación propuesta por el ATP III basado en
Framingham (2) o muerte de origen cardiovascular en el SCORE (3), o presencia de evento
coronario agudo en PROCAM (13), en un lapso de tiempo determinado de 10 años.
Sabiendo que el riesgo cardiovascular en poblaciones diversas es diferente, los datos
propuestos por estos métodos no son directamente extrapolables en su totalidad a la
población latinoamericana (3, 8). El Estudio de Framingham evaluó una población
mayoritariamente caucásica, en el noreste de los Estados Unidos, sin criterios de ingreso
según ocupación. El Estudio PROCAM se basó en una población, en la región
centrooccidental de Alemania, de trabajadores, que tienen mejor salud en general que la
población general (el llamado “efecto del trabajador sano”). Y finalmente, aunque SCORE
está basado en una población amplia de Europa, su composición étnica dista de ser similar
a la población latinoamericana, así como los estilos de vida.
El método del ATP III es el que se propone en la actualidad para la valoración del riesgo,
ya que tiene amplia y mayor aceptación, comparada con las demás, entre los médicos
latinoamericanos, tiene mayor difusión en nuestro medio y algunos estudios pequeños (14)
han mostrado que, si bien hay diferencias en predicción, los datos pueden ser aplicables en
utilizar información que tenga utilidad parcial, que pueda guiar de manera general la toma
de decisiones (8).
Se utilizan básicamente dos métodos para la evaluación del riesgo cardiovascular: el
propuesto por el ATP III y la clasificación automática. Esta última resulta cuando el
paciente tiene condiciones que hace evidente su riesgo y es la primera que se debe
considerar en el momento de clasificar al paciente (8).
Clasificación en riesgo muy alto:
Pacientes con enfermedad coronaria, vascular cerebral o vascular periférica y
cualquiera de las siguientes condiciones: diabetes mellitus, síndrome coronario
agudo, factores de riesgo de difícil control o síndrome metabólico.
Clasificados en Riesgo Global Alto:
Historia de enfermedad coronaria
Historia de enfermedad vascular cerebral
Historia de enfermedad vascular periférica aterosclerótica
Pacientes con Diabetes Mellitus tipo 2 con algún factor de riesgo adicional
Clasificados automáticamente en Riesgo Global Intermedio
Pacientes con síndrome metabólico
Pacientes diabéticos mellitus tipo 2 sin otros factores de riesgo
Un factor de riesgo
Si no existen antecedentes para la clasificación automática del paciente se aplica el índice
de riesgo propuesto por el ATP III. Este tiene en cuenta la edad del paciente, colesterol
total, tabaquismo, colesterol HDL, y tensión arterial. Además tiene en cuenta el sexo, ya
que existen tablas diferentes para hombres y mujeres (Anexo 1).
2.2. Factores de riesgo cardiovascular
Existen factores de riesgo cardiovascular no prevenibles o modificables como la edad, el
sexo y antecedentes familiares de enfermedad cardiaca prematura (antes de los 55 años en
hombres y antes de los 65 años en mujeres) (8).
Entre los factores de riesgo modificables o, mejor aún, prevenibles existen unos que tienen
mayor impacto en la enfermedad cardiovascular y que explican la mayoría del riesgo
resultante, denominados factores principales: dislipidemia, tabaquismo, síndrome
metabólico, hipertensión arterial y diabetes mellitus. Existen otros denominados factores
adicionales tales como: sedentarismo, estrés psicosocial, no consumo de alcohol, dieta
inapropiada y alcoholismo. Existen otros factores tales como: hipertrofia ventricular
izquierda, los valores aumentados de lipoproteína(a), los valores aumentados de
homocisteína, la microalbuminuria, niveles elevados del inhibidor de la activación del
plasminógeno 1 o de fibrinógeno, el polimorfismo del factor VII de la coagulación, y el
hiperinsulinismo, entre otros, que tienen poco peso en el cálculo del riesgo global, o para
los que no se ha demostrado que una intervención que los modifique cambie, de manera
Existen también algunos factores con poder de predicción, que son marcadores de riesgo: la
Proteína C Reactiva ultrasensible, la relación Colesterol Total/cHDL o la relación
cLDL/cHDL (15, 16). En el caso de la Proteína C Reactiva, algunos autores recientemente
han descubierto mecanismos por los cuales el aumento de PCR puede iniciar reacciones
inflamatorias y producir lesión tisular, por lo que su papel no sería tan inocente (17, 18).
2.2.1. Dislipidemia
Se ha encontrado que los dos factores de riesgo más importantes en enfermedad
cardiovascular son el tabaquismo y la dislipidemia, y estos predicen cerca de las dos
terceras partes de enfermedad coronaria (8).
Los estudios de Framingham, MRFIT (Multiple Risk Factor Intervention Trial), y el
estudio LRC (Lipid Research Clinics), encontraron una relación directa entre los niveles de
colesterol LDL (también con los de colesterol total), y la presencia de enfermedad
cardiovascular en hombres y mujeres. (2).
La presencia de triglicéridos elevados en suero está asociada con un incremento en el riesgo
de enfermedad cardiovascular en análisis univariados, y aunque esta relación se pierde en
el análisis multivariado, casi siempre los triglicéridos están asociados comúnmente con
otros factores de riesgo con los que comparten vías metabólicas y fisiopatológicas, como
los valores bajos de cHDL, la presencia de cIDL aumentado y remanentes de quilomicrones
(2).
Un bajo nivel de colesterol HDL es un factor independiente para enfermedad
Para la medida del perfil de lipoproteínas, que incluya los triglicéridos y un cálculo
indirecto del LDL, el paciente debe tener 12 horas de ayuno (8).
Para calcular el colesterol LDL se utilizará la fórmula de Friedewald:
cLDL= colesterol total – cHDL- triglicéridos/5.
Esta fórmula se basa en la composición habitual de la VLDL, que está formada en 28% por
fosfolípidos y proteínas, 60% triglicéridos y 12% colesterol. Si se observa la fórmula de la
cual se derivó la de Friedewald:
Colesterol Total = cHDL + cLDL + cVLDL
Es necesario conocer el valor de colesterol en VLDL. Puesto que las VLDL son las
principales partículas transportadoras de triglicéridos, la relación entre estos y el colesterol
en las VLDL (60% a 12%, 5 a 1) permite reemplazar en la fórmula el término inicial,
cVLDL por la fracción Triglicéridos/5. Sin embargo, esta relación solamente se conserva
cuando los valores de lípidos son normales, por lo que se ha propuesto que la fórmula se
utilice con valores de triglicéridos < 400 mg/dl (8).
La valoración del perfil lipídico se realiza de acuerdo con la categoría de riesgo. Toda
persona que se encuentre por fuera de las metas, de acuerdo con su categoría de riesgo, se
considera con un perfil lipídico inadecuado, y tiene una dislipidemia (Anexo 2).
2.2.2. Tabaquismo
Se ha confirmado la asociación de tabaquismo con elevado riesgo de mortalidad por
En el estudio INTERHEART los fumadores corrientes estaban asociados con un mayor
riesgo de Infarto Agudo de Miocardio (IAM) no fatal (OR 2.95, IC95% 2.77;3.14)
comparado con quienes nunca habían fumado (20). Se definió fumador corriente como
aquel individuo que hubiera fumado algún cigarrillo en los 12 meses anteriores, y se incluía
a los pacientes que habían dejado de fumar en el último año. El riesgo se aumentó entre 5
y 6 % por cada cigarrillo adicional fumado. El OR asociado con ser fumador antiguo bajó
a 1,87 (IC 95% 1,55; 2,24) dentro de los 3 años después de haber dejado de fumar (20).
Estos últimos correspondían a personas que habían dejado de fumar hacía más de un año.
Dado el aumento de riesgo de IAM, con la definición de fumador corriente, esta será la
empleada en el estudio para identificar los pacientes fumadores.
Se ha encontrado una prevalencia alta de tabaquismo en pacientes hipertensos en un estudio
realizado en París (4), estimándose en 35.7% en hombres hipertensos menores de 55 años.
En hombres mayores de 55 años, la prevalencia fue del 25.5%. Igualmente se estimo una
prevalencia de 35% en un estudio realizado en España en población de pacientes con
hipertensión primaria (21). La prevalencia de tabaquismo en adultos mayores de 18 años
en Colombia en el Estudio Nacional Colombiano de Salud Mental fue estimada en 17%,
definido como fumadores corrientes o persistentes. (IC 95%= 16-19%) (22). La
prevalencia en Bucaramanga fue estimada en 16.2% (IC 95%: 14,9; 17,5) de fumadores
corrientes, aunque la definición empleada en este estudio fue el consumo de 100 o más
cigarrillos en su vida y que en el momento del estudio fumaran uno o más cigarrillos por
tabaco diaria u ocasionalmente en 22,22% (IC 95%: 19,1-25,2) (12). En Colombia no se
encontraron datos disponibles en pacientes hipertensos.
2.2.3. Síndrome metabólico
El síndrome metabólico es una agrupación de factores de riesgo interrelacionados de origen
metabólico, y con la resistencia a la insulina como mecanismo fisiopatológico principal,
que se ha demostrado que aumenta el riesgo de enfermedad cardiovascular ateroesclerótica
hasta en cinco veces y aumento en el riesgo de desarrollar diabetes mellitus tipo 2 entre dos
y tres veces (24).(1)
Los niveles de presión sanguínea están fuertemente asociados con los niveles de insulina y
el grado de resistencia a la insulina (25). Se ha hecho énfasis en la importancia de
diagnosticar el síndrome metabólico en el tratamiento de los pacientes hipertensos (5, 11).
La Federación Internacional de Diabetes (IDF) (1) hizo una reunión de consenso entre las
principales sociedades científicas que manejan riesgo cardiovascular y propuso una
definición operativa, que se utilizará aquí.
La definición tiene como base obligatoria la Presencia de Obesidad Abdominal
(determinada por Perímetro Abdominal), y se completa el diagnóstico cuando hay al menos
dos de cuatro criterios.
Para el diagnóstico de Obesidad Abdominal debe establecerse un punto de corte, que la IDF
(1) estableció para Estados Unidos como 102 para hombres y 88 para mujeres, para Europa
consenso entre los expertos en lípidos y diabetes en esta región, se ha propuesto utilizar
temporalmente > 90 cm para hombres y > 80 cm para mujeres.
Los otros cuatro factores son:
Triglicéridos elevados > a 150 mg/dl, ó que esté recibiendo tratamiento especifico
para su alteración.
Colesterol HDL bajo. Definido como < 40 mg/dl en hombres y < 50 mg/dl en
mujeres, ó tratamiento específico para su alteración.
Presión sanguínea elevada. Definido como presión sistólica > 130 ó diastólica > 85
mmHg, ó tratamiento de hipertensión arterial previamente diagnosticada.
Glucemia en ayuno elevada. Se considera > 100 mg/dL. O diabetes mellitus tipo 2
previamente diagnosticada.
La prevalencia de síndrome metabólico en los Estados Unidos fue estimada en 23,7% y
24% (5, 25) según la definición del ATP III en una cohorte desde 1988 a 1994; sin
embargo se ha encontrado que con la nueva definición del IDF aumenta este porcentaje
(26). Además se preveía un incremento por el aumento de personas obesas. En un estudio
publicado en el 2005 de una cohorte de 1999 al 2002, la prevalencia fue estimada en 39%
+/- 1.1% en personas mayores de 20 años en estados unidos, según la definición del IDF
(27).En Alemania el porcentaje estimado de personas con síndrome metabólico fue del
19,8% utilizando los criterio del ATP III y del 32,7 % utilizando la definición del IDF
Bucaramanga se encontró una prevalencia del 32,9% (28). En el estudio CARMELA en
Bogotá, con la definición del ATP III, se estimo la prevalencia en 20.4% en adultos entre
25 y 64 años (12). En pacientes con hipertensión arterial la prevalencia de síndrome
metabólico se ha encontrado que es más de dos veces mayor que en pacientes sin
hipertensión estimándose en 69,4% (27).
En un estudio piloto realizado en pacientes que asisten al club de hipertensos en el centro
médico calle 26 de Colsubsidio, se calculó el IMC en 219 pacientes, de los cuales 62
pacientes tenían un IMC menor de 25, 106 pacientes con IMC entre 25 y 30, y 51
pacientes con IMC > 30. Se realizó el cálculo con la prevalencia de síndrome metabólico
ajustada por IMC del 13,3% para IMC menor de 25, del 44,3% para IMC 25 a <30 y
65,1% para IMC > 30, (27) calculándose una prevalencia aproximada del 40% en esta
población, sin contar que son hipertensos y ya cumplen con otro criterio para síndrome
3. CAPÍTULO 3. OBJETIVOS
3.1 Objetivo general
Evaluar la prevalencia de los principales factores de riesgo de enfermedad
cardiovascular asociados, que ya están determinados como tal, en una población de
pacientes hipertensos no diabéticos que asisten a un programa de seguimiento en
una IPS de Bogotá y algunos municipios de Cundinamarca.
Calcular, en esta población, el Riesgo Cardiovascular a 10 años por el método
propuesto por ATPIII/Framingham.
3.2. Objetivo secundario
Determinar qué proporción de pacientes, que asisten al programa club de
hipertensión arterial en Colsubsidio, se encuentran diagnosticados, tratados y
4. CAPÍTULO 4. MÉTODOS
4.1. Tipo de estudio
El diseño escogido para responder el objetivo principal, y los objetivos específicos es un
estudio de corte transversal.
4.2. Población de Estudio
Pacientes en tratamiento farmacológico para hipertensión arterial que asisten a un programa
de la IPS Colsubsidio, llamado Club de Hipertensión Arterial.
Estos pacientes corresponden a la EPS Famisanar, que pertenece al régimen contributivo de
salud, y está compuesto por sujetos cotizantes, beneficiarios e independientes, con niveles
de ingreso y ocupaciones diferentes.
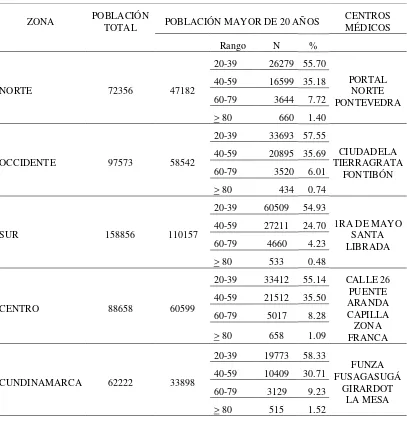
Colsubsidio tiene una población aproximada de 500000 individuos de todas las edades. La
población está dividida en 5 zonas: Norte, Occidente, Sur, Centro y Cundinamarca
(Tabla1).
El club para pacientes con hipertensión arterial es manejado de forma independiente por
Tabla 1. Distribución de la población de Colsubsidio por zonas
ZONA POBLACIÓN TOTAL POBLACIÓN MAYOR DE 20 AÑOS CENTROS MÉDICOS
Rango N %
NORTE 72356 47182
20-39 26279 55.70
PORTAL NORTE PONTEVEDRA 40-59 16599 35.18
60-79 3644 7.72 > 80 660 1.40
OCCIDENTE 97573 58542
20-39 33693 57.55
CIUDADELA TIERRAGRATA
FONTIBÓN 40-59 20895 35.69
60-79 3520 6.01 > 80 434 0.74
SUR 158856 110157
20-39 60509 54.93
1RA DE MAYO SANTA LIBRADA 40-59 27211 24.70
60-79 4660 4.23 > 80 533 0.48
CENTRO 88658 60599
20-39 33412 55.14 CALLE 26 PUENTE ARANDA CAPILLA ZONA FRANCA 40-59 21512 35.50
60-79 5017 8.28
> 80 658 1.09
CUNDINAMARCA 62222 33898
20-39 19773 58.33
FUNZA FUSAGASUGÁ
GIRARDOT LA MESA 40-59 10409 30.71
60-79 3129 9.23 > 80 515 1.52
Los pacientes que asisten al club de hipertensos, son pacientes con diagnóstico de
hipertensión arterial en tratamiento farmacológico, remitidos por medico general o
especialista, para control mensual, y formulación de medicamentos. Los pacientes
asociados otros factores de riesgo cardiovascular, excepto los pacientes hipertensos con
diabetes mellitus, que son remitidos a un grupo de manejo diferente.
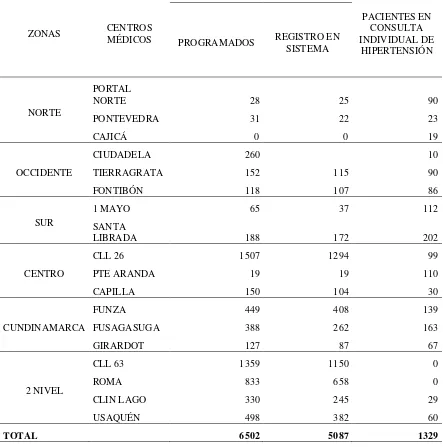
El muestreo se realizará de la población de pacientes que asisten al club de hipertensión
[image:34.612.99.542.260.707.2]arterial en junio del 2007 TABLA 2
Tabla 2 Pacientes en club de hipertensión arterial en junio/07
ZONAS CENTROS MÉDICOS
CLUB HIPERTENSOS
PACIENTES EN CONSULTA INDIVIDUAL DE
HIPERTENSIÓN PROGRAMADOS REGISTRO EN SISTEMA
NORTE
PORTAL
NORTE 28 25 90
PONTEVEDRA 31 22 23
CAJICÁ 0 0 19
OCCIDENTE
CIUDADELA 260 10
TIERRAGRATA 152 115 90
FONTIBÓN 118 107 86
SUR
1 MAYO 65 37 112
SANTA
LIBRADA 188 172 202
CENTRO
CLL 26 1507 1294 99
PTE ARANDA 19 19 110
CAPILLA 150 104 30
CUNDINAMARCA
FUNZA 449 408 139
FUSAGASUGA 388 262 163
GIRARDOT 127 87 67
2 NIVEL
CLL 63 1359 1150 0
ROMA 833 658 0
CLIN LAGO 330 245 29
USAQUÉN 498 382 60
4.3. Criterios para seleccionar la población de estudio 4.3.1. Criterios de inclusión
Pacientes hipertensos, no diabéticos, que estuvieran asistiendo al Club de Hipertensión
Arterial en cualquiera de los centros de la IPS Colsubsidio.
Pacientes que asistieron a consulta de Club de Hipertensión Arterial en junio del 2007.
Se incluyeron pacientes que asistían desde Junio del 2007, dado que estos pacientes han
permanecido por mínimo 8 meses en el programa Club de Hipertensión Arterial, lo que da
el tiempo suficiente para diagnosticar, iniciar tratamiento y controlar a la mayoría de los
factores de riesgo cardiovascular de los pacientes que asisten al Club, y de esta manera
medir de manera indirecta el impacto del programa frente a esta patología, realizar un
proceso de mejora continua y establecer metas al determinar cuál es la proporción de los
pacientes con dislipidemia diagnosticados, tratados y controlados.
Pacientes que en el momento de la recolección de datos se encuentren activos
en la EPS Famisanar.
4.3.2. Criterios de exclusión
Pacientes que se encontraban sin tratamiento farmacológico antihipertensivo en el
momento de la selección.
Algunos pacientes son remitidos inicialmente al Club de Hipertensión Arterial con
lo cual se excluyeron estos pacientes que pueden ser transitorios en este tipo de
programas, y ser distintos a los pacientes con diagnóstico confirmado.
Los pacientes hipertensos controlados con cambios terapéuticos en Estilo de Vida, pero
sin manejo en el momento de la selección con algún tratamiento farmacológico
antihipertensivo, así este se hubiera utilizado de forma previa.
Dado que no se puede garantizar que los pacientes con hipertensión arterial estén
adecuadamente diagnosticados, para garantizar que los pacientes incluidos tengan
hipertensión arterial, el criterio diagnóstico que se empleó en este estudio es que los
pacientes se encuentren en tratamiento farmacológico para esta condición.
4.4. Tamaño de la muestra
El criterio para el cálculo de tamaño de muestra es la precisión del estimativo. Se calculó
un tamaño de población de 6502 pacientes. Se realiza el cálculo de tamaño de muestra con
síndrome metabólico, donde se requiere de mayor precisión en el estimado. Se utilizaron
los siguientes parámetros: una proporción esperada del 30% para síndrome metabólico, un
error relativo del 10%, un nivel de confianza del 95%. Con base en esto se calculó un
tamaño de muestra de 788 pacientes.
Se llevó a cabo un muestreo por el método aleatorio simple, con números aleatorios
generados por Excel 2007.
4.5.1. Identificación: corresponde al número de historia clínica del paciente. Variable nominal.
4.5.2. Fecha de nacimiento del sujeto: registrada en la cedula de ciudadanía.
4.5.3. Edad: edad calculada de acuerdo con la fecha de nacimiento. Variable continúa.
4.5.4. Sexo: Sexo del participante. Variable nominal.
4.5.5. Medida de tensión arterial: Medida de tensión tomada en consulta como mm Hg. Variable continua.
4.5.6. Fumador: durante el último año había fumado en al menos una ocasión. Variable dicotómica.
4.5.7. Colesterol total: nivel de colesterol total en sangre en mg/dl con ayuno de mínimo 12 horas. Variable continua.
4.5.8. Colesterol HDL: nivel de colesterol HDL en sangre en mg/dl con ayuno mínimo de 12 horas. Variable continua.
4.5.9. Triglicéridos: nivel de triglicéridos en sangre en mg/dl con ayuno mínimo de 12 horas. Variable continua.
4.5.10. LDL: cálculo a través de la fórmula de Friedewald. Si el paciente tiene los triglicéridos mayores de 400 (que limita el cálculo del LDL por esta fórmula), se tomará
4.5.11. Glucemia: nivel de glucosa en sangre en ayunas, en mg/dl. Variable continua.
4.5.12. Glucemia pre y postcarga de glucosa: tomada solo a pacientes con glucemia de ayuno alterada, y pacientes con IMC mayor de 30. Variable continua.
4.5.13. Peso: peso en kg del paciente. Variable continua.
4.5.14. Talla: medida de la talla en cms. Variable continua.
4.5.15. IMC: cálculo del índice de masa corporal, peso/talla2. Variable continua.
4.5.16. Perímetro abdominal: Medida del perímetro abdominal, definida en el punto medio entre el borde inferior de las costillas y la cresta ilíaca superior en cms (1). Variable
continua.
4.5.17. Dislipidemia: Diagnostico de dislipidemia de acuerdo con los criterios del ATP III.
Variable nominal categórica:
Hipercolesterolemia si el paciente se encuentra con los niveles de cLDL por fuera de
metas de acuerdo con su categoría de riesgo (Anexo 2).
Hipertrigliceridemia si el paciente tiene los triglicéridos mayores de 200 mg/dl
cHDL < 40 mg/dl para hombres y mujeres. Un punto de corte de 40 identifica más
hombres que mujeres con colesterol HDL bajo, aproximadamente un tercio de los
hombres y un quinto de las mujeres, en la población general (2). Sin embargo en el
ATP III no se emplean distintos puntos de corte para el cHDL para hombres y
como un factor de riesgo marginal que implica cambios en el estilo de vida y cuenta
como un indicador en el diagnóstico de síndrome metabólico (2).
Dislipidemia mixta a los pacientes con hipercolesterolemia e hipertrigliceridemia.
Dislipidemia aterogénica a los pacientes con hipercolesterolemia, hipertrigliceridemia,
y cHDL bajo.
Sin Dislipidemia
4.5.18. Diagnóstico registrado en la historia clínica de dislipidemia: si de acuerdo con los criterios del ATP III el paciente tiene diagnóstico registrado en la historia clínica de
dislipidemia. Variable dicotómica.
4.5.19. Tratamiento farmacológico de dislipidemia: Si el paciente está formulado con algún tipo de tratamiento farmacológico hipolipemiante en la historia clínica. Como
tratamiento farmacológico se considerará únicamente el uso de estatinas, fibratos, ácido
nicotínico y resinas de intercambio aniónico. Variable dicotómica.
4.5.20. Control de dislipidemia: paciente con diagnóstico de dislipidemia según el ATP III que recibe tratamiento y se encuentran con los niveles de colesterol LDL, HDL y
triglicéridos dentro de las metas propuestas. (Anexo 2). Variable dicotómica.
4.5.21. Historia de enfermedad coronaria: registro de enfermedad coronaria en la historia clínica del paciente.
4.5.23. Historia de enfermedad vascular periférica aterosclerótica: registro en la historia clínica del paciente de antecedente de enfermedad vascular periférica
ateroesclerótica.
4.5.24. Medicamentos que recibe: medicamentos que se formulan al paciente, dosis e intervalos, en el momento de la medición.
4.5.25. Síndrome metabólico: Se clasificó de acuerdo con la definición del IDF (1). Se manejará como variable dicotómica.
4.5.26. Porcentaje de riesgo según Framingham: Porcentaje de riesgo de evento cardiovascular a 10 años según cálculo en la escala de Framingham (2). Variable continua.
4.6. Fases de desarrollo del proyecto 4.6.1. Fase 1: logística
Esta fase tuvo una duración de dos meses. Se diseñó el manual de procedimientos, y los
formatos de recolección de datos. Adicionalmente, una semana antes, se realizó el
entrenamiento formal al equipo que participó en la recolección de los datos. Se tomaron
los pacientes de los registros existentes de la consulta en el Club de Hipertensión Arterial
en junio del 2007 en cada uno de los centros médicos de las cinco zonas: Norte, Sur,
Occidente, Oriente y Cundinamarca; y los centros de segundo nivel. Se realizó un
muestreo aleatorio simple de la población total y se verificó que cumplieran con los
criterios de inclusión y exclusión. Se contacto al grupo de médicos a cargo del programa, y
la (el) profesional en enfermería encargado de los programas de Prevención, Educación y
paciente (Identificación, Fecha de nacimiento y Sexo) son tomados de la historia clínica en
el momento de la selección y verificados en el momento de la consulta.
4.6.2. Fase 2: Reclutamiento de individuos y recolección de la información
Esta fase tuvo una duración de trece meses. Los individuos fueron reclutados por zonas.
La recolección de los datos no se realizó de manera simultánea. Una semana antes del
inicio de la recolección de los datos en cada uno de los centros se desarrolló la parte
logística. Una vez aleatorizados y seleccionados los pacientes que participaron en el
estudio, se localizan por la siguiente cita asignada para control en el Club de Hipertensos.
Las medidas antropométricas (Peso, Talla y Perímetro abdominal) fueron tomadas por el
médico, profesional de enfermería o auxiliar de enfermería responsable del Club de
Hipertensión Arterial, de igual forma la valoración del antecedente de tabaquismo. En esta
visita el médico encargado entrega la orden, al paciente, para la toma de los paraclínicos
necesarios. En esta consulta fueron recolectados los datos de identificación: edad, sexo,
registro de antecedente de tabaquismo, registro de peso, talla, perímetro abdominal, toma
de cifras de tensión arterial. Los datos fueron registrados en un formato de recolección que
se entregó previamente ANEXO 3. Los datos adicionales de diagnostico, tratamiento, y
control de la dislipidemia, así como de enfermedad coronaria vascular cerebral y vascular
periférica ateroesclerotica son tomados de la historia clínica y son recolectados en un
segundo formato de recolección ANEXO 4.
En una segunda fase se realizó la revisión del registro en la historia clínica de los
paraclínicos solicitados, el tratamiento farmacológico que recibió el paciente en la consulta
ATP III con los datos recolectados, clasificación de síndrome metabólico, determinar si el
paciente se encuentra diagnosticado, tratado o controlado en caso de diagnostico de
dislipidemia. Esta fase se llevó a cabo de forma simultánea durante la recolección de los
datos iníciales, y durante tres meses posterior a terminar la recolección de los datos de
identificación y antropométricos del último paciente.
4.6.3. Fase 3: procesamiento de la información y análisis de los datos
Todos los datos recolectados y diligenciados en el estudio fueron revisados por un monitor
que verificó su adecuado registro. Los errores detectados y los datos faltantes fueron
reportados y debidamente corregidos por la persona que diligenció los formatos. Para
completar los datos faltantes como fechas de nacimiento y tabaquismo se contactaron a los
pacientes por vía telefónica. Para las medidas antropométricas se esperó hasta la siguiente
cita del paciente. Si posterior a esto no se conseguía la recolección completa de todos los
datos, se dejaba esta variable sin datos y se especifica en el análisis los datos faltantes y el
porcentaje que representa.
Se realizó digitación de la información en una base de datos de Microsoft Access. Se hizo
revisión y limpieza de la base de datos mediante un análisis descriptivo exploratorio de los
datos, con Stata 9, para verificar nuevamente si los registros están completos, presencia de
datos inadecuados y datos extremos. Los datos inadecuados y extremos son corroborados
por el CRF y el registro en la historia clínica y corregidos en la base de datos. En caso de
duda, después de haber revisado los documentos fuente (historia clínica y CRF), se
aquellos datos que eran mayores al percentil 99 o menores al percentil 3, en cada una de las
variables continuas.
El análisis estadístico descriptivo incluyó para las variables continuas cálculo de
estadísticas de tendencia central y de dispersión. Para las estadísticas de resumen son
calculados los intervalos de confianza del 95. Se determinó las diferencias empleando la
prueba de t de student. Para las variables cualitativas nominales se calcularon proporciones
y se establecieron diferencias por medio de prueba Z, para establecer diferencias en
variables binomiales, y X2 en variables categóricas. En el análisis bivariado se compararon
características clínicas, y de laboratorio por sexo. Se compararon prevalencias de síndrome
metabólico por IMC.
Las modificaciones y los procedimientos estadísticos durante el análisis de los datos se
realizaron en Stata 9.0.
Se recategorizaron las variables continuas en algunos de los puntos de corte ampliamente
establecido como tensión arterial según la clasificación del VII comité (5).
Hipertensión controlada: <140/<90, excepto para los pacientes con lesión de órgano
blanco que se considerará hipertensión arterial controlada <130/<80
Hipertensión Estadio 1: 140-159/90-99
Hipertensión Estadio 2: > 160/ > 100
Se categorizó para el análisis la variable IMC según la clasificación del NHLBI (29):
Entre 18,5 -24,9 peso normal
Entre 25 -29,9 sobrepeso
Entre 30 a 34,9 Obesidad Grado I
Entre 35 a 39,9 Obesidad Grado II
> 40 Obesidad extrema
La variable Riesgo de Evento Cardiovascular a 10 años, se categorizó de acuerdo con el
método automático de clasificación, y si no existía un antecedente que clasificará
automáticamente al paciente se utilizó la clasificación de riesgo propuesta por el ATP III.
En los casos en que la clasificación automática ubique al paciente en categoría de riesgo
Latente o Intermedio se tendrá en cuenta el puntaje obtenido por la clasificación por el ATP
III si esta lo ubica en una categoría de riesgo mayor. Las categorías que se van a emplear
son: Riesgo Bajo, Riesgo Intermedio, Riesgo Alto y Riesgo Muy Alto.
4.6.4. Fase 4: generación de informes y divulgación de resultados
Esta fase tuvo una duración de 3 meses.
4.7. Aspectos Éticos
Este protocolo fue realizado y conducido de acuerdo con la reglamentación ética vigente
(Declaración de Helsinki, resolución 8430 de 1993). Según el artículo 11 de la resolución
8430 de 1993 por la cual se establecen las normas científicas, técnicas y administrativas
mínimo. Este tipo de investigación no requiere un consentimiento por escrito por parte del
paciente; sin embargo a todos los pacientes seleccionados se les explicaron los objetivos
del estudio, el propósito del mismo, los datos que fueron recolectados, el uso de los datos y
se les pidió su consentimiento verbal para la participación en el estudio. Por el principio de
confidencialidad de la información recolectada en investigación clínica se protegió y se
protegerá en todo momento la privacidad del paciente, sin identificación del mismo en
ninguno de los resultados o en el análisis de este trabajo.
Los pacientes con algún riesgo cardiovascular no identificado previamente o un manejo
inadecuado fueron localizados y se contactó al equipo de salud encargado para el inicio del
tratamiento o ajustar su manejo.
No se identificó a ningún miembro del equipo de salud encargado del manejo de los
pacientes, independientemente de resultados positivos o negativos al final del estudio. De
igual manera se contactó al equipo de salud encargado de hacer las correcciones en los
diagnósticos y tratamientos de los pacientes sin identificar a alguna persona como
responsable de estos cambios. Se realizó una cuantificación de los pacientes con
dislipidemia diagnosticados, tratados y controlados, para promover estrategias para el
CAPÍTULO 5 RESULTADOS
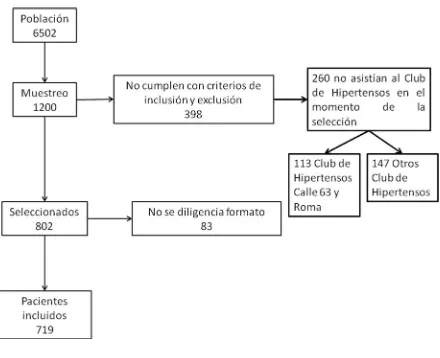
De una población de 6502 pacientes, de manera aleatoria se seleccionan 1200 pacientes de
los cuales 860 cumplen con los criterios de inclusión y exclusión planteados para la
[image:46.612.103.543.279.637.2]realización del estudio FIGURA 1.
De los 398 pacientes que no cumplen con los criterios de inclusión y exclusión, 260
(65,32%), no estaban asistiendo a la consulta del Club de Hipertensos. De estos el 30,62%
corresponden a hombres y el 69,38% a mujeres. El porcentaje de hombres y mujeres de los
pacientes seleccionados es del 28,51% y 71,49% respectivamente. No hay diferencias
estadísticamente significativas en la proporción de hombres y mujeres entre los pacientes
seleccionados y los no seleccionados en el estudio (p=0,521)
Del total de este porcentaje el 43,46 % (113 pacientes) corresponde a pacientes que asistían
al Club de Hipertensión de Roma y Calle 63. El Club de Hipertensión arterial, en estos
centros, fueron cerrados durante el período de recolección de datos por restructuración
organizacional. El promedio de edad de estos pacientes es 63,13 años (± 12,56), el cual no
es diferente al promedio de la población seleccionada (p=0,393). Sin embargo el promedio
de edad de los pacientes que no asistían al Club de Hipertensos en los otros centros
médicos es de 59,36 con una diferencia en el promedio de edad que es estadística (pero no
clínicamente) significativa en comparación con pacientes seleccionados y los no
seleccionados que asistían al Club de Hipertensos en los Centros Médicos Calle 63 y Roma
(p=0.000). La proporción de hombres y mujeres no varía entre estos grupos.
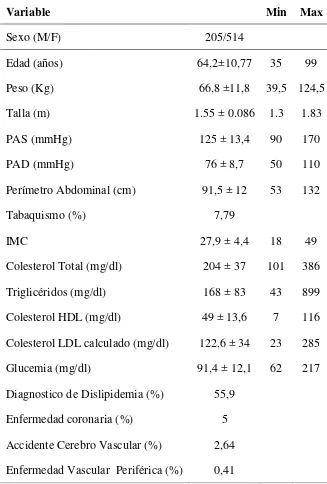
Se incluyen 719 pacientes en el estudio. El resumen de los datos demográficos,
Tabla 3 Resumen de variables y medidas calculadas
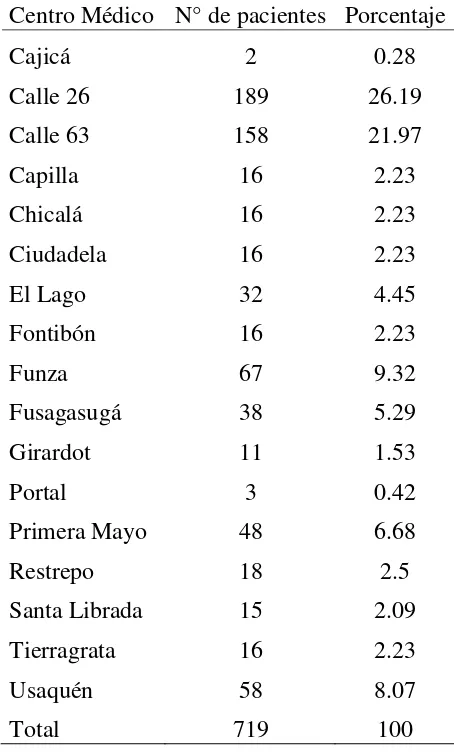
La distribución de los pacientes por centro médico se muestra en la TABLA 4.
Variable Min Max
Sexo (M/F) 205/514
Edad (años) 64,2±10,77 35 99
Peso (Kg) 66,8 ±11,8 39,5 124,5
Talla (m) 1.55 ± 0.086 1.3 1.83
PAS (mmHg) 125 ± 13,4 90 170
PAD (mmHg) 76 ± 8,7 50 110
Perímetro Abdominal (cm) 91,5 ± 12 53 132
Tabaquismo (%) 7,79
IMC 27,9 ± 4,4 18 49
Colesterol Total (mg/dl) 204 ± 37 101 386
Triglicéridos (mg/dl) 168 ± 83 43 899
Colesterol HDL (mg/dl) 49 ± 13,6 7 116
Colesterol LDL calculado (mg/dl) 122,6 ± 34 23 285
Glucemia (mg/dl) 91,4 ± 12,1 62 217
Diagnostico de Dislipidemia (%) 55,9
Enfermedad coronaria (%) 5
Accidente Cerebro Vascular (%) 2,64
Tabla 4 Número de pacientes por centro médico
Centro Médico N° de pacientes Porcentaje
Cajicá 2 0.28
Calle 26 189 26.19
Calle 63 158 21.97
Capilla 16 2.23
Chicalá 16 2.23
Ciudadela 16 2.23
El Lago 32 4.45
Fontibón 16 2.23
Funza 67 9.32
Fusagasugá 38 5.29
Girardot 11 1.53
Portal 3 0.42
Primera Mayo 48 6.68
Restrepo 18 2.5
Santa Librada 15 2.09
Tierragrata 16 2.23
Usaquén 58 8.07
Total 719 100
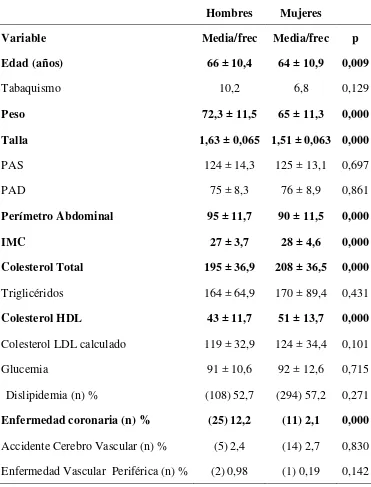
Del total de participantes 205 (28.51%) son hombres y 514 (71.49%) son mujeres. El
promedio de edad fue 64 años (DE 10.7 años) para el grupo total. Hay diferencias
estadísticamente significativas esperadas entre sexos, en talla (los hombres son más altos),
peso (por la talla mayor se espera que pesen más los hombres), perímetro abdominal
(mayor en hombres) y colesterol HDL (mayor en las mujeres). También hay diferencias
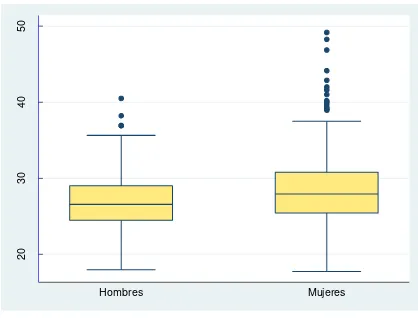
estadísticamente significativas en IMC (FIGURA 2), sin embargo las diferencias no son
En promedio las mujeres son más jóvenes que los hombres p= 0,0089.
Tabla 5 Variables por sexo
Hombres Mujeres
Variable Media/frec Media/frec p
Edad (años) 66 ± 10,4 64 ± 10,9 0,009
Tabaquismo 10,2 6,8 0,129
Peso 72,3 ± 11,5 65 ± 11,3 0,000
Talla 1,63 ± 0,065 1,51 ± 0,063 0,000
PAS 124 ± 14,3 125 ± 13,1 0,697
PAD 75 ± 8,3 76 ± 8,9 0,861
Perímetro Abdominal 95 ± 11,7 90 ± 11,5 0,000
IMC 27 ± 3,7 28 ± 4,6 0,000
Colesterol Total 195 ± 36,9 208 ± 36,5 0,000
Triglicéridos 164 ± 64,9 170 ± 89,4 0,431
Colesterol HDL 43 ± 11,7 51 ± 13,7 0,000
Colesterol LDL calculado 119 ± 32,9 124 ± 34,4 0,101
Glucemia 91 ± 10,6 92 ± 12,6 0,715
Dislipidemia (n) % (108) 52,7 (294) 57,2 0,271
Enfermedad coronaria (n) % (25) 12,2 (11) 2,1 0,000
Accidente Cerebro Vascular (n) % (5) 2,4 (14) 2,7 0,830
20
30
40
50
[image:51.612.221.430.62.221.2]Hombres Mujeres
Figura 2 IMC por sexo
6.1. Factores de riesgo cardiovascular
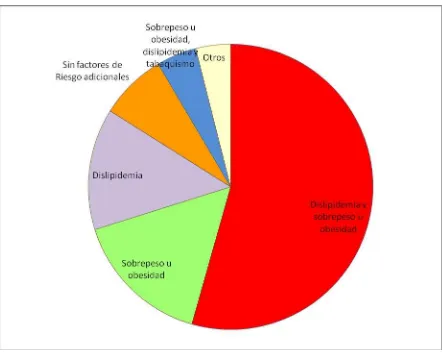
El 92,4 % de la muestra tiene uno o más factores de riesgo cardiovascular asociados con
hipertensión arterial, teniendo en cuenta solamente tabaquismo, sobrepeso u obesidad,
presencia de glucemia > 126 mg/dl y dislipidemia (TABLA 6).
Tabla 6 Frecuencia de factores de riesgo cardiovascular asociados con hipertensión arterial
Factor de Riesgo Frecuencia Porcentaje
Sin factores de Riesgo adicionales 50 7,6
Solo dislipidemia 91 13,8
Solo sobrepeso u obesidad 104 15,8
Solo tabaquismo 1 0,2
Dislipidemia y sobrepeso u obesidad 359 54,4
Dislipidemia y gluc126 mg/dl 1 0,2
Dislipidemia y tabaquismo 8 1,2
Sobrepeso u obesidad y tabaquismo 8 1,2
Sobrepeso u obesidad y gluc>126 mg/dl 1 0,2
Tabaquismo y gluc>126 mg/dl 1 0,2
[image:51.612.125.518.407.686.2]El 54% de la muestra tiene dislipidemia y obesidad asociadas con hipertensión arterial y el
[image:52.612.101.544.181.535.2]30% tiene dislipidemia o sobrepeso u obesidad FIGURA3.
Figura 3 Frecuencia de los principales factores de riesgo cardiovascular, aislados o asociados, con hipertensión arterial
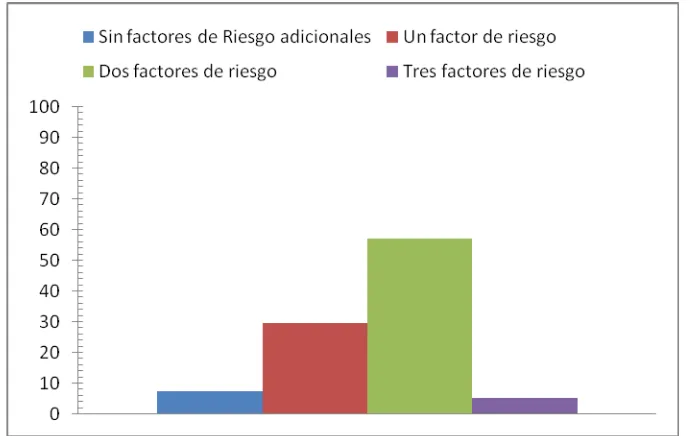
El porcentaje para uno, dos y tres factores de riesgo asociados fueron 29,7%, 57,4% y 5,5%
respectivamente. Para el análisis solo se toman datos completos con estas variables
Figura 4 Porcentajes de número de factores de riesgo asociados con hipertensión arterial
6.1.1. Control de cifras tensionales
El 71,21% de los pacientes se encontraban con cifras tensionales controladas. Los demás
pacientes se clasifican de acuerdo con el valor de las cifra de tensión arterial que presenta
cuando se recolectan los datos de acuerdo con la clasificación del VII comité en controlada
si tiene la presión arterial es menor de 140/90 mmHg o menor de 130/80 si hay daño de
órgano blanco, estadío 1 si la presión sistólica se encuentra entre 140 y 160 o la diastólica
entre 90 y 100 y estadío 3 si la presión arterial sistólico es mayor a 160 o la diastólica
mayor a 100mmHg. La mayor presión arterial clasifica al paciente. TABLA 7 y FIGURA
Tabla 7 Hipertensión Arterial por categorías
Categoría Frecuencia (n) Porcentaje (%) IC 95%
Controlada 512 71,21 67,89 – 74,52
Estadio 1 180 25,03 21,86 – 28,21
Estadio 2 27 3,76 2,36 – 5,15
Figura 5 Porcentaje por categoría de hipertensión arterial
Todos los pacientes se encontraban en tratamiento farmacológico para hipertensión arterial
con al menos uno de los siguientes fármacos: alfametildopa, amlodipino, captopril,
clonidina, enalapril, espironolactona, hidroclorotiazida, losartan, metoprolol, nimodipino,
prazosin, propranolol o verapamilo.
La mayoría de los pacientes se encontraba con dos medicamentos antihipertensivos
Tabla 8 Número de medicamentos empleados para el tratamiento de la hipertensión arterial
Tratamiento Antihipertensivo Frecuencia Porcentaje
Un medicamento 217 30,18
Dos medicamentos 300 41,72
Tres medicamentos 154 21,42
Cuatro medicamentos 42 5,84
Cinco medicamentos 6 0,83
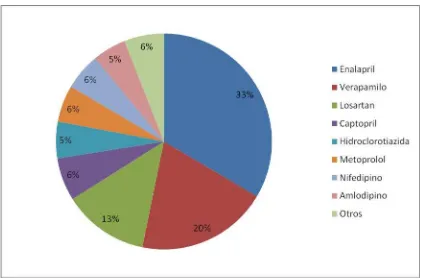
Trece medicamentos fueron utilizados de forma individual, siendo los más frecuentes
enalapril, verapamilo, losartan captopril, hidroclorotiazida, metoprolol, nifedipino, y
amlodipino FIGURA 6.
En los pacientes con más de un medicamento, se utilizaron 92 combinaciones diferentes
de medicamentos antihipertensivos, siendo la combinación más frecuente enalapril e
[image:56.612.147.488.209.615.2]hidroclorotiazida en 72 pacientes TABLA 9.
Tabla 9 Combinaciones de antihipertensivos más frecuentemente empleados
La proporción de pacientes con un solo medicamento antihipertensivo en los pacientes
clasificados como hipertensión arterial controlada es casi la mitad, comparado con los
Esquema de tratamiento Frecuencia Porcentaje
Enalapril e hidroclorotiazida 72 14.34
Verapamilo e hidroclorotiazida 41 8.17
Losartan e hidroclorotiazida 28 5.58
Enalapril , verapamilo e hidroclorotiazida 20 3.98
Enalapril y verapamilo 17 3.39
Enalapril y metoprolol 16 3.19
Enalapril, metoprolol e hidroclorotiazida 16 3.19
Losartan, metoprolol e hidroclorotiazida 14 2.79
Metoprolol e hidroclorotiazida 13 2.59
Nifedipino e hidroclorotiazida 12 2.39
Losartan , verapamilo e hidroclorotiazida 12 2.39
Amlodipino y enalapril 11 2.19
Captopril e hidroclorotiazida 11 2.19
Losartan y metoprolol 10 1.99
Amlodipino e hidroclorotiazida 10 1.99
Losartan, amlodipino e hidroclorotiazida 10 1.99
pacientes con hipertensión arterial no controlada. La proporción de pacientes con tres y
cuatro medicamentos es mayor en los pacientes con hipertensión arterial no controlada.
Existen diferencias en el número de medicamentos antihipertensivos utilizados entre los
pacientes con hipertensión arterial controlada e hipertensión arterial no controlada
Chi2(8)= 33,22 P=0,000 TABLA 10 y FIGURA 7.
Tabla 10 Distribución de número de medicamentos utilizados de acuerdo con el control de tensión arterial
Hipertensión Arterial Controlada Hipertensión Arterial No controlada Número de medicamentos Porcentaje Número de medicamentos Porcentaje
Uno 34,96 Uno 18,36
Dos 42,38 Dos 40,10
Tres 17,58 Tres 30,92
Cuatro 4,3 Cuatro 9,66
Cinco 0,78 Cinco 0,97
[image:57.612.108.532.272.432.2]
6.1.2. Índice de Masa Corporal (IMC)
Teniendo en cuenta la clasificación NHLBI para el índice de masa corporal, la mayoría de
los pacientes se encuentran en sobrepeso y obesidad (75.7%) TABLA 11. Hay mayor
[image:58.612.198.416.249.390.2]prevalencia de obesidad en las mujeres comparada con los hombres Figura 8.
Tabla 11 Distribución de frecuencias por categoría de peso
Figura 8 Distribución de frecuencia de peso por sexo
Categoría Pacientes Porcentajes
Bajo Peso 2 0.28
Peso Normal 173 24.06
Sobrepeso 350 48.68
[image:58.612.140.504.436.661.2]6.1.3. Tabaquismo
El 7.79% de los pacientes que asisten al Club de Hipertensos fumaron al menos un
cigarrillo en el último año. La prevalencia de tabaquismo fue del 10% (IC: 6% -14.4%) en
hombres y 6.8% en las mujeres (IC 4-8.99%). No se encontraron diferencias
estadísticamente significativa entre la proporción de tabaquismo en hombres y mujeres.
6.1.4. Dislipidemia
Se realiza la clasificación con los pacientes con datos de perfil lipídico completo. No se
dispone de datos en 74 pacientes (10,3%). TABLA 12.
Tabla 12 Frecuencia de dislipidemia de acuerdo con su clasificación
Categoría Frecuencia Porcentaje
Valores en meta 272 42,17%
Hipercolesterolemia 182 28,22
Hipertrigliceridemia 80 12,4
cHDL bajo 43 6,67%
Dilipidemia mixta 39 6,05
Dislipidemia aterogénica 29 4,5%
De los 272 pacientes que clasificaron en la categoría "valores en meta”, 106 se
encontraban en tratamiento farmacológico con estatinas, fibratos, o resinas de intercambio
aniónico. De los 74 pacientes a quienes no se les realizó perfil lipídico 33 estaban
Figura 9 Clasificación de dislipidemia y tratamiento hipolipemiante
De los 719 pacientes, 41 (5,7%) no tenían datos de perfil lipídico y se encontraban sin
tratamiento hipolipemiante; 166 (23,08%) se encontraban sin dislipidemia y sin tratamiento
farmacológico; 512 pacientes (71,21%) se encontraban en alguna de las categorías de
dislipidemia o en tratamiento con lovastatina y gemfibrozil.
6.1.5. Perímetro abdominal
Teniendo en cuenta el límite para perímetro abdominal igual mayor de 80 para mujeres y
mayor o igual a 90 para hombres, el 72.1% (IC 65,9-78,2%) de los hombres y 82,3% de las
mujeres (IC 79-86%) tienen un perímetro abdominal por encima de estos valores, siendo
mayor el porcentaje en mujeres con una diferencia estadísticamente significativa (p:
0,0016) TABLA 13.
Cambiando el límite de perímetro abdominal a 88 para hombres y 94 para mujeres (Estudio
GLESMO, comunicación personal Alvaro Ruiz Morales) la proporción de hombres con
perímetro abdominal mayores al punto de corte cambia al 54,4% (IC 47,5%-61,2%) y en
mujeres al 58,8% (IC: 54,5%-63,1%) sin diferencias estadísticamente significativas en el
porcentaje al comparar los dos grupos (p: 0,281).
Tabla 13 Frecuencia de perímetro abdominal por fuera de metas por sexo
Hombres Mujeres P
Clasificación IDF 72,1% 82,3% 0,0016
6.1.6. Síndrome metabólico
Según los criterios propuestos por la IDF la prevalencia de síndrome metabólico en los
pacientes del club de hipertensos es de 61,1 % (IC95% 57,4-64,7%). No hay diferencias
significativas entre hombres y mujeres TABLA 14.
Tabla 14 Prevalencia de síndrome metabólico según sexo
Total Hombres Mujeres P
IDF 61,1% 56,1% 63,1% 0,086
Clasificación nueva 44.2% 42,9% 44,6% 0,681
La prevalencia de síndrome metabólico cambia según el punto de corte del IMC. Los
pacientes con IMC >=30, el 81,7% tienen síndrome metabólico de acuerdo con la
clasificación del IDF y 78,5% de acuerdo con la nueva clasificación. En la categoría IMC
entre 25 y 30, los porcentajes son 65,3% y 40,1% respectivamente, y en la categoría IMC