UNIVERSIDAD DE VALLADOLID
Facultad de Enfermería de Soria
GRADO EN ENFERMERÍA
Trabajo Fin de Grado
CUIDADOS DE ENFERMERÍA EN EL RECIÉN NACIDO CON
SÍNDROME DE ABSTINENCIA NEONATAL DE MADRES
CONSUMIDORAS DE OPIÁCEOS. REVISIÓN
BIBLIOGRÁFICA
RESUMEN:
Introducción: el opio es el extracto que se obtiene de la planta Papaver sominiferum y la droga
más común extraída esta planta es la heroína. Cuando la mujer gestante consume esta droga
su embarazo se considera de riesgo, tanto para su salud como para la del bebé, ya que trae
consigo numerosas complicaciones, siendo la más importante el Síndrome de Abstinencia
Neonatal.
Objetivos: el objetivo general de este trabajo es realizar una revisión bibliográfica para
conocer los cuidados de enfermería en el Síndrome de Abstinencia Neonatal, incluyendo la
valoración, la terapia de soporte y el tratamiento farmacológico.
Material y métodos: se ha llevado a cabo una revisión bibliográfica utilizando diferentes bases
de datos y motores de búsquedas. Los artículos, documentos, páginas webs e informes
epidemiológicos seleccionados están comprendidos entre el 2008 y el 2018.
Resultados y discusión: para saber si estamos ante un síndrome de abstinencia neonatal
primero se debe hacer la valoración (historia clínica, pruebas toxicológicas, aplicación de
escalas de valoración y exploración del neonato). Una vez confirmado, se empieza con la
terapia de soporte que son los cuidados de enfermería que ayudan a restablecer las
necesidades básicas del bebé y en el caso de que estos no funcionen, se inicia el tratamiento
farmacológico para conseguir una buena respuesta del neonato.
Conclusiones: los recién nacidos con el Síndrome de Abstinencia deberán ser atendidos en las
Unidades de Cuidados Intensivos Neonatales, potenciando la lactancia materna y el
alojamiento conjunto. Además, se requiere más investigación para desarrollar protocolos de
actuación que unifiquen el tratamiento farmacológico adecuado.
ÍNDICE
INTRODUCCIÓN ... 1
1. DROGAS Y DROGADICCIÓN ... 1
2. LOS OPIÁCEOS ... 2
2.1. El consumo de opiáceos y la gestación ... 2
2.2. Consecuencias del abuso de opiáceos durante la gestación ... 3
3. SÍNDROME DE ABSTINENCIA NEONATAL ... 4
4. PROGRAMA DE MANTENIMIENTO DURANTE EL EMBARAZO ... 5
JUSTIFICACIÓN Y OBJETIVOS ... 6
MATERIAL Y MÉTODOS ... 7
RESULTADOS Y DISCUSIÓN ... 8
1. LA VALORACIÓN DEL SÍNDROME DE ABSTIENCIA NEONATAL ... 8
1.1. Historia clínica materna ... 8
1.2. Pruebas toxicológicas ... 8
1.3. Escalas clínicas de evaluación ... 10
1.4. Exploración física del Recién Nacido ... 10
2. CUIDADOS DE ENFERMERÍA O TERAPIA DE SOPORTE ... 11
2.1. Factores externos que influyen en el niño con SAN... 12
2.2. Factores internos que influyen en el SAN ... 12
2.3. Lactancia materna y alojamiento conjunto ... 14
2.4. Intervenciones adicionales de apoyo al niño con SAN ... 16
3. TRATAMIENTO FARMACOLÓGICO ... 16
3.1. Farmacoterapia de primera línea ... 17
3.2. Farmacoterapia de segunda línea ... 18
3.3. Criterios de alta y seguimiento ... 20
CONCLUSIONES ... 22
BIBLIOGRAFÍA ... 23
ANEXOS
ANEXO I: BÚSQUEDA DE ARTÍCULOS
ANEXO II: DIAGRAMA DE FLUJO
ANEXO III: ESCALA FINNEGAN
ÍNDICE DE TABLAS
Tabla 1: Cuadro clínico del Recién Nacido con Síndrome de Abstinencia Neonatal... 5
Tabla 2: Diagnósticos diferenciales del Síndrome de Abstinencia Neonatal ... 11
Tabal 3: Factores externos que afectan al Recién Nacido ... 10
Tabla 4: Factores internos que afectan al Recién Nacido ... 10
Tabla 5: Resumen de los fármacos usados en el tratamiento del Síndrome de Abstinencia Neonatal ... 23
ÍNDICE DE ABREVIATURAS
FNASS Finnegan Neonatal Abstinence Scoring System o Escala Finnegan
IM Vía Intramuscular
NIDCAP Newborn Indivdualized Developmental Care and Assesment Program o Programa de Cuidados Individualizados y Evaluación del Desarrollo del Recién Nacido
OMS Organización Mundial de la Salud
RN Recién Nacido
SAN/NAS Síndrome de Abstinencia Neonatal
sFNASS FNASS simplificada
SNC Sistema Nervioso Central
UCIN Unidad de Cuidados Intensivos Neonatales
VHB Virus de la Hepatitis B
VHC Virus de la Hepatitis C
VIH Virus de la Inmunodeficiencia Humana
1
INTRODUCCIÓN
1. DROGAS Y DROGADICCIÓN
La Real Academia de la Lengua Española define droga como “Sustancia o preparado
medicamentoso de efecto estimulante, deprimente, narcótico o alucinógeno”1. Por otro lado, la Organización Mundial de la Salud (OMS) da su propia definición “Toda sustancia química que
modifica los procesos fisiológicos y bioquímicos de los tejidos o los organismos”2.
Las drogas provocan sus efectos directamente en el Sistema Nervioso Central (SNC) y actúan
de tres formas diferentes: como depresoras disminuyendo o ralentizando las funciones del
SNC, estimulantes acelerando el funcionamiento del cerebro lo que provoca un estado de
activación elevado y como perturbadoras por que actúan alterando el funcionamiento del
cerebro3.
Las drogas, además, pueden clasificarse en legales o ilegales. Las primeras son aquellas que
están legalmente disponibles, como pueden ser el tabaco, el alcohol o los fármacos prescritos.
En cambio, las drogas ilegales, son aquellas sustancias psicoactivas cuya producción, venta o
consumo están prohibidos como por ejemplo el cannabis, la cocaína, la heroína, el éxtasis etc.
El consumo habitual de estas sustancias puede generar drogodependencia, que la OMS define
como “grupo de síntomas cognitivos, fisiológicos y del comportamiento que indican que una
persona presenta un deterioro del control sobre el consumo de la sustancia psicoactiva y que
sigue consumiéndola a pesar de las consecuencias adversas.”2.
Según el Informe Europeo sobre drogas del 2018 más de la cuarta parte de la población de 15
a 64 años (más de 92 millones de personas) han probado las drogas ilegales en algún momento
de su vida, siendo la más consumida el cannabis, seguido de la cocina, el éxtasis y las
anfetaminas, por último la heroína con tasas muy bajas. En el 2018 el consumo de drogas se
centró principalmente en la población joven y sobretodo en la población masculina4.
En el ámbito español, según el Informe 2017-2018 del Observatorio de la Droga y las
Toxicomanías, en el último año el 75.2% de la población ha consumido alcohol, el 40,9%
declara haber fumado tabaco y el 11,1% hiposedentes. En el caso de las drogas ilegales el 11%
reconoce consumir cannabis y el 2% cocaína5.
En la sociedad actual, se da un aumento preocupante de la drogadicción, situación que no
excluye a la mujer en edad fértil ni a la embarazada. El consumo de drogas, tanto legales como
ilegales, ponen en riesgo la salud de la madre, del feto y del recién nacido (RN). El consumo de
2
En este trabajo, debido al volumen de variedades de drogas que existen actualmente, nos
hemos centrado solo en los opiáceos.
2. LOS OPIÁCEOS
El opio es un extracto que se obtiene de la cápsula de la planta llamada adormidera,
Papaver somniferum. De cada cápsula se pueden recoger entre 10 a 100mg de opio, este
contiene alcaloides activos entre los que destacan: morfina, codeína, noscapina, papaverina y
tebaína. Existe una diferencia entre opiáceo y opioide. El primero hace referencia a las
sustancias obtenidas directamente del opio, y la segunda a cualquier sustancia endógena o
exógena que presente afinidad por los receptores opioides7.
Los opiáceos poseen diferentes características ya que son sustancias de bajo peso molecular,
con afinidad de unión a los lípidos, solubles en agua8 y cuentan con una buena absorción9. Además, tienen un uso terapéutico, sobretodo la morfina, ya que producen sedación y
analgesia. Otros de sus efectos secundarios son: euforia, calma, somnolencia, depresión
respiratoria, náuseas, vómitos y estreñimiento.
La droga más común extraída del opio es la heroína que se sintetiza a través de la morfina7. Se presenta como un polvo blanco, fino e inodoro. Es consumida de diferentes formas: inyectada
en vena, fumada o inhalada. Esta droga es capaz de llegar al cerebro con rapidez y adherirse a
los receptores opioides que controlan especialmente las sensaciones de dolor y placer, además
del ritmo cardíaco, sueño y respiración10.
2.1.
El consumo de opiáceos y la gestación
La heroína posee la capacidad de atravesar rápidamente la barrera placentaria y la
hematoencefálicay en una hora acumularse en el líquido amniótico ya que el útero carece de
la capacidad de metabolizarla, además la vida media de esta droga se prolonga en el feto11. Por este motivo, hay un alto riesgo de que el RN sufra problemas8,9.
En la actualidad, el consumo de los opiáceos entre la población femenina en edad reproductiva
está aumentando. La Administración de Servicios de Abuso de Sustancias y Salud Mental de
Estados Unidos informó que en el 2011 el 1.1% de las mujeres embarazadas consumieron
opioides, otro estudio mostró que el uso de opioides maternos ha aumentado del 1.2% por
cada 1000 nacidos vivos en el año 2000 a 5.6% en 200912.
Debemos añadir que la situación empeora si mencionamos que las consumidoras de opiáceos
sufren frecuentemente adiciones a otras drogas tales como cocaína, alcohol, tabaco,
3
Las mujeres gestantes que hacen un uso ilícito de los opiáceos a mendo son madres solteras,
desempleadas, con un nivel de educación bajo12 y/o con problemática social13. Además, suelen abusar de más de una sustancia adictiva6, tener un estilo de vida caótico y conductas de riesgo tales como promiscuidad sexual (por lo general son embarazos no deseados), escasa o nula
vigilancia prenatal, comportamiento de búsqueda de drogas, poca atención personal,
malnutrición, problemas físicos o mentales y diferentes infecciones o coinfecciones como:
virus de la inmunodeficiencia humana (VIH), virus de la hepatitis B (VHB) y virus de la hepatitis
C (VHC) 12,13.
Esto hace que se vea afectada tanto la salud de la madre como la del feto y el embarazo pase a
ser un embarazo de alto riesgo, con complicaciones obstétrico maternas, repercutiendo en el
crecimiento fetal, en la adaptación extrauterina y en el posterior desarrollo del niño6,11.
2.2.
Consecuencias del abuso de opiáceos durante la gestación
Las complicaciones más frecuentes del consumo de opiáceos durante el embarazo son:
rotura prematura de membranas, desprendimiento de la placenta, coriamnionitis (inflamación
de las membranas de la placenta), prolapso del cordón, crecimiento intrauterino retardado y
mayor riesgo de transmisión de enfermedades6.
Respecto a las consecuencias que puede sufrir el RN son prematuridad14, anomalías congénitas, síndrome de pérdida del bienestar fetal6, aparición de malformaciones, alteraciones neuroconductuales13, disminución del perímetro cefálico, parto pre-término9, accidente cerebro vascular atípico14, problemas respiratorios por alteraciones en el epitelio ciliar que ocasionan síndrome de distrés respiratorio15 y/o síndrome apneico, bajo peso al nacer, hipertensión arterial y una mayor probabilidad de padecer muerte súbita. Sin embargo,
el más frecuente es el síndrome de abstinencia neonatal o neonatal abstinence syndrome
(SAN/NAS)6.
No debemos olvidar que la exposición prenatal a los opiáceos no solo afecta a las primeras
semanas de vida del RN, sino que a lo largo de su infancia pueden padecer trastornos
visuales16, retrasos madurativos y/o pondoestaturales, alteraciones en el comportamiento como agresividad, hiperactividad11 o síndrome de déficit de atención y complicaciones más graves como es el caso de la parálisis cerebral17. Además, según Ortega los niños con SAN tienen 2,5 veces más de riesgo de presentar fracaso escolar, esto supone que por término
4
Finalmente, otro grave problema llega cuando estos RN son dados de alta, ya que decidir su
destino es difícil debido a la problemática social y las condiciones medioambientales a las que
van a ser sometidos13. Es decir, estos niños suelen tener un comportamiento irritable, ser llorones, malos comedores y a veces tienen patologías asociadas por su prematuridad. Por
otra parte, la madre suele estar ansiosa, contar con poco apoyo familiar y/o social lo que se
une la tensión a la que está sometida por los cuidados extras que requiere el bebé. Por estas
razones, son frecuentes los cambios de destino de los RN de madres consumidoras de
opiáceos. Estos niños acaban conviviendo con familiares cercanos, tutelados, adoptados15 o en hogares de acogida12.
3. SÍNDROME DE ABSTINENCIA NEONATAL
La principal manifestación en el RN de la utilización de drogas durante el embarazo es
el SAN11. El primer caso de SAN fue descrito en 1970 por la Doctora Loretta Finnegan y hacía referencia exclusivamente a los opiáceos19, lo definió como “Aquella entidad clínica caracterizada por irritabilidad del SNC, signos de afección gastrointestinal, problemas
respiratorios y síntomas neurovegatativos en presencia de antecedentes de exposición a
drogas de abuso in utero”20.
Hoy en día, el SAN no solo se debe a los opiáceos sino que engloba a todas las drogas, tanto
ilegales como legales. En consecuencia, el SAN se ha vuelto más complejo y más común12. Según la Asociación Española de Pediatría el SAN se presenta del 55% al 94% de los RN
expuestos a opiáceos8.
El inicio, la duración y la gravedad del SAN depende de:
Respecto a la droga consumida: cantidad, semivida de eliminación, capacidad de
afinidad al receptor, de transferencia a la placenta y duración de la exposición12. Intervalo de tiempo transcurrido entre la última dosis consumida y el parto. Cuanto
más cerca sea el consumo de opiáceos al parto más tardará en aparecer el SAN y más
intensos serán sus signos11. Si por el contrario, el intervalo de tiempo ha sido mayor a una semana la incidencia de la aparición del SAN es baja16.
Factores maternos: estado nutricional y estrés16. Metabolismo opioide placentario16.
Variables genéticas16.
5
Los signos y síntomas del SAN suelen aparecer alrededor de las 48-72h9 del nacimiento aunque pueden manifestarse entre las 4-24 horas de vida 15. La duración varía, de 8 a 14 días15 e incluso hasta 6 meses9. Los signos del SNC suelen manifestarse los primeros (irritabilidad, temblores y llanto excesivo)12. El cuadro clínico se caracteriza por (Tabla 1)
TABLA 1: CUADRO CLÍNICO DEL RECIÉN NACIDO CON SÍNDROME DE ABSTINENCIA NEONATAL
Sistema Nervioso Central
Irritabilidad, hipertonía, mioclonias, hiperreflexia, temblores convulsiones, agitación, inquietud
Llanto agudo, hiperacusia, aumento del reflejo de búsqueda, reflejo de Moro exagerado
Insomnio
Sistema Nervioso Autónomo
Febrícula-fiebre, sudoración-diaforesis Bostezos
Erupciones cutáneas irregulares por movimientos motores excesivos o excoriación
Sistema
Cardiorespiratorio
Congestión nasal, taquipnea con o sin distrés, taquicardia, estornudos, bostezos, cianosis
Sistema
Gastrointestinal
Hipo, vómitos, diarreas, regurgitaciones, succión excesiva o ineficaz, voracidad, intolerancia a los alimentos, distensión abdominal, pérdida de peso, poca ganancia de peso, deshidratación, hipoglucemias
Fuente: modificación de 8, 12 y 15.
Los bebés con SAN tienen mayor riesgo de ingresar en la Unidad de Cuidados Intensivos
Neonatales (UCIN), sufrir complicaciones durante el parto, tener estancia hospitalaria
prolongada (de 5 a 23 días) y necesitar tratamiento farmacológico. Esto hace que la madre y el
RN estén separados en un momento crítico para la vinculación y el desarrollo del bebé6,16.
4. PROGRAMA DE MANTENIMIENTO DURANTE EL EMBARAZO
Actualmente, se recomienda que las embarazadas con dependencia a los opiáceos se
mantengan dentro de los programas de mantenimiento con metadona21.
La metadona se introdujo en Europa en 1964 como tratamiento de reemplazo a la heroína y
también para los programas de mantenimiento durante el embarazo. Los objetivos de estos
programas son proporcionar un seguimiento del embarazo hasta el parto, estabilizar los
hábitos maternos de vida, detectar de forma precoz enfermedades en el feto, disminuir el uso
6
recomendado durante toda la gestación13 y con una dosis de metadona que le proporcione el confort adecuado a la embarazada.
Sin embargo, los RN de madres en programas de metadona presentan un SAN más largo, con
una aparición más tardía, más difícil de controlar, son más lábiles, tienen menor madurez
motora y lloran de forma incesante15. Pero a pesar de ello, con estos programas, aparte de tener un mejor control durante el embarazo se consigue una menor morbilidad, disminuir la
prematuridad y el bajo peso al nacer; aunque los síntomas del SAN sean peores13. Esto se debe a que el SAN que produce la metadona es más prolongado en el tiempo, de aparición más
tardía (3 o 4 días de vida del RN) y con un difícil control ya que la esta droga tiene una gran
capacidad de acumulación en los tejidos y de fijación a las proteínas plasmáticas15.
También, existen programas de mantenimiento con buprenorfina, que se aprobaron en 1996
en Europa y en 2002 en Estados Unidos, como una alternativa a la metadona. Se ha convertido
en una opción eficaz pero hay pocos estudios que expongan que es mejor a la metadona12.
JUSTIFICACIÓN Y OBJETIVOS
El motivo principal por el que he elegido el Síndrome de Abstinencia Neonatal como
tema de este Trabajo de Fin de Grado ha sido debido a una experiencia académica en una
clase teórica donde tuve el primer contacto y posteriormente a una experiencia personal,
gracias a mi paso por el Centro de Atención a Drogodependientes durante un rotatorio de
prácticas en tercero de carrera, ya que me impactó el número actual de consumidores de
heroína que están en tratamiento de desintoxicación con metadona. Con este trabajo me
gustaría profundizar en dicho tema.
El objetivo general de este trabajo es conocer los cuidados de enfermería en el Síndrome de
Abstinencia Neonatal de madres consumidoras de opiáceos, para afianzar el conocimiento
sobre este tema, profundizando en las competencias que deberíamos los enfermeros
desarrollar para estar actualizados.
Por otro lado, los objetivos específicos que se alcanzarán con este trabajo son:
- Describir cómo se realiza la valoración del Síndrome de Abstinencia Neonatal.
- Definir los cuidados enfermeros no farmacológicos que se ofrecen a los recién nacido
con Síndrome de Abstinencia Neonatal
- Determinar las diferentes posibilidades de tratamiento farmacológico existentes para
7
MATERIAL Y MÉTODOS
Para definir los objetivos anteriormente citados, se ha realizado una revisión narrativa
con la intención de analizar, sintetizar y comparar los datos más relevantes de la bibliografía
actual. La metodología empleada ha sido una revisión bibliográfica de toda la literatura
disponible acerca del síndrome de abstinencia neonatal y sus cuidados.
Los criterios de inclusión utilizados para la selección de los artículos han sido los siguientes:
artículos originales y en texto completo, el idioma podía ser tanto español como inglés y con
un margen de fecha de publicación de 10 años (del 2008 al 2018). Por otro lado, se rechazaron
todos los artículos de literatura gris, de idiomas diferentes al español o al inglés y de años
anteriores al 2008.
Solo se realizó una excepción en los criterios de inclusión y fue con el artículo obtenido de la
revista Adicciones, que es del año 2005.
La elección de los artículos empleados en la realización de este TFG se ha llevado a cabo
gracias a una búsqueda bibliográfica con las siguientes palabras claves “Síndrome de
abstinencia neonatal”, “Opiáceos” y “Cuidados de enfermería” en un intervalo de tiempo de
10 años (entre el 2008 y el 2018).
Se emplearon las bases de datos de Cuiden Plus y Scielo, el motor de búsqueda Google
Académico, y también el repositorio Dialnet. Por otro lado, se han consultado diferentes
sociedades científicas como Asociación Española de Pediatría, American Academy of Pedriatric,
National Institute on Drug Abuse o Intermountain Healthcare, asimismo se ha obtenido
información en la página web de la OMS y en los informe sobre drogas tanto a nivel nacional
como europeo. Se consultó en el libro de diagnósticos enfermeros de Luis Rodrigo, MT y en
algunas revistas científicas como Adicciones que publica artículos originales sobre las
diferentes drogas o Enfermería Global que engloba todos los campos correspondientes a la
enfermería. Además, se han revisado otras publicaciones pertinentes para la realización de
esta revisión bibliográfica.
Todos los artículos seleccionados han sido escogidos siguiendo la estrategia de búsqueda que
se muestra en la tabla (ANEXO I) y ordenados según relevancia decreciente. Tras realizar la
selección leyendo solo el título, se procedió a la lectura del resumen de los artículos
seleccionados. Después se obtuvieron en texto completo para realizar el análisis solamente de
los que se adaptaban a los criterios antes indicados y fueran relevantes para la realización de
8
RESULTADOS Y DISCUSIÓN
1. LA VALORACIÓN DEL SÍNDROME DE ABSTIENCIA NEONATAL
La identificación precoz de los RN con SAN es esencial para garantizar una intervención
temprana y de calidad. Así se podrá monitorizar al RN, iniciar los cuidados necesarios y
adaptarlos al niño para mitigar los signos y síntomas que puedan aparecer6, 16.
Para llevar a cabo una adecuada valoración y un correcto diagnóstico del SAN es necesario
tener en cuenta la historia clínica materna, la realización de las pruebas toxicológicas
oportunas tanto de la madre como del RN, la aplicación de las diferentes escalas clínicas de
evaluación existentes para el SAN y la exploración física del neonato9, 17.
1.1.
Historia clínica materna
Gracias a la historia clínica materna se realiza una valoración subjetiva. Se considera
que un caso es sospechoso cuando hay una historia clínica con antecedentes maternos de
consumo, ausencia de controles prenatales y/o presencia de signos de abstinencia9. Tenemos que tener en cuenta, que muchas mujeres no quieren confesar su consumo de sustancias
ilícitas por su repercusión sociales y legales16 o por sentimientos de miedo, culpa, vergüenza o remordimiento8. En el caso de que sea posible, se deberá hacer una entrevista materna para obtener información sobre el tipo, tiempo de exposición y cantidad de la droga consumida;
para ello se tendrá que establecer un clima de confianza, en el que no haya prejuicios y se
ofrezca confidencialidad para que de esta manera la mujer se pueda sentir a gusto8, 16.
1.2.
Pruebas toxicológicas
Además de la realización de una entrevista materna (si es posible), se hace necesario el
empleo de biomarcadores15, con ellos y gracias a las pruebas diagnósticas existentes se llevará a cabo una confirmación toxicológica12. Estas pruebas se realizan tanto a la madre como al RN, es necesario la firma de un consentimiento informado si son para la madre, mientras que para
hacérselas al RN no existe una política en la que la madre deba firmar un consentimiento para
poderlas llevar a cabo, ya que dichas pruebas descartan o confirman si nos encontramos ante
un SAN o no16. Las pruebas toxicológicas más comunes son la de la orina, el meconio y la del cabello neonatal, seguidas de la prueba del cordón y el análisis de sangre.
La más usada es el análisis de la orina, tanto en madres como en el RN. Respecto a dicha
prueba en el RN, es la primera orina después de nacer ya que es la más óptima para su
9
ya que solo refleja los consumos recientes8, los que se realizaron más allá de 72h no los detecta15, es decir, un falso negativo no significa ausencia de exposición sino que solo indica que la exposición no es reciente8.
El análisis del meconio solo refleja si ha habido exposición a opiáceos durante el 2º y/o 3º
trimestre de gestación, ya que es ahí cuando comienza a formarse8. Esta prueba es más sensible que la de la orina12. Según Mur A et al la sensibilidad es del 87% y tiene una especificidad del 100%15 aunque según Bio LL et al la especificidad es del 94.6%14. Prabhakar añade que hay que tener especial cuidado con su almacenamiento ya que el meconio es
sensible a la luz y a la temperatura, y si esto es inadecuado se pueden alterar los resultados12.
Dado que las pruebas de orina y del meconio son procedimientos no invasivos, con facilidad a
la hora de recoger la muestra, son económicas y se pueden analizar en los laboratorios del
propio hospital, podrían ser las pruebas toxicológicas de primera elección12.
El análisis del cabello neonatal es capaz de reflejar el consumo de drogas durante un largo
periodo de tiempo, ya que estas quedan atrapadas en el pelo. Pero hay factores que pueden
alterar los resultados como su textura, la contaminación ambiental, la cantidad de la muestra o
el uso de productos de cosmética (que no es el caso)8. Es capaz de detectar una exposición crónica de la droga siempre y cuando haya pelo suficiente 14.
El análisis del cordón umbilical es otra prueba toxicológica que, junto con el análisis del
cabello, requieren de un laboratorio de referencia para ser analizados12.
También, se puede realizar un análisis de sangre, pero tiene una ventana estrecha de
detección ya que tanto el feto como el útero con capaces de metabolizar de forma rápida los
opioides, lo que hace que la concentración sea baja al nacer, dando lugar a una baja
sensibilidad14.
Además de las pruebas nombradas anteriormente, se realizan análisis de otras muestras
biológicas como son el líquido amniótico o la leche materna8.
Se recomienda la combinación de más de una prueba toxicológica para generar mejores
10
1.3.
Escalas clínicas de evaluación
Se hace necesaria una evaluación objetiva de la gravedad de los signos y síntomas del
SAN y para ello, en la actualidad, existen varios sistemas de puntuación o escalas que ayudan
en la evaluación del SAN16.
La escala que más se usa actualmente es la Finnegan Neonatal Abstinence Scoring System
(FNASS) o la Escala Finnegan (ANEXO III), que desarrolló la Doctora Loretta Finnegan en 1975.
Es una herramienta compuesta por 21 ítems que detecta el comienzo del SAN23, esquematiza la progresión, las respuestas a las intervenciones terapéuticas del RN6 y ofrece una calificación de la gravedad del SAN que ayuda a determinar si es necesario el inicio de una intervención
farmacológica o no12.
Se debe iniciar la valoración a las 2 horas del nacimiento y repetirlo cada 4 horas6. Si en algún momento de la hospitalización el RN obtiene una puntuación igual o mayor a 8 (calificación
que marca el inicio del SAN), se deberá repetir una valoración cada 2 horas durante mínimo de
24h.
La FNASS simplificada (sFNASS) surge como una versión modificada de la FNASS, más práctica
y de fácil uso16, ya que la original es una herramienta muy compleja, con demasiados elementos de valoración para su uso práctico16, 22(ANEXO IV).
También existen otras escales menos empleadas como son: la herramienta Lipsitz que se
desarrolló al mismo tiempo que la FNASS e incluye signos y síntomas similares a esta, pero
propone una valoración del RN dos veces al día y 90 minutos antes de alimentarlo14,22, la
Neonatal Narcotic Withdrawal Index, la herramienta Ostrea o la escala MADRE NAS22.
1.4.
Exploración física del Recién Nacido
Durante la exploración de los signos y síntomas del RN, hay que tener cuidado ya que
estos pueden simular y/o confundirse con otras afecciones. Los diagnósticos diferenciales más
11
TABLA 2: DIAGNÓSTICOS DIFERENCIALES DEL SÍNDROME DE ABSTINENCIA NEONATAL
SIGNOS Y SÍNTOMAS DIAGNÓSTICO DIFERENCIAL O
ERRÓNEO
Reflejo de Moro exagerado, temblores, sacudidas mioclónicas e hipertonía
Convulsiones (se presentan del 2% al 11%) : hacer electrocardiograma
Taquipnea, enrojecimiento y congestión nasal
Dificultad respiratoria e hipertermia que se pueden malinterpretar también con sepsis
Mala alimentación, aumento de peso por actividad motora excesiva insuficiente, regurgitación, vómitos, diarreas y distensión abdominal
Infecciones del tracto digestivo
Fuente: elaboración propia (12 y 17)
Son frecuentes también en estos RN las hipoglucemias, hipocalcemias, hipertiroidismo e
hipomagnesemias, con las que hay que tener especial cuidado14, 23.
Para descartar otras patologías del RN se pueden realizar otras pruebas como: cultivos,
punción lumbar, ecografía cerebral o radiografía de tórax. Además, se deberá realizar la
serología para VIH, VHB y VHC11 (en los casos en los que se desconozca la historia clínica materna) 15.
2. CUIDADOS DE ENFERMERÍA O TERAPIA DE SOPORTE
La terapia de soporte está basada en cuidados de enfermería que persiguen alcanzar el
mayor grado posible de bienestar en el RN6, además de restaurar sus necesidades básicas (alimentación, sueño y ganancia de peso) para que comience a integrarse con el entorno que
le rodea y prevenir las complicaciones asociadas8, 9.
Debido a todas las habilidades y conocimientos que el personal sanitario debe tener para
atender correctamente a un RN con SAN, proporcionar un tratamiento precoz adecuado y
disminuir los daños, es recomendable que sean ingresados en la UCIN17.
El tratamiento no farmacológico debe ser siempre la primera opción, ya que permite manejar
12
Enfermería debe tener en cuenta todos los factores, tanto internos como externos, que
afectan al RN con SAN dando los cuidados oportunos para intentar alcanzar el máximo
bienestar posible.
2.1.
Factores externos que influyen en el niño con SAN
El estrés ambiental causado por el exceso de ruido y luz que puede haber en la UCIN,
son los factores externos más importantes. Para el neonato son una fuente de irritación que le
provoca una privación del sueño y cambios en el ciclo de este, alteraciones de la función
endocrina, retraso en el crecimiento y un incremento de la frecuencia cardiaca. Por eso,
debemos de mantener al RN con una estimulación sensorial y ambiental mínima6,14 (Tabla 3)
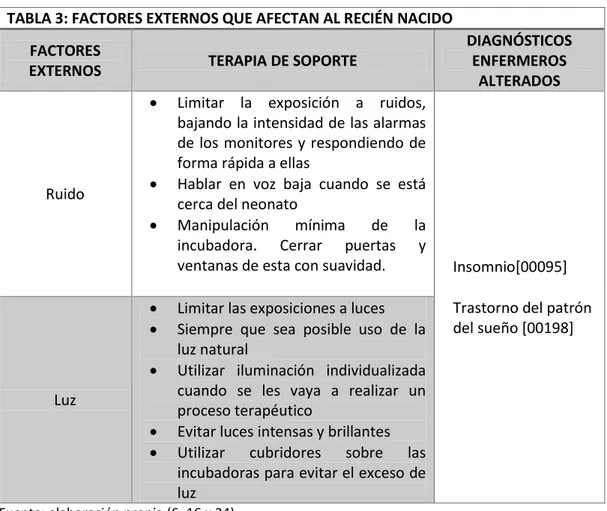
TABLA 3: FACTORES EXTERNOS QUE AFECTAN AL RECIÉN NACIDO
FACTORES
EXTERNOS TERAPIA DE SOPORTE
DIAGNÓSTICOS ENFERMEROS
ALTERADOS
Ruido
Limitar la exposición a ruidos, bajando la intensidad de las alarmas de los monitores y respondiendo de forma rápida a ellas
Hablar en voz baja cuando se está cerca del neonato
Manipulación mínima de la incubadora. Cerrar puertas y
ventanas de esta con suavidad. Insomnio[00095]
Trastorno del patrón del sueño [00198]
Luz
Limitar las exposiciones a luces Siempre que sea posible uso de la
luz natural
Utilizar iluminación individualizada cuando se les vaya a realizar un proceso terapéutico
Evitar luces intensas y brillantes Utilizar cubridores sobre las
incubadoras para evitar el exceso de luz
Fuente: elaboración propia (6, 16 y 24)
2.2.
Factores internos que influyen en el SAN
Las competencias de enfermería son clave a la hora de interpretar y dar una respuesta
eficaz ante las diferentes manifestaciones del SAN, ya que ante una situación así, se necesita:
13
permitirá proporcionar una terapia de soporte de acuerdo con las necesidades alteradas,
teniendo en cuenta que cada RN con SAN es diferente25. (Tabla 4)
TABLA 4: FACTORES INTERNOS QUE AFECTAN AL RECIÉN NACIDO
FACTORES
INTERNOS TERAPIA DE SOPORTE
DIAGNÓSTICOS ENFERMEROS
ALTERADOS
Llanto agudo Inquietud
Irritabilidad
Realizar una agrupación de cuidados para minimizar la manipulación del RN y promover así su descanso
Hablar suavemente al RN antes de la realización de los procedimientos para evitar despertarlo bruscamente. Hacer sonidos de “shhh” les tranquiliza. Balancear y acunar suavemente
Utilizar nudos y rodillos para dar contención y comodidad
Sostener al neonato cerca del cuerpo (piel con piel) envuelto con una sábana ya que le produce sensación de seguridad, reduce la estimulación, disminuye el llanto y promueve un sueño más sostenido
Insomnio [00095]
Trastorno del patrón del sueño [00198]
Escoriación de la piel por fiebre Sudoración
Movimientos excesivos
En la incubadora:
Vigilar temperatura y humedad
Evitar despertar al beber cuando esté dormido
Sábanas: limpias, secas y suaves para evitar lesiones por rozamiento
Mantener al bebé limpio y seco para evitar irritaciones y dermatitis del pañal
En caso de vómito o regurgitación: limpiarlo y secarlo
Tener una vigilancia constante de las zonas con más rozamiento como son codos, rodillas, nariz y orejas
En caso necesario, colocación de apósitos hidrocoloides.
Riesgo de
deterioro de la integridad
cutánea [00047]
Deterioro de la integridad
cutánea [00046]
Fuera de la incubadora:
Evitar exceso de ropa para que no le provoquen subidas de temperatura y ropa holgada para evitar irritaciones.
Congestión nasal Estornudos
Distrés respiratorio
Mantener vías aéreas limpias ya sea realizando lavados nasales o una aspiración de secreciones
Evitar envolverlo con mucha ropa para que no dificulte la respiración
Patrón respiratorio ineficaz [00032]
14
Cuando se le esté alimentando, permitir periodos de descanso para que tenga una respiración normal
[00031]
Riesgo de asfixia [00036]
Hiperactividad Ingesta insuficiente Succión excesiva Regurgitaciones Vómitos
Diarreas Deshidratación Pérdida de peso Poca ganancia de peso
Realizar una alimentación a demanda, con tomas frecuentes, de menor volumen y sin interrumpir el sueño del neonato
Alimentarle de forma lenta, permitiéndole periodos de descanso Realizar las tomas en entornos
tranquilos, hablarle con tono suave y evitar la sobreestimulación
Colocar al bebé en posición semi-incorporada durante la toma y después de la toma mantenerle erguido para evitar regurgitaciones
Evitar manipulaciones excesivas
Para evitar la succión excesiva se le facilitará un chupete
La alimentación debe ser hipercalórica e individualizada para asegurar el crecimiento adecuado. Según Prabhakar los alimentos espesados pueden satisfacer mejor las demandas nutricionales.
Intentar que el RN eructe para que expulse los gases, evitando así posteriores molestias
Si el RN sufre de deshidratación: administrar líquidos vía endovenosa. Si el RN no tolera la alimentación por
vía oral: alimentación enteral por sonda nasogástrica
Desequilibrio nutricional: ingesta inferior a las necesidades [00002]
Patrón de
alimentación ineficaz del lactante[00107]
Riesgo de
desequilibrio de volumen de líquidos [00025]
Diarrea [00013]
Fuente: elaboración propia (6, 11, 12, 15,16, 24 y 25)
2.3.
Lactancia materna y alojamiento conjunto
La lactancia materna es una de las materias que plantea mayor controversia. Se
considera una lactancia segura y recomendable en madres que están estables en un programa
de mantenimiento con metadona o buprenorfina (aprobado por la Academia Americana de
Pedíatra en 2001 que lo reafirmó en 201312); también está indicada en madres con infección por VHB o VHC14. Sin embargo, está totalmente contraindicada en madres sin tratamientos por abuso de opiáceos, que sean toxicómanas activas o padezcan la infección de VIH14,15.
Se debe de tener en cuenta que la transferencia al RN de metadona o buprenorfina por la
15
ya que la lactancia materna actúa como un analgésico para los RN, gracias a ella tienden a
tener una sintomatología menos grave, una disminución en la puntuación de la FNASS,
requieren menos tratamiento farmacológico (hasta un 30% menos) y tienen una estancia más
corta en el hospital (de 3 a 19 días menos) 16,21.
Otra gran medida que debemos intentar que se realice siempre es el alojamiento conjunto de
madre y RN16, ya que se ha demostrado que también disminuye la duración del tratamiento farmacológico y la estancia hospitalaria21. Esto hace que la mujer tenga más confianza en sí misma, una participación activa en el cuidado de su hijo y junto con la realización de la
lactancia materna se sienta más satisfecha y se aumente el vínculo madre-hijo12,16. La combinación de lactancia y alojamiento es la mejor terapia de soporte que se puede ofrecer al
RN con SAN12. Esto ayuda a normalizar el proceso de postparto ya que estas mujeres suelen sentirse estigmatizadas y vulnerables debido a su historia de abuso con opiáceos21.
En la actualidad existe en algunos hospitales programas llamados NIDCAP (Newborn
Indivdualized Developmental Care and Assesment Program o Programa de Cuidados
Individualizados y Evaluación del Desarrollo del Recién Nacido)8 que tiene como objetivos prevenir las secuelas iatrogénicas de los cuidados intensivos y mejorar el resultado
a largo plazo del niño y la familia26. Para ello brindan una atención individualizada, favorecen el desarrollo emocional y neurosensorial, además de reducir el estrés del RN y potenciar el
reconocimiento de la familia como el referente permanente en la vida del niño, por lo que
trata de cuidar la díada madre-hijo8. Estos programas se aplican durante todo el proceso de parto, en el ingreso en la UCIN y continúan a lo largo de la estancia hospitalaria del bebé, la
transición al hogar y los primeros meses en él. El NIDCAP produce una mejora en el desarrollo
del cerebro, la competencia funcional, la calidad de vida y la salud del RN. Estos programas
son rentables, humanitarios y éticos, además en un futuro su objetivo es convertirse en el
modelo estándar de atención en todas las UCIN26.
Sin embargo, en la actualidad las tasas de la lactancia materna en estos casos son muy bajas
debido a la dificultad de alimentación, desconocimiento de los beneficios de la lactancia por
parte del personal, preocupaciones por efectos adversos al ingerir la leche, admisión del niño
en guarderías especiales y/o limitaciones institucionales (falta de fondos o personal) o
incapacidad materna16 Además, el alojamiento conjunto también tiene sus limitaciones ya que estos bebés en cuanto nacen suelen ser ingresados en la UCIN por lo que son separados de sus
16
2.4.
Intervenciones adicionales de apoyo al niño con SAN
Existen cuidados de apoyo que también ayudan al niño a alcanzar el mayor grado
posible de bienestar, algunos de ellos son: la musicoterapia, masajes, tipos de camas,
acupuntura o el reclutamiento voluntario para abrazar al bebé.
En primer lugar, la musicoterapia es capaz de reducir el dolor, la frecuencia cardíaca y
estabilizar el sueño del RN6. Requiere una valoración individualizada de la tolerancia a la música. Se recomienda usar música clásica o instrumental suave, canciones de cuna y los
sonidos del corazón o del mar. Esto combinado con los masajes tiene la capacidad de calmar al
bebé6.
Se han hecho estudios sobre el uso de las diferentes tipos de camas empleadas. Según estos,
las mejores camas son las de agua no oscilantes ya que son las que hacen que el RN necesite
de menos tratamiento farmacológico, también se pueden usar camas mecedoras con sonidos
intrauterinos (aunque tienen peores resultados) 9,21, por otro lado las que no recomendables son las de agua oscilantes12.
Respecto a la acupuntura, un estudio realizado en Austria muestra que los niños con SAN a los
que se les aplica acupuntura con láser precisan de un uso menor de tratamiento farmacológico
(11 días menos) y menos días de estancia hospitalaria (15 días)27. Aunque esta medida no está al alcance de enfermería, siempre se puede contactar con un especialista de la técnica.
Por último, existe una medida cuando la madre no puede estar con el bebé, que consiste en
tener siempre disponibles a personas voluntarias que ofrezcan una atención inmediata,
dedicándose a abrazar al bebé para calmarlo antes de que éste comience con el ciclo de
irritabilidad y llanto excesivo12. En el caso de que la madre si esté disponible, se le debe explicar que para calmar a su bebé es básico que siempre esté en contacto con él pasando el
mayor tiempo posible además de sostenerle piel con el piel pegado a su pecho (posición de
canguro) siempre que pueda, ya que esta cercanía tranquiliza al bebé, alivia los síntomas y es
una forma de conocerse mutuamente25.
3. TRATAMIENTO FARMACOLÓGICO
Se requiere comenzar con el tratamiento farmacológico solo cuando la terapia de
soporte, anteriormente descrita, no consigue controlar los signos y síntomas del SAN, las
puntuaciones en la FNASS siguen siendo altas (8 puntos o más) o cuando se observan signos
17
Según Prabhakar el tratamiento farmacológico es necesario del 27 al 91% de los casos12; pero McQueen K et al dice que es aproximadamente del 60 al 80%. El objetivo de esta terapia
consiste en aliviar los signos más severos (convulsiones, fiebre y pérdida de peso) 16. En la actualidad se cuenta con muchos medicamentos que están disponibles para el abordaje del
SAN, pero debemos de tener en cuenta que no todos son adecuados para cada RN y que
ningún régimen es válido para todos. Por otro lado, es importante saber que un retraso en la
administración de esta terapia conlleva a que el bebé tenga una estancia hospitalaria más
prolongada y se aumente el índice de morbilidad 12.
La duración del tratamiento dependerá del RN y su evolución clínica. Se ajustará la dosis exacta
en base a la puntuación que se vaya obteniendo en la FNASS según pasen los días. Esta dosis
irá descendiendo lenta y progresivamente un 10% cada día, evitándose así efectos rebotes11. Esto también es llamado destete farmacologico22.Las valoraciones de los resultados de la escala se irán haciendo todos los días y si es necesario por el estado del bebé, se harán de
forma más frecuente6.
A pesar de la gran importancia de la aplicación de esta terapia farmacológica, actualmente no
existe un tratamiento universalmente aceptado. Por lo que existen muchas variaciones en él
según el peso, los síntomas, el inicio del tratamiento exacto, los medicamentos que se usan,
las dosis y los protocolos de destete16. Por eso, el manejo farmacológico de cada recién nacido es distinto en cada unidad de cada hospital y la elección de los medicamentos que se le aplican
al RN van a depender del médico que le este tratando22.
3.1.
Farmacoterapia de primera línea
Para iniciar el tratamiento farmacológico se cuenta con la farmacoterapia de primeria
línea o monoterapia, que consiste en el reemplazo de opioides por morfina o metadona16; con falta de evidencias de cual es superior21 y en casos muy aislados, ya que es un medicamento de nueva opción, se está empezando a usar la buprenorfina12,16.
La morfina es el medicamento más empleado y comúnmente preferido, tienen unas
características farmacocinéticas bien establecidas y una vida media corta (8 horas en los RN14) lo que hace que sea más fácil ajustar la dosis16. Cuenta con muchas fortalezas ya que es capaz de controlar casi todos los síntomas11 (disminuye la incidencia de convulsiones y la agitación, mejora la alimentación y elimina la diarrea) además, al tener una vida media corta se debe
administrar cada 3 o 4 horas, así la concentración es estable en el RN, siendo más seguro y si
18
sobredosis11 y la necesidad de hacer diluciones para su preparación lo que podría llevar a errores (debe de prepararse en farmacia para evitarlos) 14.
Su dosificación varía mucho. La dosis inicial es de 0.05 mg/Kg por vía oral (VO) cada 4-6h según
Helka et al11 o cada 3-4h según Gomez et al22. En el caso de Mary et al la morfina se administra cada 3-4 horas con una dosis de 0.3 a 1 mg/kg/día21.Si no hay respuesta se aumenta 0.05 mg/kg hasta llegar a 0.8-1.5mg/kg/día11
La metadona es un agonista opioide sintético12 tiene una vida media más larga (25-32 horas), lo que hace que el RN tenga una concentración sanguínea de este medicamento más
constante a lo largo del tiempo. Es la alternativa al tratamiento con morfina. Una de sus
fortalezas es que refiere una dosificación menos frecuente, pero cuenta con una debilidad, que
contiene una cantidad alta de etanol16 y debido a su vida media larga resulta más difícil ajustar la dosis precisa12.
Respecto a la dosificación, en general coinciden con la vía de administración que es VO y con la
frecuencia siendo cada 4-12 horas21, 22. Pero difieren respecto a la dosis, según Gómez E et al se puede administrar de 0.05-1 mg/kg/dosis22, pero según Mary S el rango es de 0.3 a 1 mg/kg/día21. Sin embargo, según Helka et al la administración es vía intramuscular (IM) con una dosis de 0.05-0.1 mg/Kg cada 6 horas11 y si no hay respuesta están de acuerdo en administrar una dosis de rescate12.
La buprenorfina es un agonista parcial de los receptores opiodes14. Está asociada a reducciones en la duración del tratamiento de hasta 15 días y de la hospitalización de 10 días16 y sus beneficios parecen prometedores pero no hay muchos estudios a gran escalas
disponibles que demuestren su efectividad12. Pero tiene bastantes debilidades: requiere de metabolización hepática14 y contiene una cantidad grande de etanol16. Su administración debe hacerse por vía sublingual12.
3.2.
Farmacoterapia de segunda línea
Por otro lado, tenemos la farmacología de segunda línea, terapia complementaria o
coayudantes. Estos medicamentos solo se aplican en el RN si no se obtiene una buena
respuesta con la monoterapia16,9. Hay una gran lista de fármacos incluidos: fenobarbital, clonidina, benzodiacepinas o dexmetomidina.
También, existen medicamentos antiguos de segunda línea que ya no se usan como pueden
19
naloxona (puede precipitar las convulsiones en el RN) 12 o la clorpromacina (causa hipotermia y el tiempo de eliminación de sus metabolitos es muy elevado) 11.
El fenobarbital es un barbitúrico de acción prolongada16. Como fortalezas cuenta con que es una droga no narcótica, controla muchos de los síntomas del SAN (suprime efectivamente la
hiperactividad, irritabilidad, insonmnio14 y las convulsiones22) y reduce las dosis de la farmacoterapia de primera línea12. Por otro lado, sus debilidades son que no es efectivo ante las manifestaciones gastrointestinales11, provoca depresión del SNC16, es sedante-hipnótico14 y causa deterioro en el reflejo de succión16.
Su dosificación inicial es de 15-20 mg/Kg por IM, pero según Gómez et al la dosis ideal es de 5
mg/kg. Existe además, una dosis de mantenimiento de 8 mg/Kg/día por VO o IM cada 8 hora22. Conviene hacer niveles plasmáticos si no ceden los síntomas para ver si se puede aumentar la
medicación11.
La clonidina es un agonista de los receptores adrenérgico alfa 216. Algunas de sus fortalezas son que provoca una disminución en el tono vasomotor y la frecuencia cardíaca14 y reduce las dosis de la farmacoterapia de primera línea12. También cuenta con debilidades ya que tiene efectos secundarios que pueden causar gran riesgo en el RN, provocando una hipotensión o
una bradicardia12.
Su dosificación tiene el consensuo de todos siendo al comienzo de 0.5 μg/kg seguido de
0.5-1.25 μg/kg divido en tres dosis cada 8 horas por VO22.
Las benzodiacepinas incluyen medicamentos como el clonazepam o el diazepam21. El diazepam es administrado por VO ya que por vía IM no se recomienda debido a la presencia de
conservantes y por vía rectal no se ha estudiado en la población infantil con SAN14.
Actualmente son poco usados debido a sus vidas medias prolongadas y complicaciones
asociadas12, además su metabolismo se realiza en el hígado y esto es problemático para el RN porque su capacidad metabólica está limitada14.
La dexmetomidina tiene efectos sedantes y analgésicos cuando se usa entre dosis de 10 a 300
μg/Kg por vía intravenosa, además no causa depresión respiratoria pero hay que tener cuidado
20
TABLA 5: RESUMEN DE LOS FÁRMACOS USADOS EN EL TRATAMIENTO DEL SÍNDROME DE ABSTINENCIA NEONATAL
FÁRMACO DOSIS HORA VÍA FORTALEZAS DEBILIDADES
Morfina
0.3 a 1 mg/kg/dí a
C/3-6h VO
Controlar casi todos los síntoma Sedación Depresión respiratoria Sobredosis Metadona
0.3 a 1 mg/kg/dí a
C/4-12h VO Dosificación menos frecuente
Contiene etanol 0.05-0.1
mg/Kg C/6 h IM
Buprenorfina - - VSL
Reduce
tratamiento y estancia
hospital
Poca evidencia científica Metabolización hepática Etanol Fenobarbital 15-20
mg/Kg - IM
Controlar casi todos los síntoma
No controla síntomas
gastrointestinales Depresión SNC Deterioro reflejo de succión MT:8mg/
kg/día C/8h
VO/ IM
Clonidina
0.5-1.25 μg/kg divido en tres dosis
C/8 h VO
Disminución frecuencia cardiaca y tono vasomotor
Hipotensión Bradicardia
Benzodiacepina - - VO - Metabolización
hepática
Dexmetomidina 10 a 300
μg/Kg - VI
Efectos
sedantes y analgésicos
-
Leyenda: VO (vía oral), IM (intramuscular), VSL (vía sublingual), MT (mantenimiento) y VI (vía intravenosa) * Se señala en la tabla, además de los cinco correctos, las principales fortalezas y debilidades de cada fármaco
Fuente: elaboración propia (9,11, 12, 14, 16, 21 y 22)
3.3.
Criterios de alta y seguimiento
El alta en el RN se dará cuando no muestre signos importantes de abstinencia, duerma
y coma bien, aumente de peso y mantenga las puntuaciones de la FNASS estables (con apoyo
21
El niño puede ser dado de alta con los padres (siempre y cuando ese entorno familiar sea
estable y seguro) 12, con familiares cercanos o acabar siendo tutelados, adoptados o en hogares de acogida, si fuese necesario 12y15.
Se les debe de informar a los padres sobre el aumento de las posibilidades del bebé a sufrir el
síndrome de muerte súbita del lactante y la importancia de un entorno doméstico óptimo para
el correcto desarrollo del niño12. No obstante, es recomendable hacer un seguimiento a largo plazo por parte de los médicos y los servicios sociales para garantizar así la seguridad y
promover un desarrollo saludable16.
Durante este seguimiento se requieren diferentes evaluaciones; una de ellas es la del
desarrollo neurológico que se lleva a cabo para descartar en el niño retrasos cognitivos,
déficits motores o microcefalia. También, es necesario realizar una evaluación del
comportamiento psicológico para identificar, en el caso de que hubiera, hiperactividad, déficit
de atención, impulsividad así como ausencia o fracaso escolar. Por otro lado, se realizaría una
evaluación oftalmológica para descartar el nistagmo, estrabismo, errores de refracción u otros
defectos visuales. Además de una evaluación nutricional y de crecimiento para ver que no hay
falta de crecimiento y/o baja estatura. Por último, se llevaría a cabo una evaluación de apoyo
familiar para controlar y excluir el uso de sustancias por parte de los padres o el abuso y
22
CONCLUSIONES
En la actualidad, el SAN es un reto para el cuidado enfermero, pero gracias a estos se obtiene
una disminución de los síntomas del síndrome y del uso de diferentes fármacos. Según el
desarrollo de este trabajo:
1. Actualización del personal sanitario respecto al Síndrome de Abstinencia Neonatal y su
tratamiento, así se realizará una buena valoración e identificación precoz de los signos
y síntomas, dando lugar una atención temprana y con más calidad. Además, así no
habrá confusiones con los diagnósticos diferenciales nombrados anteriormente.
2. Siempre que sea posible estos RN con Síndrome de Abstinencia deberán ser atendidos
en UCIN, por estar dotado de todo el material adecuado para su atención y porque
ofrece un entorno mejor adaptado para cubrir todas sus necesidades.
3. Fomentar la lactancia materna y el alojamiento conjunto. Ya que la combinación de
estos dos factores es la terapia no farmacológica más efectiva que actualmente se
puede ofrecer al RN, ya que mejoran los síntomas del SAN, reduce la posibilidad de
tener que recurrir al tratamiento farmacológico, se fomenta el vínculo madre-hijo;
obteniendo a la vez satisfacción por parte de la madre.
4. Tomar como primera opción siempre el tratamiento no farmacológico y solo si este no
funciona comenzar con el farmacológico.
5. Establecer protocolos para determinar qué fármaco de primera línea es el más
indicado o qué combinación tanto de primera como de segunda línea es la más
correcta para su manejo. De esta forma, se ayudará en la toma de decisiones y se
disminuirá la variabilidad práctica dando lugar a una mayor calidad en la atención
prestada al RN.
Se debería de establecer una validación de las escalas más adecuadas para los RN con SAN
españoles de madres consumidoras de opiáceos, protocolizar el fármaco de primera línea o
combinación de fármacos más adecuados para ellos; así como fomentar los programas de
mantenimiento con metadona-buprenorfina ya que reducen el riesgo de problemas de salud
23
BIBLIOGRAFÍA
1. Real Academia Española. Diccionario de la Lengua Española (23ª ed) [Sede web]. Madrid: RAE; 2014 [citado 27 de diciembre de 2018]. Disponible en: http://www.rae.es/
2. Organización Mundial de la Salud. Glosario de términos de alcohol y drogas [Monografía en Internet] Madrid: Ministerio de Sanidad y consumo; 2008. [citado 27 de diciembre de
2018]. Disponible en:
http://www.who.int/substance_abuse/terminology/lexicon_alcohol_drugs_spanish.pdf 3. Pascual C, Cavestany M, Moncada S, Salvador Melero JC, Pérez de Arrospide J.
Delegación del Gobierno para el Plan Nacional sobre Drogas Secretaría General Técnica. 2015; [citado 27 de diciembre del 2018]. Disponible en: https://www.uv.es/=choliz/InfPND.pdf
4. Observatorio Europeo de las Drogas y las Toxicomanías, Informe Europeo sobre Drogas 2018: Tendencias y novedades, Oficina de Publicaciones de la Unión Europea, Luxemburgo; 2018 [citado 27 de diciembre del 2018]. Disponible en: http://www.emcdda.europa.eu/system/files/publications/8585/20181816_TDAT18001E SN_PDF.pdf
5. Observatorio Español de la Droga y las Toxicomanías, Delegación del Gobierno para el Plan Nacional sobre Drogas. Informe 2017-2018. [Monografía en Internet] Madrid: Delegación del Gobierno para el Plan Nacional sobre Drogas; 2015. [citado 27 de
diciembre de 2018]. Disponible en:
http://www.pnsd.mscbs.gob.es/profesionales/sistemasInformacion/sistemaInformacion/ pdf/EDADES_2017_Informe.pdf
6. Cuesta Miguel MJ, Espinosa Briones AB, Val Saurí C. Síndrome de abstinencia neonatal. EnfermeríaIntegral [Revista en Internet]. 2013 [citado 27 de diciembre de 2018]; 103:24-28. Disponible en: https://www.enfervalencia.org/ei/103/ENF-INTEG-103.pdf
7. Álvarez Y, Farré M. Farmacología de los opioides. Adicciones. 2005 [citado 27 de
diciembre 2018]; 17 (2): 21-40. Disponible en:
https://www.redalyc.org/articulo.oa?id=289122022016
8. Menéndez García X, Álvarez García N, García Rodríguez MJ. Sustancias adictivas y embarazo: Cuidados de enfermería a la mujer embarazada y al recién nacido para minimizar sus efectos. RqR Enfermería Comunitaria (Revista de SEAPA) [Revista en Internet]. 2018 [citado 28 de diciembre de 2018]; 6 (2): 34-49. Disponible en: https://www.seapaonline.org/UserFiles/File/Revistas/Primavera%202018/RevistaRqR_Pr imavera2018_Embarazo.pdf
9. Zapata Díaz JP, Rendón Fonnegra J, Berrouet Mejia MC. Síndrome de abstinencia neonatal: revisión de tema. Pediatr [Revista en Internet]. 2017 [citado 28 de diciembre
de 2018]; 50 (2):52-57. Disponible en:
http://revistapediatria.emnuvens.com.br/rp/article/view/60/53
10. National Institute on Drug Abuse (NIDA). La Heroína. DrugFacts [Internet]. 2018 [citado 2
de enero de 2019]. Disponible en:
https://www.drugabuse.gov/es/publicaciones/drugfacts/la-heroina
24
12. Prabhakar Kocherlakota, MD. Neonatal Abstinence Syndrome. Pediatrics [Internet]. 2014 [citado 2 de enero de 2019]; 134 (2): 547-561. Disponible en: http://pediatrics.aappublications.org/content/pediatrics/134/2/e547.full.pdf
13. Ortigosa Gómez S, López-Vilchez MA, Díaz Ledo F, Castejón Ponce E, Caballero Rabasco A, Carreras Collado R et all. Consumo de drogas durante la gestación y su repercusión neonatal. Análisis de los períodos 1982-1988 y 2002-2008. Med Clin (Barc) [Revista en Internet]. 2011 [citado 2 de enero de 2019]; 136 (10): 423-430. Disponible en: https://dialnet.unirioja.es/servlet/articulo?codigo=3624888
14. Bio LL, Siu A, Poon CY. Update on the pharmacologic management of neonatal abstinence síndrome. Journal of Perinatology [Revista en Internet]. 2011 [citado 2 de
enero de 2019]; 31: 692–701. Disponible en:
https://www.nature.com/articles/jp2011116.pdf
15. Mur Sierra A, López-Vilchez MA, Paya Panades A. Abuso de tóxicos y gestación. AEP [Internet]. 2008 [citado 2 de enero de 2019]; (2): 145-158. Disponible en: https://www.aeped.es/sites/default/files/documentos/17_1.pdf
16. McQueen K, Murphy‑Oikonen J. Neonatal Abstinence Syndrome. N Engl J Med [Revista en Internet]. 2016 [citado 8 de enero de 2019]; 375:2468-79. Disponible en:
https://www.nejm.org/doi/pdf/10.1056/NEJMra1600879
17. Gutiérrez-Padilla JA, González-Garrido AA, Gómez-Velázquez FR, Torre-Gutiérrez M, Ávalos-Huizar LM, García-Hernández H et all. Hijos de madres adictas con síndrome de abstinencia en Terapia Intensiva Neonatal. Bol. Med. Hosp. Infant. Mex. [Revista en Internet]. 2008 [citado 8 de enero de 2019]; 65(4): 276-281. Disponible en:
http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S1665-11462008000400005&lang=pt
18.
Ortega Páez E, Molina Arias M
. El síndrome de abstinencia neonatal se asocia a peor rendimiento escolar en la infancia. Evid Pediatr [Revista en Internet]. 2017 [citado 8 de enero de 2019]; 13:24. Disponible en: https://evidenciasenpediatria.es/files/41-13050-RUTA/AVC_24.pdf19. Finnegan LP, Connaughton JF Jr, Kron RE, Emich JP. Neonatal abstinence syndrome: assessment and management. Addict Dis. 1975; 2: 141-58. En: McQueen K, Murphy‑Oikonen J. Neonatal Abstinence Syndrome. N Engl J Med [Revista en Internet]. 2016 [citado 8 de enero de 2019]; 375:2468-79. Disponible en: https://www.nejm.org/doi/pdf/10.1056/NEJMra1600879
20. Finnegan L. Management of neonatal abstinence. Current therapy in neonatal-perinatal medicine. Ontario, Canadá: B. C. Decker, Inc, Publisher; 1985; 262-70. En: Gutiérrez-Padilla JA, González-Garrido AA, Gómez-Velázquez FR, Torre-Gutiérrez M, Ávalos-Huizar LM, García-Hernández H et all. Hijos de madres adictas con síndrome de abstinencia en Terapia Intensiva Neonatal. Bol. Med. Hosp. Infant. Mex. [Revista en Internet]. 2008 [citado 8 de enero de 2019]; 65(4): 276-281. Disponible en:
http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S1665-11462008000400005&lang=pt
25
22. Gomez Pomar E, Finnegan L. The epidemic of Neonatal Abstinence Syndrome, historical references of it’s origins, assessment and management. Front.Pedriatr. 2018[citado 12 de
enero de 2019]; 6:33. Disponible en:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5827164/pdf/fped-06-00033.pdf 23. Eulogio Mellado J, Pasto Rodríguez JD, Del Cerro Ortuño F, De Ardanaz Jorreto S, López
Ibáñez M. Manejo y control del síndrome de abstinencia neonatal. Enf Global. 2008 [citado 12 de enero de 2019]; 7 (1). Disponible en: https://revistas.um.es/eglobal/article/view/971/971
24. Luis Rodirgo, MT. Los diagnósticos enfermeros: Revisión crítica y guía práctica. 9ª ed. Barcelona: Elsevier Masson; 2013.
25. Intermountain Primary Childrens’s Hospital. Abstinencia del recién nacido. Intermountainhealthcare. 2018 [citado 12 de enero de 2019]. Disponible en: https://intermountainhealthcare.org/ext/Dcmnt?ncid=522600462
26. Heidelise A, Gloria B. The Newborn Individualized Developmental Care and Assessment Program (NIDCAP) with Kangaroo Mother Care (KMC): Comprehensive Care for Preterm Infants. Curr Womens Health Rev. 2011[citado 12 de enero de 2019]; 7(3): 288–301.
Disponible en:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4248304/pdf/nihms596642.pdf
ANEXOS
ANEXO I: BÚSQUEDA DE ARTÍCULOS
BÚSQUEDA DE ARTÍCULOS
FUENTE DE
INFORMACIÓN PALABRAS CLAVE
ARTÍCULOS ENCONTRADOS CON
CRITERIOS DE INCLUSIÓN
ARTÍCULOS ENCONTRADOS PRE-SELECIONADOS
ARTÍCULOS SELECIONADOS PARA EL DESARROLLO DEL
TEMA
SCIELO
Síndrome de abstinencia neonatal AND Opiáceos
1 1 0
Síndrome de abstinencia neonatal 8 2 2
Síndrome de abstinencia neonatal AND cuidados de enfermería
0 0 0
CUIDEN PLUS
Síndrome de abstinencia neonatal 10 2 1
Síndrome de abstinencia neonatal AND cuidados de enfermería
1 1 1
DIALNET
Síndrome de abstinencia neonatal 24 2 2
Síndrome de abstinencia neonatal AND cuidados de enfermería
4 1 0
GOOGLE ACADÉMICO
Síndrome de abstinencia neonatal 3.020 2 2
Neonatal Abstinence Syndrome
23.200
3 3ASOCIACIÓN ESPAÑOLA DE
PEDIATRÍA
Síndrome de abstinencia neonatal 3 3 3
Síndrome de abstinencia neonatal AND cuidados de enfermería
0 0 0
AMERICAN ACADEMY OF
PEDRIATRIC
Neonatal Abstinence Syndrome
ANEXO II: DIAGRAMA DE FLUJO
Total de artículos encontrados tras hacer la búsqueda bibliográfica con las diferentes palabras claves seleccionadas: 26.344
Total de artículos pre-seleccionados: 18
Artículos eliminados por:
Ser excluidos tras leer su resumen Tras una lectura crítica del artículo
completo
No cumplir los criterios de inclusión Estar duplicados
Total de artículos seleccionados: 15
SCIELO: 2 artículos CUIDEN PLUS:
2 artículos
DIALNET:
2 artículos
GOOGLE ACADÉMICO:
5 artículos
ASOCIACIÓN ESPAÑOLA DE PEDIATRÍA: 3 artículos
AMERICAN ACADEMY OF PEDRIATRIC: 1 artículos
Inclusión de:
2 páginas web
3 informes epidemiológicos
4 artículo por su relevancia en el desarrollo del TFG
2 referencias a otros artículos 1 libro
Total de 27 referencias
ANEXO III: ESCALA FINNEGAN
ANEXO IV: FNASS SIMPLIFICADA (sFNASS)