i
UNIVERSIDAD TÉCNICA PARTICULAR DE LOJA
La Universidad Católica de Loja
ÁREA BIOLÓGICA
TÍTULO DE MAGÍSTER EN GERENCIA DE SALUD PARA EL
DESARROLLO LOCAL
Evaluación Financiera de las Unidades de Salud de Primer Nivel de Atención del
Ministerio de Salud Pública: Santa Bárbara y Tárqui de la Ciudad de Quito
durante el año 2014
TRABAJO DE TITULACIÓN
AUTORA: Zambonino, Rubio, Gabriela Lucía, Md
DIRECTOR: Pesantez León, Mary Graciela, Eco
CENTRO UNIVERSITARIO QUITO
ii
APROBACIÓN DEL DIRECTOR DE TRABAJO DE TITULACIÓN
Economista.
Mary Graciela Pesantez León.
DIRECTOR DE TRABAJO DE TITULACION
De mi consideración:
Que el presente trabajo t
itulado “
Evaluación Financiera de las Unidades de Salud de
Primer Nivel de Atención del Ministerio de Salud Pública: Santa Bárbara y Tárqui de la
Ciudad de Quito durante el año 2014
” realizado por la, Sra. Md
. Gabriela Lucía
Zambonino Rubio ha sido orientado y revisado durante su ejecución, ajustándose a las
normas establecidas por la Universidad Técnica Particular de Loja, por lo que autorizo
su presentación.
7 de Abril del, 2016
iii
DECLARACIÓN DE AUTORÍA Y CESION DE DERECHOS
Yo, Gabriela Lucía Zambonino Rubio, declaro ser autora del presente trabajo de
titulación
“
Evaluación Financiera de las Unidades de Salud de Primer Nivel de Atención
del Ministerio de Salud Pública: Santa Bárbara y Tárqui de la Ciudad de Quito durante
el año 2014
”, siendo la Economista Mary Graciela Pesantez directora del presente
trabajo; y eximo expresamente a la Universidad Técnica Particular de Loja y a sus
representantes legales de posibles reclamos o acciones legales.
Adicionalmente declaro conocer y aceptar la disposición del Art. 88 del estatuto
Orgánico de la Universidad Técnica Particular de Loja, que en su parte pertinente
textualmente dice: “Forman parte del patrimonio de la Universidad la propiedad
intelectual de investigaciones, trabajos científicos o técnicos y tesis de grado que se
realicen a través o con el apoyo financiero, académico o institucional (operativo) de la
Universidad”.
7 de Abril del, 2016
________________________________
iv
DEDICATORIA
A Dios quien me ha permitido la salud, la vida y me acompaña en cada paso que doy.
A mi esposo Luis López y a mi hijo Santiaguito, por su invaluable colaboración y
v
AGRADECIMIENTOS
Un agradecimiento muy especial a la Universidad Particular de Loja por convertir en
realidad este objetivo tan anhelado de fin de titulación.
A mis padres Lucita, Byrito, a mi tía Elenita y a mi hermano Jorgito quienes siempre
están presentes a cada instante de mi vida y son el pilar fundamental de cada
sueño
A la Eco. Mary Graciela Pesantez León por la motivación, sus acertadas opiniones y su
don de gente para la adecuada elaboración de este trabajo de tesis
1
ÍNDICE
Pág.
CARÁTULA………...…
I
APROBACIÓN DE LA DIRECTORA DEL TRABAJO DE FIN DE TITULACION
….
II
DECLARACIÓN
DE AUTORÍA Y CESIÓN DE DERECHOS………..….
III
DEDICATORIA……….………
...
IV
AGRADECIMIENTO……….……
..
V
INDICE
RESUMEN……….……...
1
5
ABSTRACT………..….
6
INTRODUCCIÓN
………..
7
PROBLEMATIZACIÓN……..……….
11
JUSTIFICACIÓN………..
13
OBJETIVOS……...……….…….
14
CAPÍTULO I
MARCO TEÓRICO ………....……….
15
1.1 Ma
rco Institucional……….
.
16
1.1.1 Aspectos geográficos del lugar
………...
16
1.1.2 Dinámica Poblacional………
16
1.1.3 Misión de la Unidad de Salud
………..………
19
1.1.4 Visión de la Unidad de Salud
………..
19
1.1.5 Organización administrativa de la Unidad de Salud
………
21
1.1.6 Servicios que presta la Unidad de Salud
………..………...
...
22
1.1.7 Datos estadísticos de cobertura de la Unidad de Salud
………
23
1.1.8 Características geofísicas de la Unidad de salud
………
30
2
1.2 Marco Conceptual………..………
32
1.2.1 Economía de la Salud
………...
32
1.2.2 Principios de la
Calidad……….………...
...
33
1.2.3
Desarrollo Económico y la Salud en el Ecuador………..
34
1.2.4 Financiamiento de la Salud………...
...
1.2.5 Costos de los Servicios de Salud
…………
1.2.6 Costo
s y Tarifas……….
35
36
40
1.2.7 Tarifa y Punto de Equilibrio………...
...
41
CAPÍTULO II DISEÑO METODOLÓGICO
………
42
2.1 Matriz de involucrados……….……...………….
43
2.2 Árbol de problem
as……….………..…………..
44
2.3 Árbol de objetivos………..……...
45
2.4 Matriz de marco lógico………..………...…
46
2.5 Actividades………..………...
47
CAPÍTULO III RESULTADOS
………
R
esultado No. 1 Servicios de la Salud Costeados………..…..
49
50
Actividad 1.1 Socialización del proyecto
………..
50
Actividad 1.2 Taller de Inducción al proceso de costos
………..…..
51
Actividad 1.3 Recolección de la Infor
mación………..
51
Actividad 1.4 Generación de Resultados de costos
………
...
…..
54
1.1 Costos de Atención
………...…..
58
1.2 Costos por la población asignada
………..………..………..…..
59
1.3 Costos de los servicio
s……….………
.
……..…...
59
3
1.5 Costos
Directos………
.
…...
1.6 Costos
Indirectos………
.
60
61
1.7 Costos
Netos……….
.
…..
61
1.8 Costos
Fijos………..
63
1.9 Costos
Variables………..
63
1.10
Análisis del resultado No.1………..…………...…..
64
R
esultado No. 2 Prestaciones de Salud Valoradas Económicamente………….…..
64
Actividad 2.1 Socialización del Tarifario del Sistema Nacional de Salud
………...
64
Actividad 2.2.Recolección de Información…….………..……….…..
65
Actividad 2.3 Valoración de las prestaciones según Tarifario del SNS
…………..
66
2.4
Análisis del resultado No. 2………..………..
67
Resultado No. 3 Estrategias de mejoramiento
……….…..
68
3.1
Cálculo del punto de equilibrio……….….
..
68
3.2 Socialización de los resultados
………...
70
3.3 Diseño de estrategias de mejoramiento...
………..
..
……
70
3.4 Cálculo de indicadores de monitoreo y
evaluación………..….
73
3.5 Entrega de Informe a las unidades distritales
………
.
……..
78
3.6 Análisis del Resultado No 3 con las autoridades Distritales
………….
...
79
CONCLUSIONES………..………..
80
RECOMENDACIONES………...……
84
BIBLIOGRAFÍA……….………...
87
ANEXOS
………..……….
89
Anexo 1 Datos Santa Bárbara
………
90
Anexo 2 Datos Tárqui
……….
91
Anexo 3 Niveles de atención en Salud por complejidad
………
92
4
Anexo
5 Recolección de la Información………
94
Anexo 6 Matriz de Mano de obra de Santa Bárbara
………
...
95
Anexo 7 Matriz de Mano de obra de Tárqui
……….
107
Anexo 8 Matriz de Medicinas e Insumos
………..
119
Anexo 9 Matriz de Depreciaciones
……….
120
Anexo 10 Matriz de Uso del Inmueble
………...
122
Anexo 11 Matriz de Gastos Fijos Generales
………
123
Anexo 12 Da
tos de producción………...
124
Anexo 13 Matrices para validar la información del
REDACAA………...
125
Anexo 14 Resumen Planillaje y Costos (WIN-SIG CUADRO # 4)
………
...
130
Anexo 15 Documentos de los componentes del proyecto
……….
132
Anexo 16 Fotos Unidad de Tárqui
………..
136
5
Los Sistemas de Salud deberían ser rentables y sostenibles a un costo que el Estado pueda solventar y la población lo reconozca como adecuado; sin embargo no se puede satisfacer todas las necesidades sanitarias de la población, siendo necesario asignar los recursos de forma eficiente y eficaz ya que estos son finitos.
El Ministerio de Salud Pública del Ecuador (MSP), es financiado por el Estado, el cual no posee un control detallado de la información que le permita realizar una evaluación financiera, elementos necesarios para asegurar la sostenibilidad.
El presente proyecto se realizó en base al análisis financiero de las Unidades de Salud de Santa Bárbara y Tárqui pertenecientes al MSP, ubicadas en la Zona 9, Distrito 17D06, durante el año 2014, a través de datos existentes en diferentes registros de las unidades. La información obtenida fue de difícil acceso, se encontró que las Unidades de Santa Bárbara y Tárqui, no registran un sistema de costeo, presentan datos de facturación incompletos, inestabilidad de la permanencia de los recursos humanos y de los técnicos administrativos, falta de empoderamiento y de gestión.
Palabras Clave: Evaluación financiera, Atención Primaria de la Salud, Santa Bárbara, Tárqui
6
-
The health services must be profitable and sustainable at a cost that the state can afford and people recognize it as appropriate; but you can not meet all the health needs of the population, making it necessary to allocate resources efficiently and effectively as these are finite.
The Ministry of Public of Ecuador (MSP) Health is funded by the state, which does not have a detailed control information that enables you to perform a financial assessment, necessary elements to ensure sustainability.
This project was carried out based on the financial analysis of the health units of Santa Barbara and Tarqui belonging to MSP, located in Zone 9, 17D06 District during 2014, through existing data records in different units. The information obtained was difficult to access, it was found that the Units of Santa Barbara and Tarqui not recorded a costing system and have incomplete billing data, uncertainty regarding status of human resources and administrative technicians, lack of empowerment and management.
Key words: Financial Evaluation, Primary Health Care, Santa Barbara, Tarqui
7
Las economías occidentales, ha adquirido el denominado Estado del Bienestar. Es un concepto político que tiene que ver con un modelo en el que el Estado realiza una redistribución de la renta con el objetivo de garantizar la igualdad de oportunidades y los derechos a toda la población.(Mérida de la Torre & Moreno Campoy, 2015)
La estrategia de Atención Primaria de la Salud (APS), organizada por la Organización Mundial de la Salud y la Organización Panamericana de la Salud (OMS/OPS) y el Fondo de las Naciones Unidas para la infancia (Unicef), y patrocinada por la entonces Unión de Repúblicas Socialistas Soviéticas (URSS), desde que fue propuesta en 1978 en Kazajistán (Alma Ata), se transformó en la propuesta de salud con mayor nivel de consenso global en pos de garantizar su acceso universal . Su lema fue "Salud para Todos en el año 2000", (Sitio oficial de la
Organización Panamericana de la Salud, 2015). Sin embargo, a la hora de implementar la misma este consenso se diluye y aparecen diferencias sustanciales.
Para ello, el Estado Central, autonómico o local regula el mercado e interviene con él con el fin de mejorar el bienestar social y la calidad de vida de la población. En la actualidad, la asistencia sanitaria tiene un carácter preferentemente y de primera necesidad, que ha llevado al progresivo incremento de los niveles de cobertura sanitaria con el fin de garantizar que todo ciudadano pueda acceder a ella en condiciones de igualdad. (Mérida de la Torre & Moreno Campoy, 2015)
Así, la mayoría de los países latinoamericanos, en el marco de programas de ajuste estructural, renunciaron a los principios universalistas e igualitaristas propios de la propuesta teórica original y han implementado políticas de APS con una concepción selectiva y focalizada en los grupos poblacionales más desprotegidos, mediante la definición de una canasta básica de prestaciones en el primer nivel de atención pero sin integración con los niveles de mayor complejidad asistencial. Esta concepción restringida de la APS, más los complejos procesos de formulación
e implementación de políticas, han “producido importantes desigualdades en el acceso a los
servicios sanitarios y en la garantía del derecho a la salud”, (IVAN ASE, 2009). En el 2005 se
divulgó el documento "Renovación de la Atención Primaria en Salud en las Américas". Según el mismo, la renovación de la APS implica su actualización en su concepción más integral, (BROMMET, LEE, & SERNA, 2011).
8
El citado incremento de las coberturas, junto a otras razones, como el progresivo incremento de la población y la constante introducción de nuevas tecnologías, han provocado un aumento notable del gasto sanitario, aunque no siempre de forma razonable. (Mérida de la Torre & Moreno Campoy, 2015)
Ante esta situación, se hace patente la necesidad de controlar y racionalizar los recursos sanitarios, con el objetivo de que se ajusten a las verdaderas necesidades de los ciudadanos.(Mérida de la Torre & Moreno Campoy, 2015)
La APS-R es una estrategia que orienta el desarrollo de los sistemas de salud. Su implementación como todo proceso social, “ha estado sujeta a las contradicciones e intereses económicos y políticos que configuran las formas de organización de las sociedades”.
(Dirección Nacional de Articulación y Manejo del Sistema Nacional de Salud y la Red pública., 2012). En el Ecuador se impulsa el Modelo de Atención Integral en Salud (MAIS) con enfoque familiar, intercultural y comunitario que rige para el Sistema Nacional de Salud, cuyo reto es profundizar la Revolución en Salud mediante cambios estructurales que permitan el cumplimiento de los mandatos constitucionales, entre ellos: El fortalecimiento de la Autoridad Sanitaria Nacional, el reposicionamiento de la estrategia de Atención Primaria de Salud como eje articulador del Sistema Nacional de Salud, la reingeniería institucional pública y privada, la articulación y fortalecimiento de Red Pública y Complementaria cuya organización sea de base territorial, de acuerdo a la nueva estructura de gestión del Estado, y la reorientación del Modelo de Atención y Gestión del Sistema de Salud, en función de alcanzar la integralidad, calidad, equidad, todo tendiente a obtener resultados de impacto social.
Estos cambios tienen como principio fundamental el “derecho a la salud de la población a
través de la generación de condiciones para la construcción y cuidado de la misma” (Dirección
Nacional de Articulación y Manejo del Sistema Nacional de Salud y la Red pública., 2012).
El ente rector de la Salud Pública en el Ecuador es el Ministerio de Salud Pública, mismo que es encargado de aplicar la Ley Orgánica del Sistema Nacional de Salud, que se desarrolla en base al modelo de atención integral en salud (MAIS), teniendo como integrantes del Sistema (capítulo III art 7 Régimen de Salud): a todas las entidades públicas dedicadas a salud. Por tanto las Unidades de Salud de Santa Bárbara y Tárqui forman parte del modelo de atención integral de salud.
9
Dado que los recursos son finitos, resulta necesario aplicar métodos de evaluación económica que permitan asignar los recursos sanitarios de forma eficiente y eficaz.
El presente trabajo se enfoca en la evaluación de los sistemas financieros, analizando datos cuantitativos mensualmente a través del sistema WINSIG que es un programa informático desarrollado por la OPS (Organización Panamericana de la Salud), que permite producir información gerencial para la toma de decisiones estratégicas en las Unidades Médicas, siendo una de sus aplicaciones el módulo de costos de los servicios médicos, mismos que son extraídos del tarifario nacional del Ministerio de Salud Pública, para poder calcular el costo final de los servicios, con el objetivo de justificar las decisiones tomadas y planificar estrategias que permitan reducir los gastos, optimizar procesos y contribuir con la sostenibilidad de la organización.(Eliseo, 2011)
Resultando fundamental conocer como funcionan los sistemas de la economía de la salud, en donde se toman en cuenta todos los procesos y transformaciones que sufre la materia antes de convertirse en producto o servicio final.(Eliseo, 2011)
La Organización Mundial de la Salud centra sus objetivos en la Universalidad de la cobertura de los servicios, la eficiencia y la incondicionalidad para los usuarios (asociadas al pago).(Organización Mundial de la Salud, 2010)
En el Ecuador el Sistema de Salud se encuentra segmentado y cada parte cuenta con una población que tiene acceso a sus beneficios y servicios.(Organización Panamericana de la Salud, 2008)
“Cada institución del sector salud mantiene un esquema de organización, gestión y financiamiento propio“. (Organización Panamericana de la Salud, 2008)
“El subsector público está conformado por los servicios del MSP, el IESS-SSC, ISSFA e ISSPOL y los servicios de salud de algunos municipios“. (Organización Panamericana de la Salud, 2008)
“Estas entidades reconocen formalmente la rectoría del MSP en los aspectos referentes al acceso universal a los servicios integrales, y forman parte del CONASA.”.(Organización Panamericana de la Salud, 2008)
10
entes privados que actúan dentro del sector público”.(Organización Panamericana de la Salud, 2008)
“A nivel institucional, el MSP analiza la producción de sus servicios y el cumplimiento de sus
metas anuales para el seguimiento de sus planes operativos y la preparación del presupuesto
anual.”.(Organización Panamericana de la Salud, 2008)
En la actualidad a pesar de existir leyes, el consenso es parcial en cuanto a la estandarización de costos de servicios de salud (tarifario) no se cumple de tal manera que debe crearse herramientas que permitan realizar dicha acción.
El desarrollo del proyecto de Evaluación Financiera determinará el costeo y facturación de los servicios de salud dependientes del MSP. La realización del proyecto fue hecho sobre la revisión de datos proporcionados por las unidades de salud, para conocer costos cancelados en cuanto a servicios básicos como agua, luz, teléfono, insumos, bodega, farmacia, etc.
11
El Sistema Nacional de Salud del (MSP), se encuentra a cargo de la financiación de los servicios sanitarios, obteniendo sus fondos de los impuestos ciudadanos y considerando que la provisión de los servicios sanitarios recaen directamente sobre el Estado, mismo que no ha previsto las estrategias gerenciales necesarias para su respectivo control y evaluación, es evidente la preocupación acerca de su sostenibilidad y sustentabilidad en el transcurso del tiempo, haciéndose fundamental la exigencia de un control gubernamental detallado de todo el proceso financiero, para garantizar la universalidad y la equidad de sus servicios, lo que conlleva además a problemas frecuentes como lo son la burocracia administrativa, sobreutilización de los servicios y listas de espera en atención médica especializada.
Los sistemas de salud deben contar con una administración eficiente, con el objeto de poder cumplir las metas que contemplen sus diferentes programas de salud, y con ello dar respuesta a las necesidades que la sociedad les demande.
La Constitución del Estado Ecuatoriano en su capítulo II, sección 7, Art. 32, determina: “La
salud es un derecho que garantiza el Estado” (ASAMBLEA CONSTITUYENTE, 2008), el MSP, ha incrementado cambios estructurales a partir del 2007, tales como el fortalecimiento del Modelo de Atención Integral de Salud con enfoque Familiar, Comunitario e Intercultural, gratuidad e inversión en establecimientos de salud, lo que ha determinado un incremento de la cobertura poblacional.
El tarifario es adoptado por el MSP mediante el acuerdo ministerial No 458 en mayo del 2001 como instrumento técnico para el reconocimiento económico de los servicios de salud de la red pública y complementaria, por la recaudación para la facturación, sin embargo es necesario indicar que el cobro del servicio de salud a personas que pertenecen a otros sistemas de salud, ya sea pre pagada, aseguramiento social particular o militar no siempre son registrados para los fines de facturación pertinentes.
En nuestro país, existe una percepción vaga del funcionamiento de las instituciones prestadoras de servicios de salud, que no reconoce los costos que representan sus servicios, ni tampoco los ingresos que pueden generar, lo que ocasiona una mala utilización de los recursos por parte de los usuarios tanto externos como internos, situación que repercute directamente en la calidad de las prestaciones otorgadas.
12
El Área La Magdalena 17D06 es el encargado y responsable de la administración de las Unidades de Santa Bárbara 17 A20 y de Tárqui 17 A05 y son los encargados del control institucional, adquisición de materiales, insumos, medicación, equipamiento en los consultorios médicos y su productividad, la Unidad de Santa Bárbara hasta mediados del 2014 perteneció al Área de Chillogallo.
Junto con los Administradores técnicos de las unidades se mantuvo una reunión en donde se identificó y corroboró algunos problemas relacionados con los aspectos financieros de la unidad de Santa Bárbara y Tárqui:
Las unidades de Salud de Santa Bárbara y Tarqui pertenecen al (MSP), la unidad de Santa Bárbara durante el año 2014 ha tenido muchos cambios en cuanto al recurso humano y la información que no ha sido documentada de manera adecuada, los problemas más relevantes se encuentran en el servicio de farmacia y la producción de consulta externa, que ha sido itinerante, con personal que permanecía muy poco tiempo ( uno a tres meses) como para poder conocer la realidad de la unidad y aportar con su mejora, la unidad de Tarqui a pesar de tener mayor estabilidad se ha podido observar que la información se ha documentado parcialmente en el Registro Diario Automatizado de Consultas y Atenciones Ambulatorias (RDACAA), el servicio de farmacia que a pesar de documentar la información esta no muestra ser consistente y real, en ambas unidades durante el 2014 pasaron por varios administradores técnicos o cabezas de la unidad, contribuyendo con esta inestabilidad en la documentación y control de datos, la infraestructura en el caso de la unidad de Tarqui es regular y los espacios en donde se realiza la atención son pequeños mientras que el área de estadística es demasiado amplia, en el caso de la unidad de Santa Bárbara, la infraestructura es buena, los espacios están bien distribuidos, en ambas unidades no se ha realizado nunca un análisis de la información de costos y facturación.
Considerando todo lo anterior, es pertinente realizar la siguiente pregunta:
13
En el Ecuador la política de la salud pública, de gratuidad de sus servicios ha encaminado a que estos sean mal utilizados, además la falta de evaluación financiera en el sistema público ha permitido que las decisiones y administración del presupuesto no se ajuste a la realidad local, dificultando la sostenibilidad de las organizaciones.(Organización Panamericana de la Salud, 2008)
Las unidades de salud de Santa Bárbara y Tárqui no garantizan su existencia en el transcurso del tiempo, ni tampoco la práctica de principios de equidad y justicia en la administración de sus recursos, ya que su sistema informativo no ha sido diseñado para registrar los datos necesarios para estos fines, por este motivo se hace imprescindible la construcción de herramientas estratégicas de evaluación financiera que permitan medir, analizar y mejorar el flujo de sus procesos.
El presente trabajo aspira entrar en un ciclo de mejora continua: identificando, evaluando y mejorando aquellos procesos que agregan valor a sus servicios generando un formato estandarizado de registro de datos cuantitativos, que permitan a la gerencia tomar decisiones estratégicas eliminando aquellos que son defectuosos, no agregan valor y optimizando la calidad de estos en base a las especificaciones preestablecidas u obligatorias que deben estar regidas por normas estatales o internacionales como ya es el caso de la aplicación de Normas ISO 9001 que tienen este enfoque.
Las unidades de salud ya mencionadas necesitan establecer el punto de equilibrio financiero como línea de base de aseguramiento de la sostenibilidad con eficiencia y eficacia.
14
Objetivo General
Evaluar el componente financiero de las Unidades Santa Bárbara y Tárqui del distrito 17D06 Chilibulo a Lloa Salud, Zona Urbana, mediante el análisis de costos, valoración económica de las prestaciones y formulación de estrategias de mejoramiento, para fortalecer la formación de Gerencia en Salud
Objetivos Específicos.
1.-Realizar costeo de los servicios de salud.
2. Valorar económicamente las prestaciones de salud en base al tarifario del sistema nacional de salud
3.- Formular estrategias de mejoramiento de la gestión financiera
.
15
CAPITULO I
16
1.1
Marco institucional
1.1.1 Aspecto geográfico del lugar: 2 unidades ( Santa Bárbara y Tarqui)
Están ubicadas en el Sur del Distrito Metropolitano de Quito, en el barrio La Mena que se ubica cerca de Chillogallo, según el Municipio Metropolitano de Quito pertenece a la administración zonal Eloy Alfaro y corresponde a un área urbana. (Anexo 1 y 2)
El Centro de Salud de Santa Bárbara se ubica entre las calles Betty Paredes S264 y Santa Elena.
El Centro de Salud de Tarqui se ubica entre las calles Juan Vizcaíno y Río Conuris S17-204
1.1.2 Población
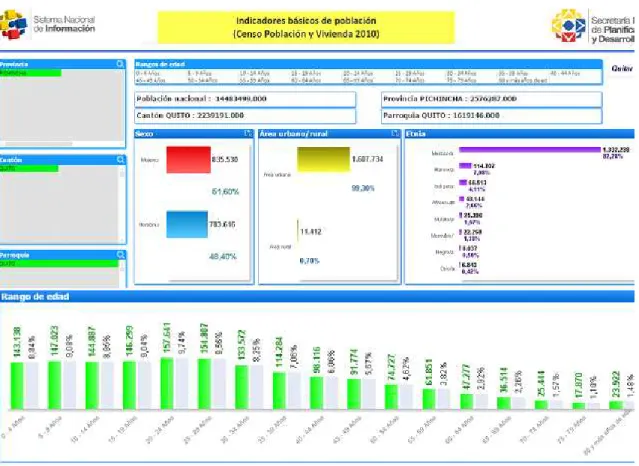
Tabla 1. Distribución de la población por provincia, cantón, parroquia, clasificadas por sexo, edad, etnia, urbana, rural según el censo del 2010
17
Tabla 1.1Población de las Unidades en el 2014
Fuente: RDAACAA (MSP, 2013a)
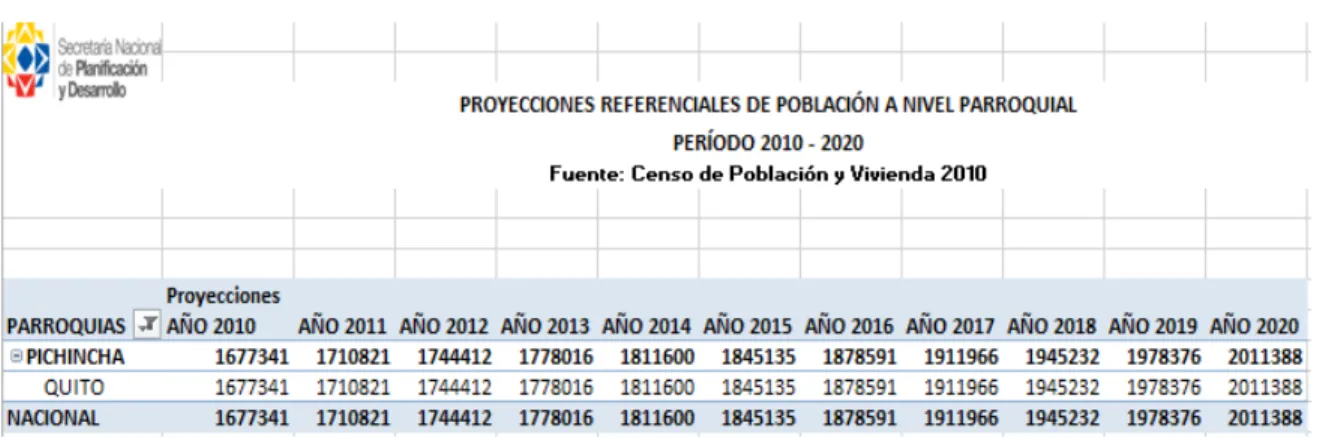
Tabla 2.Proyección de la población de Quito a nivel parroquial periodo 2010-2020
18
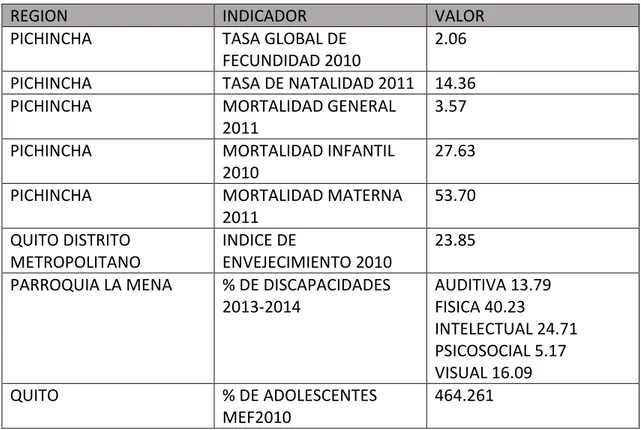
Tabla 3.Indicadores demográficos/salud
REGION
INDICADOR
VALOR
PICHINCHA
TASA GLOBAL DE
FECUNDIDAD 2010
2.06
PICHINCHA
TASA DE NATALIDAD 2011 14.36
PICHINCHA
MORTALIDAD GENERAL
2011
3.57
PICHINCHA
MORTALIDAD INFANTIL
2010
27.63
PICHINCHA
MORTALIDAD MATERNA
2011
53.70
QUITO DISTRITO
METROPOLITANO
INDICE DE
ENVEJECIMIENTO 2010
23.85
PARROQUIA LA MENA
% DE DISCAPACIDADES
2013-2014
AUDITIVA 13.79
FISICA 40.23
INTELECTUAL 24.71
PSICOSOCIAL 5.17
VISUAL 16.09
QUITO
% DE ADOLESCENTES
MEF2010
464.261
Fuente: (CONADIS, 2013; INEC, 2011; SENPLADES, 2010) Elaborado por: Gabriela Zambonino
Tabla 4.Indicadores determinantes sociales
REGION
INDICADOR
VALOR
QUITO DISTRITO
METROPOLITANO
INDICE DE POBREZA
POR HOGARES 22.50
POR PERSONAS 25.65
QUITO DISTRITO
METROPOLITANO
% DE ANALFABETISMO
4.35
QUITO DISTRITO
METROPOLITANO
% ACCESO A AGUA
POTABLE, LUZ
ALCANTARILLADO,
COMUNICACIONES,
INTERNET
86
99.73
96.21
64.20
52.60
QUITO DISTRITO
METROPOLITANO
% ANALFABETISMO
INFORMATICO
47.40
QUITO DISTRITO
METROPOLITANO
% ELIMINACION DE
DESECHOS
98.07
19
1.1.3 La Misión (Se toma del MSP como entidad rectora de origen)
Ejercer la rectoría, regulación, planificación, coordinación, control y gestión de la Salud Pública ecuatoriana a través de la gobernanza y vigilancia y control sanitario y garantizar el derecho a la Salud a través de la provisión de servicios de atención individual, prevención de enfermedades, promoción de la salud e igualdad, la gobernanza de salud, investigación y desarrollo de la ciencia y tecnología; articulación de los actores del sistema, con el fin de garantizar el derecho a la Salud. (MSP, 2013b)
1.1.4 La Visión (Se toma del MSP como entidad rectora de origen)
El Ministerio de Salud Pública, ejercerá plenamente la gobernanza del Sistema Nacional de Salud, con un modelo referencial en Latinoamérica que priorice la promoción de la salud y la prevención de enfermedades, con altos niveles de atención de calidad, con calidez, garantizando la salud integral de la población y el acceso universal a una red de servicios, con la participación coordinada de organizaciones públicas, privadas y de la comunidad. (MSP, 2013b)
Valores:
Respeto.- Entendemos que todas las personas son iguales y merecen el mejor servicio, por lo que nos comprometemos a respetar su dignidad y a atender sus necesidades teniendo en cuenta, en todo momento, sus derechos.
Inclusión.- Reconocemos que los grupos sociales son distintos y valoramos sus diferencias.
Vocación de servicio.- Nuestra labor diaria lo hacemos con pasión.
Compromiso.- Nos comprometemos a que nuestras capacidades cumplan con todo aquello que se nos ha confiado.
Integridad.- Tenemos la capacidad para decidir responsablemente sobre nuestro
comportamiento”.
Justicia.- Creemos que todas las personas tienen las mismas oportunidades y trabajamos para ello.
Lealtad.- Confianza y defensa de los valores, principios y objetivos de la entidad, garantizando los derechos individuales y colectivos.
20
Objetivos Estratégicos:
Objetivo 1: Incrementar la eficiencia y efectividad del Sistema Nacional de Salud.
Objetivo 2: Incrementar el acceso de la población a servicios de salud.
Objetivo 3: Incrementar la vigilancia, la regulación, la promoción y prevención de la salud.
Objetivo 4: Incrementar la satisfacción de los ciudadanos con respecto a los servicios de salud.
Objetivo 5: Incrementar las capacidades y competencias del talento humano.
Objetivo 6: Incrementar el uso eficiente del presupuesto.
Objetivo 7: Incrementar la eficiencia y efectividad de las actividades operacionales del Ministerio de Salud Pública y entidades adscritas.
Objetivo 8: Incrementar el desarrollo de la ciencia y la tecnología en base a las prioridades sanitarias de la salud.
21
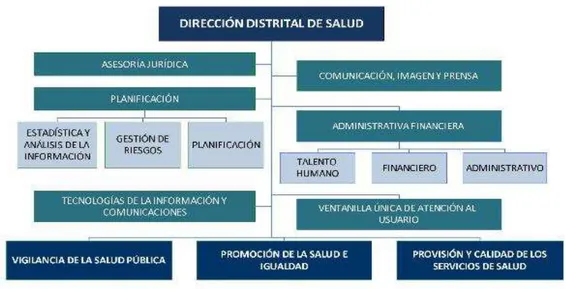
1.1.5 Organización administrativa
Figura 1. Dirección Distrital de Salud Fuente: (MSP, 2014)
Figura 2. Estructura Orgánica Fuente: (Vance, 2013)
Análisis:
22
1.1.6 Tabla 5. Servicios que presta la institución (Anexo 4)
UNIDADES TIPO A
Fuente: (MSP, 2015a) Elaborado por: Gabriela Zambonino
23
Servicios que presta análisis de Norma y realidad
La norma consta de tres actividades principales que son:
Promoción de la Salud: Prácticas de vida saludable, prevención colectiva (difusión y simulacro 1 vez al año).
Atención Familiar: Visita domiciliaria (1 al año: Al menos 7 familias (1 hora) al día en zona urbana y 4 familias (2 horas) al día en zonas rurales), Visitas de Salud a familias en riesgo (Al menos 1 x mes según norma).
Atención a las personas por ciclo de vida: Prestaciones preventivas, prestaciones de recuperación, prestaciones de rehabilitación, prestaciones de cuidados paliativos.
(MSP, 2014)
Los servicios que prestan las unidades de la presente tesis cumplen parcialmente la norma.
1.1.7 Datos estadísticos de cobertura
Santa Bárbara
Tabla 6.PRIMERAS CAUSAS DE MORBILIDAD REDAACA 2013 Y 2014
2013
2014
O R D EN CIE 10 3C DESCRIPCION C O N SULT A
S % CIE 10 3C DESCRIPCION
C O N SULT A S %
1 J03 AMIGDALITIS AGUDA 656
9.98 J02 FARINGITIS
AGUDA 811 2 J02 FARINGITIS AGUDA
608
9.25 J03 AMIGDALITIS
AGUDA 448 3 J00 RINOFARINGITIS
AGUDA 573
8.72 J00 RINOFARINGITIS
AGUDA 389 4 N30 CISTITIS
365
5.56 A63 OTRAS ENFERMEDADES DE TRANSMISION PREDOMINANTE MENTE SEXUAL, NO CLASIFICADAS EN OTRASA PARTE 370 5 I10 HIPERTENSION
ESENCIAL (PRIMARIA) 350
5.33 B82 PARASITOSIS INTESTINAL, SIN OTRA
ESPECIFICACION 297 6 A09 DIARREA Y
GASTROENTERITIS DE PRESUNTO ORIGEN
INFECCIOSO 305
4.64 N30
24
7 B82 PARASITOSIS INTESTINAL, SIN OTRA ESPECIFICACION 274
4.17 I10 HIPERTENSION ESENCIAL
(PRIMARIA) 243 8 K29 GASTRITIS Y
DUODENITIS 178
2.71 K29 GASTRITIS Y
DUODENITIS 209 9 N72 ENFERMEDADES
INFLAMATORIAS DEL CUELLO UTERINO
170
2.59 A09 DIARREA Y GASTROENTERITIS DE PRESUNTO ORIGEN
INFECCIOSO 196 10 E66 OBESIDAD 155 2.36 E66 OBESIDAD 138 11 N76 OTRAS ENFERMEDADES
INFLAMATORIAS DE LA VAGINA Y DE LA VULVA 152
2.31 M54 DORSALGIA
128 12 A63 OTRAS ENFERMEDADES
DE TRASMISION PREDOMINANTEMENTE SEXUAL, NO
CLASIFICADAS EN OTRA PARTE 140
2.13 L20 DERMATITIS ATOPICA
117 13 R51
CEFALEA 88
1.34 D50 ANEMIAS POR DEFICIENCIA DE
HIERRO 112 14 E11
DIABETES MELLITUS NO INSULINODEPENDIENTE 72
1.10 E44 DESNUTRICION PROTCALORICA DE GRADO MODERADO Y
LEVE 109 15 L20
DERMATITIS ATOPICA 69
1.05 N91 MENSTRUACION AUSENTE, ESCASA O RARA 108 16 G44
OTROS SINDROMES DE CEFALEA 56
0.85 N92 MENSTRUACION EXCESIVA, FRECUENTE E
IRREGULAR 103 17 M54
DORSALGIA 56
0.85 E11 DIABETES MELLITUS NO INSULINODEPEND IENTE 92 18 E44 DESNUTRICION
PROTCALORICA DE GRADO MODERADO Y LEVE 55
0.84 N72 ENFERMEDADES INFLAMATORIAS DEL CUELLO
UTERINO 87 19 J06 INFECCIONES AGUDAS
DE LAS VIAS RESPIRATORIAS SUPERIORES, DE SITIOS MULTIPLES O NO
ESPECIFICADOS 43
0.65 J20 BRONQUITIS AGUDA
67 20 D50
ANEMIAS POR
DEFICIENCIA DE HIERRO 39
0.59 G44 OTROS SINDROMES DE
CEFALEA 59
25
Tabla 7. PRIMERAS CAUSAS DE MORBILIDAD CONSULTA EXTERNA 2013
26
27
Tárqui
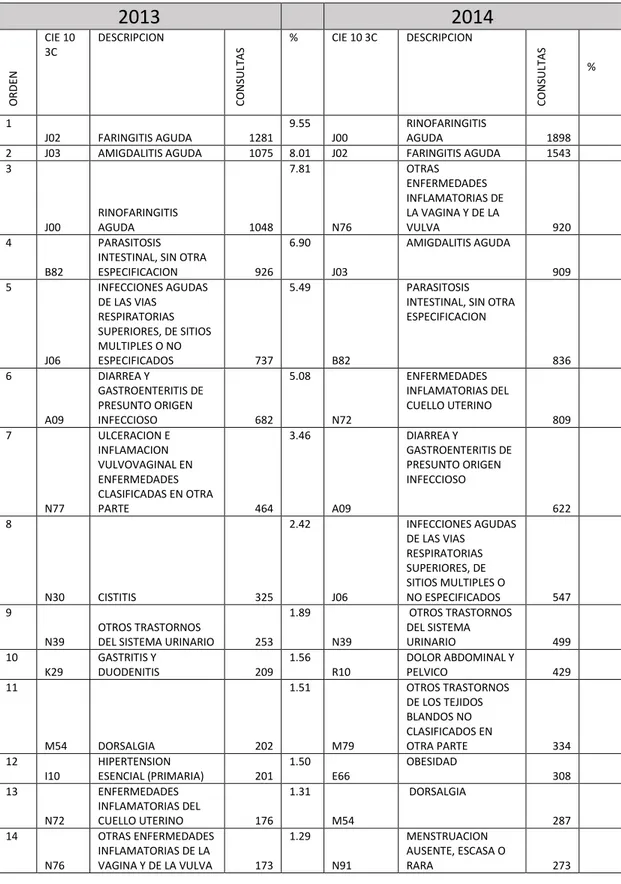
Tabla 8.PRIMERAS CAUSAS DE MORBILIDAD REDAACA 2013 Y 2014
2013
2014
O R D EN CIE 10 3C DESCRIPCION C O N SULT A
S % CIE 10 3C DESCRIPCION
C O N SULT A S % 1
J02 FARINGITIS AGUDA 1281 9.55
J00
RINOFARINGITIS
AGUDA 1898 2 J03 AMIGDALITIS AGUDA 1075 8.01 J02 FARINGITIS AGUDA 1543 3
J00
RINOFARINGITIS
AGUDA 1048 7.81
N76
OTRAS ENFERMEDADES INFLAMATORIAS DE LA VAGINA Y DE LA
VULVA 920 4
B82
PARASITOSIS INTESTINAL, SIN OTRA
ESPECIFICACION 926 6.90 J03 AMIGDALITIS AGUDA 909 5 J06 INFECCIONES AGUDAS DE LAS VIAS
RESPIRATORIAS SUPERIORES, DE SITIOS MULTIPLES O NO
ESPECIFICADOS 737 5.49
B82
PARASITOSIS INTESTINAL, SIN OTRA ESPECIFICACION 836 6 A09 DIARREA Y GASTROENTERITIS DE PRESUNTO ORIGEN
INFECCIOSO 682 5.08 N72 ENFERMEDADES INFLAMATORIAS DEL CUELLO UTERINO 809 7 N77 ULCERACION E INFLAMACION VULVOVAGINAL EN ENFERMEDADES CLASIFICADAS EN OTRA
PARTE 464 3.46 A09 DIARREA Y GASTROENTERITIS DE PRESUNTO ORIGEN INFECCIOSO 622 8
N30 CISTITIS 325 2.42
J06
INFECCIONES AGUDAS DE LAS VIAS
RESPIRATORIAS SUPERIORES, DE SITIOS MULTIPLES O
NO ESPECIFICADOS 547 9
N39
OTROS TRASTORNOS
DEL SISTEMA URINARIO 253 1.89
N39
OTROS TRASTORNOS DEL SISTEMA
URINARIO 499 10
K29
GASTRITIS Y
DUODENITIS 209 1.56
R10
DOLOR ABDOMINAL Y
PELVICO 429 11
M54 DORSALGIA 202 1.51
M79
OTROS TRASTORNOS DE LOS TEJIDOS BLANDOS NO CLASIFICADOS EN
OTRA PARTE 334 12
I10
HIPERTENSION
ESENCIAL (PRIMARIA) 201 1.50 E66 OBESIDAD 308 13 N72 ENFERMEDADES INFLAMATORIAS DEL
CUELLO UTERINO 176 1.31 M54 DORSALGIA 287 14 N76 OTRAS ENFERMEDADES INFLAMATORIAS DE LA
VAGINA Y DE LA VULVA 173 1.29
N91
MENSTRUACION AUSENTE, ESCASA O
28
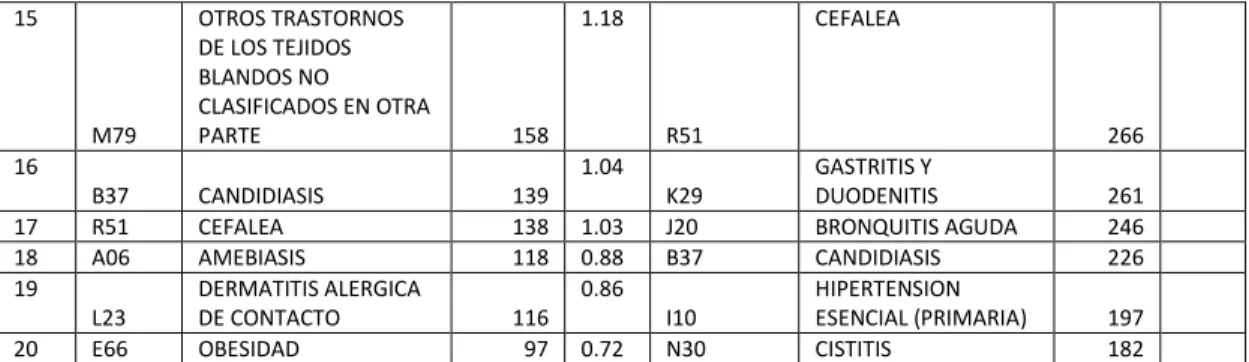
15
M79
OTROS TRASTORNOS DE LOS TEJIDOS BLANDOS NO
CLASIFICADOS EN OTRA
PARTE 158 1.18
R51
CEFALEA
266 16
B37 CANDIDIASIS 139 1.04
K29
GASTRITIS Y
DUODENITIS 261 17 R51 CEFALEA 138 1.03 J20 BRONQUITIS AGUDA 246 18 A06 AMEBIASIS 118 0.88 B37 CANDIDIASIS 226 19
L23
DERMATITIS ALERGICA
DE CONTACTO 116 0.86
I10
HIPERTENSION
ESENCIAL (PRIMARIA) 197 20 E66 OBESIDAD 97 0.72 N30 CISTITIS 182
Fuente: (MSP, 2013a)
Elaborado por: Gabriela Zambonino
Tabla 9. PRIMERAS CAUSAS DE MORBILIDAD CONSULTA EXTERNA 2013
29
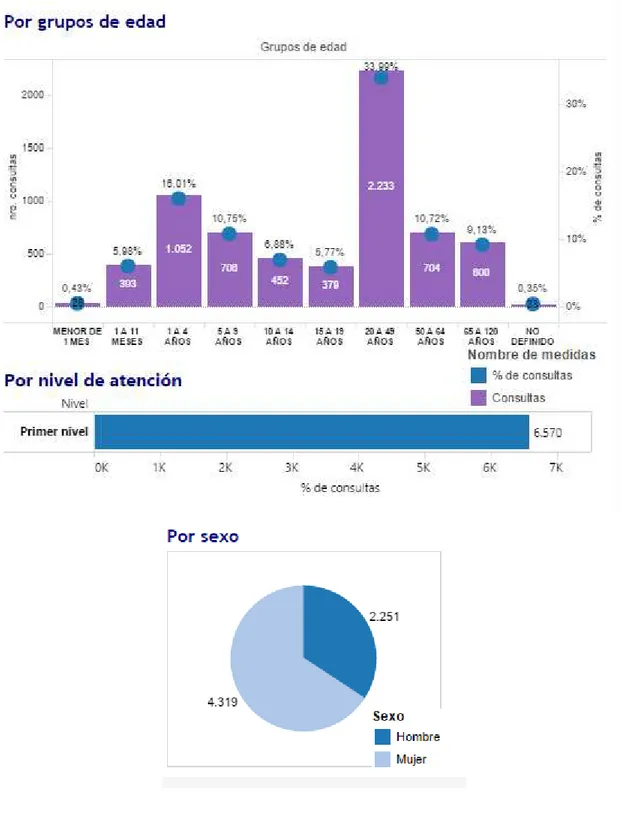
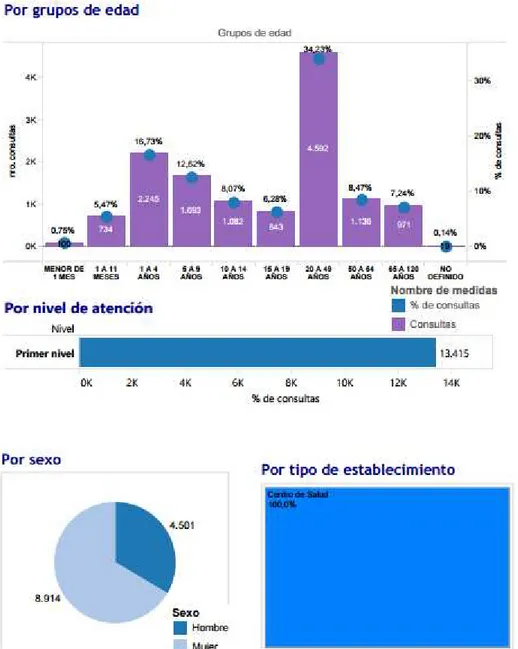
Figura 4. Morbilidad Tárqui por grupos etarios Fuente: (MSP, 2013a)
30
1.1.8 Tabla 10. Características geo-físicas de la institución (ANEXO 1, 2, 16 y 17)
SANTA BARBARA TARQUI
CARACTERISTICA SANTA BARBARA TARQUI
UNIDAD PROPIA Donado al MSP
No hay documentación de respaldo Propiedad del MSP No hay documentación de respaldo
METROS DE CONSTRUCCION
400 m2 distribuido en 2 plantas
En los registros de bienes inmuebles del distrito consta 352 m2 de
superficie de terreno y 264 m2 de construcción
460 m2 distribuido en dos áreas una de 160 m2 que corresponde al área de atención y otro de 300 m2 al área de estadística
En registros de bienes inmuebles consta solamente 46m2 de construcción
INFRAESTRUCTURA
Cemento armado, en buen estado general, nueva, de dos plantas
Cemento armado y eternit el área de consulta, el área de estadística es una media-agua con techo de eternit
TIPO DE
CONSTRUCCION CEMENTO ARMADO CEMENTO ARMADO Y ETERNIT
SERVICIOS BASICOS
Luz, agua potable, teléfono, alcantarillado, internet a partir del 2015
Luz, agua potable, teléfono, alcantarillado, internet a partir del 2015
DISTRIBUCION DE AREAS
7 consultorios 4 en la primera planta y 3 en la segunda, sala de espera 6m2, 2 baños uno en cada planta, un área de preparación del paciente
distribuida en 2 cuartos de 6 m2 cada uno
Parqueadero 50m2, sala de espera, 6m2, 10 consultorios de aproximadamente 8 m2, farmacia, 2 baños, el área de estadística de 300m2.
Consulta
31
1.1.9 Políticas de la institución.
3.1 Promover el mejoramiento de la calidad en la prestación de servicios de atención que componen el Sistema Nacional de Inclusión y Equidad Social
3.2 Ampliar los servicios de prevención y promoción de la salud para mejorar las condiciones y los hábitos de vida de las personas
3.3 Garantizar la prestación universal y gratuita de los servicios de atención integral de salud
3.4 Fortalecer y consolidar la salud intercultural, incorporando la medicina ancestral y alternativa al Sistema Nacional de Salud
3.5 Garantizar el acceso efectivo a servicios integrales de salud sexual y reproductiva, como un componente del derecho a la libertad sexual de las personas
3.6 Promover entre la población y en la sociedad hábitos de alimentación nutritiva y saludable que permitan gozar de un nivel de desarrollo físico, emocional e intelectual acorde con su edad y condiciones físicas.
3.7 Fomentar el tiempo dedicado al ocio activo y el uso del tiempo libre en actividades físicas, deportivas y otras que contribuyan a mejorar las condiciones físicas, intelectuales y sociales de la población
Además de las políticas se debe tener en cuenta las metas que están al momento en la mirada del sector salud para alcanzarlas en el mayor porcentaje posible.
Metas:
3.1. Reducir la razón de mortalidad materna en 29,0%. 3.2. Reducir la tasa de mortalidad infantil en 41,0%.
3.3. Erradicar la desnutrición crónica en niños/as menores de 2 años.
3.4. Revertir la tendencia de la incidencia de obesidad y sobrepeso en niños/as de 5 a 11 años y alcanzar el 26,0%.
3.5. Reducir y mantener la letalidad por dengue al 0,08%.
3.6. Aumentar al 64,0% la prevalencia de lactancia materna exclusiva en los primeros 6 meses de vida.
3.7. Eliminar las infecciones por VIH en recién nacidos. Plan Nacional del Buen Vivir.
32
1.2 Marco Conceptual:
Toda organización nace en base a satisfacer alguna necesidad misma que involucra un costo, por lo cual sus procesos de producción deben estar sujetos a la optimización de sus recursos ya que estos son finitos y necesitan de estrategias previamente planificadas para alcanzar sus metas en un escenario altamente competitivo y cambiante.(Cardona, 2013)
El estado de “saludable” fue conceptualizado por la OMS en 1946 como “un completo estado de bienestar físico, mental y social y no solamente la ausencia de enfermedad o incapacidad”
(OMS, 2007). En la declaración de Alma-Ata, Kazajstán se plantea a “la salud como el pilar fundamental para el desarrollo económico y sostenible”(OMS, 1978)
La salud se constituye como el factor que promueve el desarrollo económico de un país, reduce la pobreza y aumenta la productividad de todas las sociedades y es considerada como un fin y no como un medio, por lo cual en este campo aún resulta polémico discutir sobre el valor que tiene la salud, ya que esta es invaluable.(Pesantez, 2011)
1.2.1 Economía de la Salud
En el campo económico se lo analiza en base a sus variables de: consumo, inversión y capital
“Consumo es el uso del servicio para satisfacer una necesidad inmediata, resultados medidos
en el corto plazo”. “Inversión es el conjunto de acciones de impacto, para preservar la salud individual y colectiva, medibles en mediano y largo plazo”. “Capital es el conjunto de
capacidades que permiten la producción de bienes y servicios”.(Pesantez, 2011)
Su aplicación permite: obtener el mayor estado de salud posible con el uso de los recursos disponibles, mejoramiento de la salud con los menores costos, asignar correctamente los recursos escasos, optimizar su uso y garantizar una inversión que produzca el mayor beneficio social.
33
1.2.2 Principios de la calidad:
- Equidad: Abarca la igualdad de oportunidades y de acceso de las personas a quienes se atiende, así como en la distribución de los recursos.(Mérida de la Torre & Moreno Campoy, 2015)
- Universalidad: Asegurar que todas las personas reciban los servicios sanitarios que necesitan, por sobre cualquier otro requerimiento.
- Solidaridad: Apoyo internacional a países de bajos ingresos
- Interculturalidad: Entendida como el desarrollo de procesos de articulación y complementariedad entre diferentes medicinas (académica, indígena, originaria, campesina y otras), a partir del dialogo, aceptación, reconocimiento y valoración muta de sentires, conocimientos y prácticas, con el fin de actuar de manera equilibrada en la solución de los problemas de salud de la población. (Ministerio de Salud de Bolivia, 2008)
- Calidad: Aplicación de ciencia y tecnología en el campo de la salud bajo la equidad, la eficacia y la eficiencia en función de la satisfacción de las necesidades de los usuarios. - Eficiencia: Es la capacidad de conseguir los resultados deseados con la menor cantidad
de recursos posibles, tiene en cuenta los costes o las inversiones.(Mérida de la Torre & Moreno Campoy, 2015)
- Eficacia: Es la capacidad de alcanzar el efecto o los resultados que se esperan en condiciones óptimas, hace referencia a los resultados o efectos de una acción llevda a cabo en las mejores condiciones posibles o experimentales.(Mérida de la Torre & Moreno Campoy, 2015)
- Precaución: Actividad preventiva.
- Bioética con enfoque generacional: “La Constitución de la República de Ecuador del año
2008, se enmarca en la defensa de la vida y los derechos humanos, y señala que el Estado generará las condiciones para la protección integral de sus habitantes a lo largo de sus vidas, (Art. 341), y (Art. 358) dispone que el Sistema Nacional de Salud se guiará por los principios generales de bioética, interculturalidad, entre otros con enfoque de
género y generacional” (ASAMBLEA ECUATORIANA, 2008)
34
progresos no solo en el conjunto de la población nacional, sino en los diferentes grupos (por ejemplo, los grupos determinados por niveles de ingresos, sexo, edad, lugar de
residencia, condición de migrante u origen étnico)”. (OMS, 1978)
1.2.3 Desarrollo Económico y la Salud en el Ecuador
El plan Nacional del Buen Vivir 2009-2013: define desarrollo como “consecución del buen vivir
de todos y todas, en paz y armonía con la naturaleza y la prolongación indefinida de las culturas humanas. El buen vivir presupone que las libertades, oportunidades, capacidades y potenciales de los individuos se amplíen de modo que permitan lograr simultáneamente aquello que la sociedad, los territorios, las diversas identidades colectivas y cada uno visto con un ser humano
universal y particular a la vez”(SENPLADES, 2013)
El plan propone estrategias y políticas económicas diferenciadas debido a la heterogeneidad y diversidad productiva, tecnológica, ecológica, social y cultural del país
En el sector salud tiene el objeto de “Mejorar la calidad de vida de la población”
En la Constitución del Estado Ecuatoriano en el capítulo II, sección 7, Art. 32 se considera a “la
salud como un derecho que garantiza el Estado, cuya realización se vincula al ejercicio de otros derechos, entre ellos el derecho al agua, la alimentación, la educación, la cultura física, el trabajo, la seguridad social, los ambientes sanos y otros que sustentan el buen vivir.
El Estado garantizará este derecho mediante políticas económicas, sociales, culturales, educativas y ambientales; y el acceso permanente, oportuno y sin exclusión a programas, acciones y servicios de promoción y atención integral de salud, salud sexual y salud reproductiva. La prestación de los servicios de salud se regirá por los principios de equidad, universalidad, solidaridad, interculturalidad, calidad, eficiencia, eficacia, precaución y bioética,
35
1.2.4 Financiamiento de la Salud
Comprende todas las actividades que garantizan la sostenibilidad financiera con acceso equitativo a servicios de salud de calidad.
La Organización Mundial de la Salud (OMS) en el 2010 planteó la “Financiación de los Sistemas
de la Salud como el camino hacia la cobertura universal” y ha planteado el apoyo internacional a países de bajos ingresos.
De esta manera el objetivo es conseguir desarrollar sistemas de financiación sanitaria que garanticen servicios universales (cobertura universal, equidad y eficiencia de servicios) e incondicionales (asociadas al pago) en las que propone estrategias de intervención internacional para el apoyo de países con bajos ingresos.(Organización Mundial de la Salud, 2010)
La Organización Panamericana de la Salud (OPS) “En la Región de las Américas, ha centrado
su objetivo en financiar los sistemas nacionales de atención de salud”.(CORTEZ, 2004)
“Un sistema de salud comprende todas las organizaciones, instituciones y recursos cuyo
objetivo fundamental es la salud del ser humano”.
“Estos sistemas de salud incluyen tanto el sector público, privado y el tradicional (informal).
Estos sistemas tienen cuatro funciones que son: el suministro de servicios, producción de recursos, la financiación y la gestión”. (Ministry of Public Health, 2012)
Fuentes de financiamiento (Pesantez, 2011)
- Publico: proviene de los impuestos recaudados, donaciones, créditos internacionales
- Privado: Aporte de personas, hogares, empresas privadas, ONG con o sin fines de lucro, los que financian directa o indirectamente a través del pago directo de medicamentos, aportaciones copago a servicios de salud, cuotas de seguros de salud, aportes comunitarios.
36
1.2.5 Costos de los Servicios de Salud (Pesantez, 2011)
Clasificación de los Costos: De acuerdo a la perspectiva
Por la relación con la Actividad.
- Directos: Interviene en el proceso de producción como: mano de obra del médico, enfermera, materiales e insumos consumidos, etc.
- Indirectos: Apoyan al producto final como: gastos administrativos, servicios generales, etc.
Por el volumen de Producción
- Fijos: El que se debe pagar independientemente del volumen de producción: sueldos, depreciación, servicios básicos.
- Variables: Su valor depende directamente del volumen de producción: medicamentos, insumos, materiales de aseo, oficina, etc.
Costos Totales: costos fijos más costos variables
Por la duración de los Recursos
- Costos de Capital: vida útil mayor a un año: edificios, bienes inmuebles.
- Costos de Operación: duración menor a un año: sueldos, insumos, servicios básicos, alimentos
Por la variación de recursos durante el proceso de producción
- Costo Promedio: costo medio de producir una unidad de producción, es igual al resultado de dividir el costo total para el número de actividades producidas.
- Costo Marginal: costo adicional para generar una unidad más de producción, costo de incrementar la producción en una unidad.
- Costo Oportunidad: decisión económica, es el valor de la mejor opción no realizada.
37
La metodología utilizada sigue este procedimiento: División de la unidad de salud, en centros de costos o mejor definidos como centros de gestión.
Determinación de:
- Unidades de producción para cada centro de gestión
- Costos directos de cada centro de gestión - Producción de cada centro de gestión
- Costos indirectos para cada centro de gestión
Cálculo de costos de recursos humanos
- Personal que labora en cada centro de costos
- Estimación del tiempo de labor en el centro de costo - La unidad de tiempo para este cálculo es el minuto
- Se calculó el costo hora hombre, se utiliza la remuneración unificada, se estima su monto mensual, incluyendo los beneficios de ley, aporte patronal, fondo de reserva. - A partir del costo mensual de cada recurso humano de salud se estima el costo hora
hombre
Costos de Materiales e Insumos
- Insumos y materiales consumidos mensualmente, al precio de compra institucional
- Registrar los materiales e insumos consumidos y no los adquiridos durante cada mes - Costo de depreciación de activos (mobiliario, equipos)
- Es el costo del desgaste de los activos utilizados en cada servicio, su cálculo está en función de la vida útil del bien.
Cálculo:
- Costos activos existentes - Tiempo de vida de cada activo
- Calculamos el valor residual
- La diferencia entre el valor de compra y el valor residual constituye el valor a depreciar - Valor a depreciar calculamos la depreciación anual, en función de la vida útil definida:
38
- Dividiendo para 12 se obtendrá la depreciación mensual.
Costos de la Infraestructura:
Se mide el área de cada espacio físico y se considera de 20 a 30 años de vida útil según el caso, su precio referencial estará indicado por el mercado, cámaras de la construcción y el cálculo para la depreciación se calcula de la misma forma que para los activos fijos.
Costos Indirectos:
Servicios básicos su valor es considerado en las facturas de pago, centro de gestión administración.
Se puede asignar el costo de acuerdo a:
- Dividir para el volumen mensual de producción real
- Dividir para el volumen mensual eficiente en base al tiempo necesario para que la prestación se produzca bajo estándares de calidad
- Se asigna los costos de acuerdo al número de las prestaciones que comparten dicha tecnología o servicio.
Luego se asignan los costos de acuerdo a cada centro de costo y número de prestaciones por cada centro y el espacio en m2 que comparten.
Es necesario considerar la producción de dos formas:
- Análisis de los volúmenes de atención mensual real por servicio
- Análisis de los volúmenes de atención mensual eficiente por servicio
Uso de software para establecer costos indirectos:
39
La gestión de costos propuesta en el Winsig se lo realiza utilizando lo siguiente:
- Planificación de actividades por centro de costo (Subdirección y Dirección)
- Recopilación de datos e información
- Análisis y comprobación de datos en el centro de costos y kárdex contables
- Ingreso, digitación, de datos elaborados
- Emisión de reportes, análisis de resultados e interpretación
Metodología del Costo Estándar
Indica lo que debe constar un artículo o servicio, con base en la eficiencia del trabajo normal de una unidad de salud, por lo que al comparar el costo histórico con el estándar, de donde resultan las desviaciones que indican las deficiencias o superaciones perfectamente definidas y analizadas (variación o desviación).
Cálculo:
- Identificar centros de gestión
- Determinar los costos totales de los centros de gestión
- Definición de la estructura de costo estándar - Identificación de estándares de producción
- Identificación de estándares de cantidad y precio
- Identificación de criterios de prorrateo
- Determinación de costo estándar por factores de producción
Estándares de Precios
Ingresos promedios de los recursos humanos, para cada uno de ellos según tipo y especialización se deberá asignar los niveles remunerativos promedio bruto mensual, de acuerdo a la normativa vigente y a lo abonado por establecimiento, incluye bonificaciones e incentivos, el mismo que servirá para establecer el costo prometido por minuto de recurso humano.
40
- Directos: Controlables (evaluación y prevención), Resultantes (errores internos y externos), Equipo
- Indirectos: Cliente, insatisfacción del cliente, pérdida de reputación
1.2.6 Costos y Tarifas (Pesantez, 2011)
Tarifario: Listado sistemático y detallado de los procedimientos que regula el reconocimiento económico de la prestación de servicios de salud, tanto profesionales como institucionales, proporcionados por proveedores públicos y privados.
Uso: Fijar el derecho de los asegurados, valorizar servicios, avaluar pagos compartidos, posibilitar estudios actuariales necesarios para la gestión del gasto, calcular la unidad de pago por capitación, establecer el equilibrio financiero, fijar especificaciones, características de calidad y nivel de complejidad de servicios, determinar la participación económica de profesionales y auxiliares en su cobro
Tipos de Tarifarios en Ecuador: La compra, venta de los servicios de salud en el Ecuador, se ha realizado utilizando los diferentes tarifarios, a través del tiempo.
Existen varios tarifarios de Servicios Profesionales que basados en la codificación del Manual de Terminología Actualizada de Procedimientos Médicos, de la Sociedad Americana de Médicos (CPT), difieren por el sistema de estructura de las unidades de valor relativo empleado
Cada país/institución únicamente establece los factores de conversión.
En el país el tarifario de mayor difusión es el Sistema de Valores Relativos para Médicos
CPT:
- HARVAD: privados 2003-5’
- Mc GRAW Hill: privados 2004-METRO
- RVBS: privados HVQ AUS – MSP - INGENIX: MSP-SOAT-IESS
41
directos, intermedios, indirectos involucrados en la producción de los servicios de salud, expresado en dólares.
Tarifa: Es la multiplicación de las unidades relativas de valor (UVR) por el factor de Conversión
Tipos de contratación más comunes en salud realizados con tarifarios
- Pago por capitación: Pago anticipado para acceder al derecho de ser atendido por un periodo de tiempo, con un grupo de servicios preestablecidos, recomendable para compra de servicios de promoción y prevención de salud
- Pago por evento: Pago por actividades, procedimientos, intervenciones, insumos y medicamentos prestados o suministrados a un paciente durante un periodo determinado y ligado a un evento de atención en salud.
- Pago por caso conjunto integral de atenciones, paquete o grupo relacionado por diagnóstico: Se pagan conjuntos de actividades, procedimientos, intervenciones, insumos y medicamentos, prestados o suministrados a un paciente. Las tarifas son pactadas previamente.
1.2.7 Tarifa – Punto de Equilibrio (Pesantez, 2011)
Conocidos los costos de producción y la tarifa o precio de venta de los servicios, el gerente de salud puede evaluar el punto de equilibrio, valor que indica que puede recuperar los costos fijos.
Es el punto en donde los ingresos totales recibidos se igualan a los costos asociados con la venta de un producto (IT=CT). Un punto de equilibrio es usado común mente en las empresas u organizaciones para determinar la posible rentabilidad de vender determinado producto.
Cálculo:
Identificar el comportamiento de los costos
Los costos fijos dividirlos para el precio menos costo variable
Los costos fijos dividirlos para uno menos la división del costo variable sobre el precio
Punto de equilibrio:
42
CAPITULO II
43
2.1 Matriz de InvolucradosAnálisis de involucrados
GRUPOS O INSTITUCIONES
INTERESES RECURSOS Y MANDATOS
PROBLEMAS PERCIBIDOS
Santa Bárbara: Dr. Henry Toaquiza
Tárqui:
Dra. Nancy Alvarado
Contar con información y respaldos para la Evaluación Financiera y toma de decisiones
Dirigir y controlar la gestión de recursos financieros con eficiencia y eficacia. Recursos humanos. Recursos materiales
Inexistencia de evaluación financiera. Inexistencia de capacitación financiera Desconocimiento de la realidad de las unidades
Unidad Financiera
Santa Bárbara
Tárqui
Trabajar como equipo para poder obtener información y resultados reales del estado financiero.
Certificar e implementar una estructura de gestión de costos Recursos humanos. Recursos materiales.
Falta de evaluación financiera en la unidad Médico del MSP
Inexistencia de documentación que respalde los datos
Personal de la Unidad Trabajan por la mejora de la calidad de salud de los funcionarios.
Servicios de salud con calidad, calidez y eficiencia
Recursos humanos. Recursos materiales.
Falta de análisis para conocer si sus prestaciones son de eficientes efectivas Inexistencia de datos
Egresado de la Maestría
Gabriela Zambonino
Proponer el plan para evaluación financiera del departamento médico del Ministerio de Finanzas
Contribuir a consolidar la estructura de análisis de gestión financiera en la unidad de salud. Recursos humanos. Recursos materiales.
Falta de coordinación interinstitucional y comunicación entre las áreas.
44
2.2 Árbol de Problemas
INEXISTENCIA DE EVALUACIÓN FINANCIERA EN LAS
UNIDADES DE SALUD DE SANTA BÁRBARA Y TARQUI
PERIODO ENERO A DICIEMBRE 2014
No se ha realizado el
costeo de los servicios
de salud
Limitada valoración
económica de las
prestaciones de salud.
Ausencia de estrategias de mejoramiento de la gestión
financiera
Ineficiencia en el manejo de
recursos
Débil capacidad de
autogestión de la
unidad operativa
Desorganización en
el acceso a los
servicios de salud
Uso inadecuado de recursos en las
unidades de salud de Santa Bárbara y
Tárqui provoca insatisfacción en el usuario
Desconocimiento del
manejo de tarifario
Débil liderazgo para
evaluación técnica
financiera en base a
costeo de servicios.
Aumento de costos
en los servicios de
salud
Gasto de bolsillo del
usuario
Mala percepción de
la calidad de
servicios de salud
45
2.3 Árbol de Objetivos
EXISTENCIA DE EVALUACIÓN FINANCIERA EN LAS
UNIDADES DE SALUD SANTA BÁRBARA Y TÁRQUI
PERIODO ENERO A DICIEMBRE 2014
Costeados los Servicios
de Salud
Valoradas
económicamente las
Prestaciones de salud
Estrategias de mejoramiento de la gestión
financiera formuladas