Intoxicaciones por anfetamina y metanfetamina atendidas en los servicios de urgencias: características clínicas y utilidad de la confirmación analítica
Texto completo
Figure
Documento similar
Dado que el régimen de los poderes de emergencia afecta a la democracia, a los derechos fundamentales y humanos, así como al Estado de derecho, el control de
Dentro de las intoxicaciones por paracetamol, así como en otras urgencias médicas siempre se debe considerar otros factores más allá de las dosis ingeridas, también se debe tomar
Es, por lo tanto, una oportunidad única de actualizar sus conocimientos a través de la participación activa en el día a día de un centro clínico, manejando las herramientas
Los prestadores y profesionales que están publicados han celebrado acuerdos previos para brindar determinados servicios y/o prestaciones a los beneficiarios de la cartilla en la
• Para ello, la actualización del estudio del aceite de oliva analiza las configuraciones principales de la cadena de valor identificadas en el estudio de la campaña 2007-2008
que hasta que llegue el tiempo en que su regia planta ; | pise el hispano suelo... que hasta que el
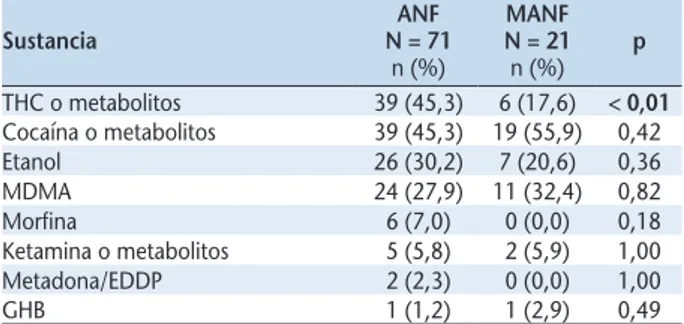
El objetivo de este estudio es conocer la frecuencia de las intoxicaciones agudas atendidas en el Servicio de Ur- gencias de un hospital de tercer nivel español para deter- minar
Luis Miguel Utrera Navarrete ha presentado la relación de Bienes y Actividades siguientes para la legislatura de 2015-2019, según constan inscritos en el