A Dios.
Por haberme dado salud para lograr mis objetivos.
A mis Padres Raquel y Juan.
Por haberme forjado como persona que soy en la actualidad; muchos de los logros se los debo a ustedes; que lograron motivarme para alcanzar mis anhelos.
A mi compañera Gabriela.
En el camino encuentras personas que iluminan tu vida, que con su apoyo alcanzas de mejor manera tus metas, a través de sus consejos, de su amor, y paciencia me ayudo a concluir esta meta.
Al Dr. Sixto Grados Pomarino.
El maestro mediocre cuenta El maestro corriente explica El maestro bueno demuestra El maestro excelente inspira
ÍNDICE DE CONTENIDO
ÍNDICE DE TABLAS
ÍNDICE DE FIGURAS
RESUMEN
ABSTRACT
INTRODUCCIÓN 01
1 OBJETIVOS 03
1.1 Objetivo general 03
1.2 Objetivos específicos 03
2 MARCO TEÓRICO 04
2.1 Antecedentes 04
2.2 Bases teóricas 08
2.2.1 Reseña histórica 08
2.2.2 Fundamentos fisiológicos de los injertos libres
autólogos 11
2.2.3 Reabsorción ósea 13
2.2.4 Clasificación de la reabsorción 14
2.2.6 Selección de la zona de obtención del injerto 19
2.2.7 Injertos en el área retromolar: rama ascendente
del maxilar inferior 20
2.2.8 Criterios cuantitativos en los injertos óseos 33
2.2.9 Integración del injerto 33
2.2.10 Complicaciones de los injertos 34
2.3 Definición de términos 40
3 CASO CLÍNICO 41
3.1 Historia Clínica 41
3.2 Diagnóstico 71
3.3 Plan de tratamiento general 73
3.4 Tratamiento realizado 74
3.5 Evolución del caso 91
3.6 Tablas comparativas del aumento de tejido conectivo
y óseo 98
4 DISCUSIÓN 102
5 CONCLUSIONES 107
6 RECOMENDACIONES 109
INDICE DE TABLAS
Tabla N° 01. Comparativa pre y post tratamiento de injerto libre de
tejido conectivo 98
Tabla N° 02. Comparativa pre y post tratamiento de injerto de tejido
ÍNDICE DE FIGURAS
Figura 1. Clasificación de Cawood y Howell 14
Figura 2. Calidad ósea según Lekholm y Zarb 15
Figura 3. Sextante I 48
Figura 4. Sextante II 48
Figura 5. Sextante III 49
Figura 6. Sextante IV 49
Figura 7. Sextante V 50
Figura 8. Sextante VI 50
Figura 9. Fotografía frontal 52
Figura 10. Fotografía de perfil 52
Figura 11. Fotografía del tercio inferior 53
Figura 12. Fotografía máxima intercuspidación 53
Figura 13. Fotografía oclusal superior 54
Figura 15. Fotografía lateral derecho 55
Figura 16. Fotografía lateral izquierda 55
Figura 17. Collage fotográfico 56
Figura 18. Vista panorámica 57
Figura 19. Corte sagital zona pieza dentaria 12 58
Figura 20. Corte sagital zona pieza dentaria 11 58
Figura 21. Corte sagital zona pieza dentaria 21 59
Figura 22. Corte sagital zona pieza dentaria 22 59
Figura 23. Vista Panorámica de la zona sextante II 60
Figura 24. Corte sagital, compatible con quiste nasopalatino 60
Figura 25. Corte Axial, compatible con quiste nasopalatino. 61
Figura 26. Cortes seccionales de la rama ascendente 62
Figura 27. En los cortes seccionales de la rama ascendente 63
Figura 28. En los cortes seccionales de la rama ascendente 63
Figura 30. En los cortes seccionales de la rama ascendente 64
Figura 31. En los cortes seccionales de la rama ascendente 65
Figura 32. En los cortes seccionales de la rama ascendente 65
Figura 33. En los cortes seccionales de la rama ascendente 66
Figura 34. Modelo superior 67
Figura 35. Modelo inferior 67
Figura 36. Modelos en Oclusión lado derecho 68
Figura 37. Modelos en Oclusión lado izquierdo 68
Figura 38. Encerado de diagnóstico 69
Figura 39. Cavidad quística 75
Figura 40. Relleno con xenoinjerto de la cavidad quística 75
Figura 41. Cubrimiento con membrana biológica de la cavidad quística 76
Figura 42. Sutura 76
Figura 43. Vista panorámica antes y a los 9 meses de la enucleación
Figura 44. Corte Sagital antes y a los 9 meses de la enucleación
de quiste nasopalatino 77
Figura 45. Zona donadora de injerto de tejido conectivo 78
Figura 46. Zona receptora de injerto de tejido conectivo 78
Figura 47. Sutura de la zona donante y receptora 79
Figura 48. Pre quirúrgico y post quirúrgico 4 meses 79
Figura 49. Vista de la zona donante 82
Figura 50. Vista de la zona donante, uso de la Fresa Trefina 84
Figura 51. Vista de la zona donante, rellena con esponja de colágeno 84
Figura 52. Vista de la zona donante lado izquierdo. 85
Figura 53. Vista de la zona receptora 86
Figura 54. Izquierda Kit de injerto y anclaje de Neodent 87
Figura 55. Fijación del injerto 88
Figura 56. Fijación de los injertos óseos 88
Figura 57. Relleno con Injerto Óseo Bovino Mineralizado 89
Figura 59. A las 48 horas de control post quirúrgico 91
Figura 60. A los 4 días de control post quirúrgico 91
Figura 61. A los 10 días de control post quirúrgico 92
Figura 62. A los 14 días de control post quirúrgico 92
Figura 63. A los 25 días de control post quirúrgico 93
Figura 64. A los 04 meses de control post quirúrgico 93
Figura 65. A los 07 meses de control post quirúrgico 94
Figura 66. Corte sagital del reborde óseo antes y después del injerto,
a nivel de la zona de la pieza dentaria 12 94
Figura 67. Corte y corte axial a los 9 meses de control, a nivel de la zona
de la pieza dentaria 12 95
Figura 68. Corte sagital del reborde óseo antes y después del injerto,
a nivel de la zona de la pieza dentaria 11 95
Figura 69. Corte coronal y axial a los 9 meses de control, a nivel de
Figura 70. Corte sagital, a nivel de la zona de la pieza dentaria 21 96
Figura 71. Corte coronal y corte axial a los 9 meses de control,
a nivel de la zona de la pieza dentaria 21 97
Figura 72. Corte sagital antes y después del injerto óseo, a nivel de
la zona de la pieza dentaria 22 97
Figura 73. Corte coronal y axial, a nivel de la zona de la pieza
dentaria 21 97
Figura 74. Pre y post tratamiento (6 meses) de engrosamiento de
tejido blando 99
Figura 75. Pre y post tratamiento (6 meses), toma de medidas usando
el calibrador 99
Figura 76. Toma de medidas usando el calibrador 100
RESUMEN
El injerto autólogo es la forma más predecible de aumento del volumen óseo,
lamentablemente una de las complicaciones más frecuentes es su exposición, por lo
que es necesario un biotipo periodontal grueso. El presente trabajo académico tiene
como objetivo describir el manejo clínico de un caso de aumento de volumen óseo
en zona estética mediante injerto en bloque de hueso autólogo y el
acondicionamiento previo. Este caso clínico presenta una reabsorción Clase IV de
Cawood y Howell en le sextante II, un quiste naso palatino que primeramente se
extirpó luego se realizó el engrosamiento de la mucosa vestibular; después de 6
meses se procedió injertar tejido óseo en bloque de la rama ascendente de la
mandíbula. A los 9 meses de control se logró un aumento de volumen óseo en
sentido horizontal en la zona media del reborde edéntulo con un promedio de 3.4
mm, seguido de la zona apical con un promedio de 2.85 mm. Luego de realizado el
caso clínico se llega a la conclusión que: los injertos de hueso autólogo es una
alternativa de tratamiento predecible para mejorar el volumen óseo de rebordes
óseos atróficos. El manejo del caso clínico en sus diferentes etapas fue fundamental
para el éxito del tratamiento.
ABSTRACT
Autologous graft is the most predictable form of bone volume increase,
unfortunately one of the most frequent complications is its exposure, which is why
a thick periodontal biotype is necessary. The aim of this academic work is to
describe the clinical management of a case of an increase in bone volume in the
aesthetic area by grafting an autologous bone block and prior conditioning. This
clinical case presents a Class IV reabsorption of Cawood and Howell in sextant II,
a naso palatal cyst that was first excised after thickening of the vestibular mucosa
was performed; After 6 months, bone grafting was performed on the ascending
branch of the mandible. After 9 months of control, an increase in bone volume was
achieved horizontally in the middle area of the edentulous ridge with an average of
3.4 mm, followed by the apical area with an average of 2.85 mm. After carrying out
the clinical case, it is concluded that: autologous bone grafts are a predictable
treatment alternative to improve bone volume of atrophic bony ridges. The
management of the clinical case in its different stages was fundamental for the
success of the treatment.
1
INTRODUCCIÓN
La implantología comenzó como una especialidad que atendía únicamente a las
necesidades funcionales de los pacientes. A través de su evolución, ha recorrido un
camino y ahora está impulsado principalmente por la estética donde la encía y el
tejido óseo son pilares fundamentales para mantener o recuperar la estética bucal.
A menudo, debido a limitaciones en la posición y/o calidad, los implantes pueden
tener que colocarse en lugares que no son ideales o muchas veces por la pérdida
temprana de dientes que no se puede colocar implantes en primera instancia por la
falta de volumen óseo.
En la actualidad la falta de hueso nativo ya no es una contraindicación a la
colocación de implantes, existen diferentes técnicas para lograr la regeneración ósea guiada pero sigue siendo el auto injerto el “Gold Standard”; la zona de donde
extraerla va depender de muchos factores: disponibilidad de hueso, calidad de
hueso, acceso al área donante habilidad del cirujano, morbilidad del paciente.
Seibert y Lindhe introdujeron el término “biotipo periodontal”, que debe ser
adecuadamente valorado debido a que esto puede ser un factor de fracaso de los
injerto en bloque, ya que al tener un biotipo periodontal delgado hay más
2
injerto; es por tal motivo que muchas veces es necesario preparar la zona receptora
del injerto óseo, mediante la mejora del biotipo periodontal.
La técnica de injerto en bloque autólogo extraído de rama mandibular tiene un
limitado volumen de recolección de hueso, se obtiene mayor cantidad de hueso
cortical, pero produce menos morbilidad post operatoria al paciente que la
extracción de hueso del mentón.
Es por tal motivo que este trabajo muestra el manejo del caso de una paciente con
una clase IV según la clasificación de Cawood y Howell, donde al examen
Tomográfico que evidencio la presencia de un quiste nasopalatino, luego se realizó
el engrosamiento de tejido blando para preparar la zona quirúrgica, por último, el
3 1. OBJETIVOS
1.1 OBJETIVO GENERAL
Describir el manejo clínico de un caso de aumento de volumen óseo
horizontal en zona estética mediante injerto en bloque de hueso
autólogo.
1.2 OBJETIVOS ESPECÍFICOS
Describir los aspectos teóricos asociados a la técnica quirúrgica de
injerto óseo autólogo en bloque.
Cuantificar el volumen óseo horizontal aumentado con la técnica
quirúrgica de injerto óseo autólogo en bloque.
Analizar el aumento del fenotipo gingival mediante la técnica
quirúrgica de injerto en bloque (conectivo – epitelio) y la técnica de
injerto de conectivo en sobre.
Analizar la evolución post quirúrgica del paciente sometido a la
4 2 MARCO TEÓRICO
2.1 ANTECEDENTES INTERNACIONALES
Autor: Amparo Aloy Prósper
Título: Injertos óseos en bloque intraorales tipo onlay: estudio de
los tejidos duros y blandos periimplantarios
Objetivos: Evaluar el resultado del tratamiento de implantes
dentales colocados de forma diferida versus simultánea con injertos
óseos en bloque intraorales tipo onlay para el aumento horizontal de
la cresta alveolar
Resultados: El número de complicaciones fue bajo, sin diferencias
entre grupos. El éxito del injerto fue del 84% para el grupo diferido
y del 90% para el simultáneo, no habiendo diferencias entre ambos
procedimientos. Las tasas de supervivencia y de éxito de los
implantes fueron elevadas, superiores al 90%, sin diferencias entre
grupos. Sin embargo, los implantes simultáneos mostraron una
mayor pérdida ósea marginal estadísticamente significativa respecto
a los diferidos (con medias de 1 y 0,2 mm, respectivamente) tanto al
5
Autor: Selim Ersanli, Volkan Arısan , Elçin Bedeloğlu
Título: Evaluation of the autogenous bone block transfer for dental
implant placement: Symphysal or ramus harvesting?
Objetivos: Comparar la eficacia de transferencia autógena de
bloques óseos sinfisal y de ramus para la restauración de la pérdida
de volumen de hueso alveolar horizontal en el maxilar anterior.
Resultados: Las complicaciones postoperatorias fueron bastante
altas en ambos grupos, aunque las diferencias no fueron
estadísticamente significativas (83.33 y 78.57%) para los grupos de
sínfisis y ramus, respectivamente; la hemorragia fue la complicación
postoperatoria más frecuente, seguida del hematoma, la dehiscencia
del colgajo y la infección. En este estudio se evaluó la cantidad de
ganancia ósea y la subsiguiente reabsorción de la superficie
mediante el uso de ramus de tamaño similar o de injertos de bloques
sinfisales. En los cuales se encontró que tanto en los injertos
sinfisales como de ramus pueden emplearse con éxito para la
restauración de un defecto óseo horizontal en el maxilar anterior. La
reabsorción superficial clínicamente irrelevante fue evidente en
6
supervivencia de los implantes después de la expedición de la
metodología clínica descrita.(2)
Autor: Caubet Biayna y cols
Título: Manejo de defectos óseos anteroposteriores en el frente
estético
Objetivos: Desarrollar un protocolo clínico para el manejo de
defectos óseos anteroposteriores en el frente estético para la
posterior rehabilitación con implantes osteointegrados.
Resultados: En el sector estético deben tomarse las máximas
precauciones en la colocación de cualquier implante. Estas
precauciones deben ser aún mayores en los casos de injertos óseos.
El adecuado manejo de los injertos óseos nos permitirá colocar los
implantes de modo tridimensional correcto para conseguir resultados
estéticos en las restauraciones. (3)
Autor: Eguia O., Morales B, Guízar J, Ricardo D.
Título: Resultados clínicos de injertos óseos autólogos en bloque
Objetivos: Determinar el porcentaje de éxito y fracaso de los injerto
7
Resultados: En 25 casos de bloques (71.4%) hubo éxito; en 10 casos
(28.6%), no. A pesar del fracaso en 10 bloques, en cinco de ellos se
colocó implante; sin embargo, se consideró fracaso porque el
cirujano, al momento de la segunda cirugía, optó por un implante de
un diámetro menor que el ideal, para lo cual se había realizado el
injerto de bloque. Sólo un bloque fracasó en la zona anterosuperior,
mientras que cinco fallaron en la zona posteroinferior. De seis
personas que tuvieron antecedente de tabaquismo positivo, cuatro
fracasaron. La complicación más frecuente fue exposición del
injerto, que se presentó en seis casos; sin embargo, dos casos, a pesar
de la exposición, fueron exitosos. En tres bloques que fracasaron y
donde no existió ninguna complicación, simplemente hubo una
reabsorción (4)
ANTECEDENTES NACIONALES
Autor: Carrillo C, CáceresA, Noriega J.
Título: Aumento de volumen óseo mediante injerto en bloque de
hueso autólogo.
Objetivos: Presentar la realización de un injerto en bloque de hueso
autólogo para la posterior colocación de un implante dental en el
8
Resultados: El caso que presentamos se caracterizó porque se
decidió realizar un injerto en bloque de hueso autólogo de mentón
en el cual se esperó un periodo de 4 meses para la colocación del
implante. El tiempo de carga protésica fue diferido debido a que el
paciente presentaba bruxismo. El paciente fue evaluado durante un
periodo de un año de seguimiento, manteniendo el implante en
perfectas condiciones. (5)
ANTECEDENTES LOCALES
No se reportaron.
2.2 BASES TEÓRICAS
2.2.1. Reseña histórica
El primer indicio del empleo de injertos óseos para la reconstrucción de
defectos óseos data de 1668, cuando Van Meekren trasplantó hueso
heterólogo de un perro al hombre para restaurar un defecto en el cráneo. En
1809 Merrem, realizó el primer trasplante de injerto autólogo óseo con éxito.
En 1878 Macewen, según se informa, trasplantó con éxito un hueso
alogénico en humanos. En 1891 Bardenheur fue el primero en realizar un
injerto de hueso autólogo a la mandíbula. En 1908, Payr describió el uso de
9
injerto de hueso bovino por medio del uso de álcalis fuerte, y en 1942
Wilson, creó un banco de huesos usando técnicas de congelación.
De acuerdo con los resultados obtenidos de estas investigaciones, se realizó
la clasificación actual de injertos de acuerdo con su origen y estructura, con
el propósito de establecer algunas de sus características más importantes,
que permitan al cirujano realizar la elección adecuada basada en las
necesidades estructurales y funcionales requeridas. Según estos criterios, los
injertos han sido clasificados en:
a. Autólogos (autoinjertos): este tipo de injerto se compone por tejido
tomado del mismo individuo, y proporciona mejores resultados, ya
que es el único que cumple con los 3 mecanismos de regeneración
ósea (osteogénesis, osteoinducción y osteoconducción), además
evita la transmisión de enfermedades y el rechazo inmunológico. (6)
b. Homólogos (aloinjertos): se componen de tejido tomado de un
individuo de la misma especie, no relacionado genéticamente con el
receptor; cuenta con capacidad osteoinductiva y osteoconductora, y
según Betts "se comporta como una estructura que permitirá la
neoformación ósea a partir del remplazo gradual que sufre el injerto
10
considerable perdida de volumen".1 Existen 3 tipos de aloinjertos
óseos: congelados, desecados (liofilizados) y desmineralizados. (6)
c. Isogénicos (isoinjertos): se componen por tejido tomado de un
individuo genéticamente relacionado con el individuo receptor. (6)
d. Heterólogos (xenoinjertos): se componen de tejido tomado de un
donador de otra especie, además clínicamente no son aceptables
debido a su gran antigenicidad. (6)
Los injertos óseos son los únicos que tienen la particularidad de inducir
de manera natural el proceso de regeneración ósea, que ocurre a partir
de estos 3 mecanismos básicos:
a. Osteogénesis: depende exclusivamente de la supervivencia de las
células trasplantadas, principalmente de los preosteoblastos y
osteoblastos. Se origina principalmente en hueso esponjoso, debido
a su rápida revascularización, que puede ser completa a las 2
semanas, mientras que en el cortical puede llevar varios meses. (6)
b. Osteoinducción: se inicia por medio de la transformación de células
mesenquimales indiferenciadas perivasculares de la zona receptora,
a células osteoformadoras en presencia de moléculas reguladoras del
metabolismo óseo. Dentro de estas moléculas cabe destacar el grupo
11
serie de proteínas implicadas en el metabolismo óseo, como son el
PDGF16, 17, FGF18, 19, IGF20, 21, 22, 23, 24, 25, EGF26, 27,
TGF14, 15 y VEGF15. La fuente de estas proteínas son los injertos
autólogos, el plasma rico en factores de crecimiento y las proteínas
morfogenéticas obtenidas mediante técnicas de ingeniería genética.
La proteína morfogenética, que se deriva de la matriz mineral del
injerto, es reabsorbida por los osteoclastos y actúa como mediador
de la osteoinducción; esta y otras proteínas deben ser removidas
antes del inicio de esta fase, que comienza 2 semanas después de la
cirugía y alcanza un pico entre las 6 semanas y los 6 meses, para
decrecer progresivamente después.4-6. (6)
c. Osteoconducción: es un proceso lento y prolongado, donde el
injerto tiene la función de esqueleto. Este tipo de curación predomina
sobre todo en los injertos corticales, donde el injerto es
progresivamente colonizado por vasos sanguíneos y células
osteoprogenitoras de la zona receptora, que van lentamente
reabsorbiéndolo y depositando nuevo hueso. (6)
2.2.2 Fundamentos fisiológicos de los injertos libres autólogos
Los injertos libres o no vascularizados no presentan conexión alguna. La
12
para la supervivencia del injerto; aquí la formación de coágulo excesivo es
contraproducente para la irrigación de células injertadas esto sumado a una
técnica quirúrgica prolija aumenta las posibilidades de éxito del
tratamiento.21
a. Injertos de tejido conectivo autólogo
En la actualidad el material ideal para la reconstrucción de defectos de
tejido blando son los injertos de tejido conectivo autólogo dado que
transfiere células de tejido conectivo (fibroblastos), que en su mayoría son
de fácil acceso para la circulación plasmática inicial y la subsiguiente
revascularización y por lo tanto, muestras un pronóstico satisfactorio. El
principal lugar la extracción es la lateral del paladar ya que ha demostrado
que su constitución semejante a la de la encía, por este motivo, ambas
estructuras reciben la denominación de mucosa masticatoria.21
b. Aumentos gingivales (Mejora de biotipo Periodontal)
Para la realización de aumentos gingivales existen distintas indicaciones;
por lo general, se llevan para estabilizar tejidos blandos. También se usan,
como en el presente caso para engrosar los tejidos gingivales. El objetivo es
aumentar el espesor de tejido conectivo con la finalidad de prevenir la
complicación más frecuente del injerto en bloque de tejido óseo, exposición
13
mucosa que lo cubre. Es por tal motivo que es necesario, previo a la cirugía
de injerto en bloque mejorar el biotipo periodontal si contamos con un
periodonto delgado. Los aumentos gingivales tienen un pronóstico muy
bueno; luego del proceso de cicatrización de 3 - 5 meses se puede realizar
la cirugía de injerto en bloque.
2.2.3. Reabsorción ósea
La pérdida de hueso que se presenta con el paso de los años en el complejo
maxilofacial, generalmente se debe a la perdida precoz de los dientes y se
caracteriza por una progresiva e irreversible atrofia del hueso alveolar y
basal. En el maxilar inferior la perdida de hueso es vertical por lo
generalmente mientras que el hueso basal permanece sustancialmente igual.
En el maxilar superior las modalidades de reabsorción son más complejas:
se verifica una pérdida no solo en altura sino también en espesor, con una
dirección de la reabsorción del hueso de dirección posterior. Al mismo
tiempo, tiene una reducción de su densidad, causada por el hecho de que se
perdieron aquellos estímulos funcionales trasmitidos por los dientes
naturales. El resultado es un maxilar superior que no tiene volumen
suficiente para el posicionamiento de los implantes, con una relación
esquelética tridimensional alterada y tejidos periodontales con cantidad
14 2.2.4. Clasificación de la reabsorción
Cawood y Howell en 1988 proponen una clasificación que se basa en el
análisis de los patrones de reabsorción de hueso alveolar, determinando seis
patrones morfológicos:(8)
15
CLASIFICACIÓN DE LEKHOLM Y ZARB
Clase 1: El hueso se compone casi exclusivamente de hueso compacto.
Clase 2: Hueso compacto ancho que rodea al hueso esponjoso denso.
Clase 3: La cortical delgada rodea el hueso esponjoso denso.
Clase 4: La cortical fina rodea al hueso esponjoso poco denso
Figura 2. Calidad ósea según Lekholm y Zarb
2.2.5. Injertos de hueso autólogo (9)
Según sus características puede ser:
a. Injerto de hueso cortical
El hueso cortical puede ser recolectado en zona intra o extraoral, en función
de la cantidad de hueso necesaria. El hueso cortical es un hueso denso y
16
para la reconstrucción tanto de defectos horizontales como verticales. La
estructura ósea lamelar de este tipo de hueso condiciona, sin embargo, las
etapas de revascularización y la consecuente integración. En efecto, lo
compacto de la estructura ósea permite el inicio de la vascularización solo a
partir del quinto día del postoperatorio y: solo después de sesenta días a
partir de la fijación, el injerto termina totalmente vascularizado. En este
lapso de tiempo, los osteoclastos deben, inicialmente, reabsorber el hueso
compacto que, como debe ser recordado, tiene una gran pared, para permitir
la penetración vascular en los canales de Havers y de Volkmann. La
consecuencia es que, en los injertos de hueso cortical, la neoangiogénesis es
mucho más lenta en la medida que el hueso injertado sea más compacto Solo
después de haber finalizado la neoangiogénesis es posible iniciar
mecanismo indicado con anterioridad como sustitución rastrera con una
cicatrización que se produce en tiempos redoblados con respes o al hueso
esponjoso. (9)
Ventajas:
Densidad elevada.
Buen sostén estructural
17 Desventajas:
Revascularización retardada.
Posibilidad mayor de infección
Incorporación lenta y más difícil de lograr
Modelado no siempre fácil
Presencia de zonas necróticas
Mayor tiempo de espera previo a la terapia con implantes.
b. Injerto de hueso esponjoso:
Las zonas en las que posible obtener una gran cantidad de hueso esponjoso
son extraorales (tibia y cresta ilíaca). Es un hueso adecuado para la
reconstrucción de pequeños defectos óseos y en la elevación del piso del
seno maxilar. Con respecto al hueso cortical, el hueso esponjoso tiene una
elevada calidad osteogénica y osteoinductiva, porque en este tipo de hueso
están ampliamente presentes las células osteoprogenitoras, es decir, los
osteoblastos y las células pluripotenciales. Esto permite una angiogénesis
precoz que llega a tener el doble objetivo de mantener con vida las células
trasplantadas y de producir tempranamente nuevo hueso para el inmediato
aporte hemático, generado por la formación rápida de nuevos vasos. Ya
18
embargo, es necesario mucho más tiempo, de cuatro a seis meses, para la
integración total del injerto en la zona receptora. (9)
Ventajas:
Revascularización temprana y mucho más rápida
Mayor facilidad de integración
Mayor resistencia a las infecciones
Menor tiempo de espera antes de iniciar el tratamiento con implantes
Desventajas:
Mayor posibilidad de reabsorción
Menor densidad ósea
Necesidad de una contención del hueso
c. Injerto de hueso cortico - esponjoso:
Frecuentemente, las zonas donantes intra y extraorales no están limitadas
solo a la obtención de hueso cortical, sino que también es recolectado una
cantidad más o menos grande de hueso esponjoso. La cresta ilíaca brinda la
posibilidad de obtener hueso esponjoso y hueso en grandes cantidades.
19
como del injerto esponjoso. Sin embargo, estas consideraciones no siempre
resultan valederas desde la óptica clínica, ya que pueden interferir muchas
variables como la relación entre la capa esponjosa y cortical, el espesor de
la cortical y la calidad la zona esponjosa misma, que pueden dirigir la
reconstrucción hacia modalidades de tipo cortical en lugar a las de tipo
esponjoso.(9)
2.2.6. Selección de la zona de obtención del injerto
La elección del sitio donador debe realizarse tomando en cuenta algunos
factores importantes como: el tamaño del injerto requerido, el tipo de
estructura ósea adecuada, la conformación anatómica, la cicatriz del sitio
donador, el acceso al sitio donador, los posibles inconvenientes,
complicaciones y secuelas del sitio donador y la habilidad del cirujano, entre
otros. Los injertos pueden ser tomados de: costilla, cresta ilíaca, calota,
diáfisis tibial, radio, maxilar (tuberosidad, espina nasal anterior y pared
anterior del seno maxilar), mandíbula (cuerpo, rama y sínfisis
20
2.2.7. Injertos en el área retromolar: rama ascendente del maxilar
inferior
a. Indicaciones(11)
Siguiendo los criterios publicados por Collins en 1995, existen nueve
requisitos para obtener éxito en las reconstrucciones con injertos en
bloque:
El paciente debe tener unas expectativas reales y razonables de
lo que se intenta conseguir.
Estudio pre quirúrgico del caso con montaje de modelos y
encerado diagnóstico de la prótesis deseada. Elaboración de una férula quirúrgica.
Reconstrucción anatómica del defecto.
Fijación rígida del injerto con un mínimo de dos tornillos de
osteosíntesis de titanio, asegurándose que exista un contacto
íntimo entre el hueso receptor y el injerto.
Fijación sólida de los implantes al hueso receptor.
El injerto debe ser diseñado de forma que, tras la colocación de
los implantes en sus posiciones ideales desde el punto de vista
prostodóntico, se pueda asegurar una cobertura ósea de cada
21
no se consigue dicho espesor mínimo, es muy probable que la
reabsorción del injerto provoque exposición de las espiras del
implante. Este punto es especialmente relevante en los injertos
colocados en la zona estética donde se ha de conseguir un
mínimo de 2 milímetros de cobertura ósea por la cara vestibular. Cierre del colgajo sin tensión. La exposición al medio intraoral
es la causa más frecuente de infección y pérdida del injerto. Ausencia de presión de la prótesis provisional sobre la zona
injertada.(11)
Permite obtener hasta 12 – 15 ml de hueso cortical, apropiadas
para reconstrucciones horizontales y verticales.(12)
b. Anatomía topográfica(13)
La región molar de mandíbula representa la porción ósea que va desde
el foramen mentoniano a la rama ascendente. La mandíbula es atravesada por el canal mandıbular que da paso al nervio alveolar
inferior y a la arteria y vena homónimas. Tiene una superficie vestibular
ligeramente convexa y lisa; así como una superficie lingual
caracterizada por una cresta oblicua denominada línea milohioidea. El
borde superior es ocupado por el proceso alveolar con las piezas
dentarias borde inferior es liso y muy estrecho. Posteriormente al último
22
mandibular y la rama ascendente, que tiene un plano más lateral con
respecto al cuerpo. El margen anterior de la rama se continúa
lateralmente sobre el cuerpo, formando un relieve óseo denominado
línea oblicua externa. Sobre la cara externa se inserta el margen inferior
del músculo masetero. La cara interna presenta en la mitad, entre el
margen anterior y el posterior el agujero mandibular limitado hacia
delante por la espina de Spix donde el nervio alveolar inferior y la
arteria homónima penetran en el canal mandibular. Superiormente se
forma el proceso coronoideo y el cóndilo de la mandíbula. La irrigación
de esta área es suministrada por la arteria milohioidea, rama de la arteria
alveolar inferior, mientras que la inervación es proporcionada, además
por el nervio alveolar inferior, por el nervio lingual, que tiene un
trayecto más medial.
c. Anatomía quirúrgica: (13)
El área de la mandíbula afectada por la recolección ósea del área
retromolar y por la rama mandibular se extiende desde la superficie
distal del segundo molar hasta la región de la rama, donde se inicia el
proceso coronoideo. El primer plano que se encuentra es el mucoso, por
debajo del cual se ubica el músculo masetero, encargado de la elevación
23
mandibular. La arteria facial penetra en esta región pasando por debajo
del borde inferior de la mandíbula, anteriormente a la vena facial y al
margen anterior del masetero. Sobre la cara anterolateral de la
mandíbula es bien evidente la línea oblicua externa, bajo la forma de un
relieve óseo que inicia en la protuberancia mentoniana finaliza, después
de un recorrido diagonal, sobre el margen anterior de la rama
ascendente. La estructura nerviosa más importante, el nervio alveolar
inferior, sigue su recorrido en el interior del hueso mandibular. El
recorrido del nervio, acompañado por la arteria y por la vena
homónima, resulta más superficial a nivel del tercer molar y más
profundo a nivel del primer y segundo molar. La distancia promedio
vertical entre el techo del canal mandibular y la superficie externa
cortical, en la zona de recolección es decir, a nivel de la línea oblicua
externa, es de aproximadamente 10-12 mm a nivel del tercer molar y
desciende 6-8 mm a nivel del segundo molar. En sentido
vestibulolingual, la distancia mayor entre el canal mandibular y la
superficie ósea cortical se ubica a nivel del primer molar y es de
24 d. Técnica quirúrgica (13)
1º. Anestesia
Aun cuando se puede efectuar con anestesia local es preferible la
ejecución de este tipo de recolección mediante sedación, tanto
por la duración total que incluye injerto y reconstrucción ósea,
como por el estrés que se genera incluso en un paciente muy
colaborador. Se realiza la anestesia del plexo local-regional con
infiltración de articaína al 1: 200 000 sobre la vertiente vestibular
y lingual, con el fin de reducir el sangrado de los colgajos durante
la intervención y para favorecer una disección más cómoda del
plano mucoperióstico a partir del plano subyacente.
2º. Técnica de incisión(13)
De acuerdo con la diferente ubicación de la incisión a nivel del
vestíbulo:
Paramarginal: Es dirigida medialmente hacia la línea oblicua
externa, partiendo desde los premolares y extendiéndose hasta el
margen anterior de la rama mandibular; la ventaja es que tiene
un fácil reacercamiento de los colgajos en el momento de la
25
Crestal: Utilizada en pacientes edéntulos en el área de interés.
Puede ser intrasurcular o para marginal en la zona de los
premolares.
Intrasurcular: Se inicia al nivel del segundo premolar, se dirige
posteriormente hasta el último molar presente, habitualmente el
segundo molar y prosigue distalmente, medial a la línea oblicua
externa y lateral al trígono retromolar. Al preservar las papilas se
facilita la sutura, reduciendo el riesgo de retracciones
gingivales.(13)
3º. Elevación del colgajo:
La elevación se inicia a nivel de la línea oblicua externa y se
extiende posteriormente, hacia el margen anterior de la rama y
parte de su superficie lateral en por lo menos 3 cm inferiormente
con respecto al borde inferior de la mandíbula, hacia la
proximidad de la inserción del musculo masetero, sin
sobrepasarlo. Si es necesario realizar una elevación subperióstica
del lado lingual, por motivos de reconstrucción e implantar, ésta
debe ser conducida con sumo cuidado para no lesionar al nervio
lingual. Puede resultar útil iniciar la elevación en un punto donde
26
lingualmente al primer molar, y después proceder
posteriormente. En la elevación y separación de los colgajos se
debe poner especial cuidado de provocar lesiones de
continuación en el periostio o de los haces musculares del
masetero, para no tener complicaciones postoperatorias en el
área de recolección las cuales puedan afectar al nervio lingual y
a la arteria facial.
4º. Toma de injerto óseo
Si el grosor del injerto necesario es menor de 4 mm. puede
obtenerse de la cresta oblicua externa. (14) La obtención de los
injertos en bloque puede realizarse con instrumental rotatorio
(una fresa redonda de carburo de tungsteno montada sobre pieza
de mano o una fresa trepanadora de hueso, también llamada
trefina o mediante el aparato de ultrasonidos. En todos los casos,
la obtención del injerto debe ir acompañado de abundante
irrigación con suero fisiológico estéril. Stubinger y cols. ,
presentaron 4 casos clínicos donde se había utilizado el aparato
de ultrasonidos para realizar una corticotomía de la cresta
alveolar, para la obtención de un injerto en bloque de la
27
elevación de seno directa y para la remoción de un quiste
próximo al nervio dentario inferior. Estos autores concluyeron
que el postoperatorio fue excelente en todos los pacientes, no
hubo perforación de la membrana sinusal, ni ninguna lesión
nerviosa o daño sobre las partes blandas. Happe realizaron la
recogida de 52 injertos de la rama mandibular con el aparato de
ultrasonidos, encontrando una óptima cicatrización del lecho
donante en un 96,1% de las áreas injertadas.
Según el grado de extensión del defecto óseo, y la cantidad de
hueso necesario, se podrá obtener de diferentes zonas, teniendo
en cuenta sus ventajas e inconvenientes a valorar en cada
situación clínica. Hay que tener en cuenta que el bloque de
injerto debe tener las mismas dimensiones que el defecto. Según
el sitio donante, el abordaje quirúrgico se llevará a cabo de
distinto modo.
Rama mandibular
La rama ascendente y el cuerpo de la mandíbula, incluyendo el
trígono retromolar, son sitios comunes para la obtención de
bloques de hueso cortical. Para ello, se realiza la anestesia del
nervio dentario inferior mediante una inyección troncular; y una
28
retromolar. Se diseña una incisión trapezoidal sobre el borde
externo de la rama de la mandíbula, similar al abordaje
quirúrgico de un cordal incluido, continuando hacia distal del
último molar, siendo posible realizar una descarga en mesial del
primer molar. A continuación se eleva un colgajo de espesor
completo, exponiendo la línea oblicua externa, con una longitud
de 3-4 cm y una profundidad de 2 cm.
La descripción de la técnica quirúrgica para la obtención de un
bloque de la rama y cuerpo de la mandíbula ha sido realizada por
Misch. El diseño del bloque consta de 4 osteotomías; una
superior sin sobrepasar la altura del plano oclusal sobre la rama
ascendente, otra osteotomía a lo largo de la línea oblicua externa
quedando de 3 a 5 mm hacia medial, una distal sobre la cara
externa de la rama, una mesial en la región molar, y una inferior
por encima del canal del nervio dentario inferior. La perforación
de las marcas de corte debe ser de 3 a 4 mm.
Está indicada la obtención de injertos de la rama para regenerar
defectos con una atrofia ósea moderada o severa, en brechas
desdentadas posteriores de 1 a 4 dientes, cuando el tercer molar
está ausente y cuando existe disponibilidad ósea limitada en la
29
tercer molar, una posición superior del canal mandibular,
apertura bucal limitada y la atrofia del defecto a tratar es severa
y requiere un gran aumento de volumen. Misch y cols., sobre 34
mandíbulas secas (26 dentadas y 8 desdentadas), realizaron un
estudio para determinar la distancia desde la cortical externa al
nervio dentario inferior; la distancia fue de 2,76 ± 0,13 mm para
las mandíbulas dentadas y de 2,52 ± 0,32 mm para las
desdentadas.
5º. Fijación del injerto
Preparación de la zona receptora del injerto
El procedimiento quirúrgico se llevará a cabo bajo anestesia
local y/o sedación intravenosa, anestesiando tanto la zona dadora
como receptora del injerto. El diseño del colgajo mucoperióstico
dependerá de cada situación clínica. Es conveniente preparar en
primer lugar la zona receptora para mantenerlo fuera de boca el
menor tiempo posible. La realización de perforaciones sobre el
lecho receptor es un tema controvertido; Buser y cols. aconsejan
realizar pequeñas perforaciones en la cortical con una fresa
redonda o de fisura montada en pieza de mano o contraángulo
30
autores discrepan de estos resultados; Carvalho y cols. en un
estudio clínico sobre 6 perros compararon la reabsorción del
injerto sobre 3 tipos diferentes de lecho receptor (con
perforaciones, sin perforaciones, y decorticado); observaron una
mayor reabsorción del injerto cuando no se realizaron
perforaciones; cuando sí fueron realizadas o se decorticó la
superficie del lecho receptor se observó una mejor integración y
una menor reabsorción del injerto. Estos resultados fueron
confirmados por Barbosa y cols. quienes obtuvieron 2 bloques
óseos de la calota de 12 conejos, un injerto fue fijado con un
tornillo de osteosíntesis sobre un lecho con perforaciones y el
otro sobre un lecho sin perforaciones; midieron la cantidad de
hueso neoformado en el injerto, en la interfase injerto/lecho
receptor y en el lecho receptor; concluyeron que las
perforaciones en el lecho receptor no incrementaron la formación
de nuevo hueso.(15)
6º. Acondicionamiento del injerto en bloque en la zona
receptora
La preservación y la incorporación del injerto dependen en gran
31
receptor. Tanto el lecho receptor como el injerto deben esculpirse
para obtener el máximo contacto entre sus superficies. La
estabilidad absoluta del injerto es crucial para la integración Los
bloques de injerto se fijan al hueso receptor con microtornillos
de titanio para proporcionar estabilidad. El uso de hueso
particulado, obtenido de la misma zona dadora del bloque de
injerto, para rellenar los huecos existentes entre el bloque y el
lecho receptor, ha sido mencionado por la mayoría de autores.
Buser colocaron virutas de hueso particulado autólogo, de la
sínfisis y de la zona retromolar, alrededor del bloque de injerto.
Otros autores, han utilizado una mezcla de hueso autólogo
mezclado con otros biomateriales. Von Arx y cols. Colocaron
virutas de hueso autólogo en la periferia de los bloques de injerto
y cubriendo estas partículas y por encima de la superficie externa
del bloque colocaron hueso bovino particulado. Otra
modificación fue descrita por Proussaefs y cols. Quiénes
recogieron hueso particulado autólogo de la zona donante y lo
mezclaron con hueso porcino; esta mezcla la depositaron
alrededor y sobre la superficie externa de los bloques óseos.
Cuando se desean realizar grandes aumentos en sentido
32
atornillándolo a cierta distancia de la cresta, sin entrar en
contacto, dejando un espacio; este espacio se rellena de hueso
particulado, conformando el nuevo ancho alveolar. De este
modo, el bloque cortical actúa como una membrana autógena
evitando la dispersión del hueso particulado. (15)
7º. Sutura
Para permitir el cierre sin tensión de la zona de la regeneración
ósea, suelen realizarse incisiones horizontales en el periostio
(maniobra de Rerhmann), y se sutura. En ocasiones, puede ser
necesario un colgajo de rotación palatino para conseguir el cierre
de la herida. La cobertura del injerto por medio de colgajos
vascularizados va a ser crucial para su integración por lo que
deberán evitarse en la medida de lo posible las incisiones de
descarga en el diseño del colgajo. La justificación es la de
maximizar el suministro de sangre al injerto subyacente y evitar
cambios isquémicos en las porciones distales del colgajo que
puedan eventualmente conducir a la dehiscencia de la sutura. (15)
8º. Evolución: La característica más frecuente es la inflamación
local, leve, trismos, dolor controlable con los analgésicos
33
2.2.8. Criterios cuantitativos en los injertos óseos (15)
La cantidad de hueso promedio necesaria para la reconstrucción ósea de los
defectos de mayor incidencia puede ser esquematizada de la siguiente
forma:
- Perdida de un diente : 1-3 ml
- Perdida de 2 -3 dientes: 4 – 10 ml.
- Elevación monolateral del seno maxilar: 10 ml.
- Elevación bilateral del seno maxilar: 20 ml.
- Atrofias graves del maxilar: > 30 ml.
2.2.9. Integración del injerto
El mecanismo del crecimiento óseo con hueso autógeno, como ya se
mencionó incluye los tres métodos. Las células vivas, fundamentalmente de
la región trabecular, pueden vivir y formar realmente un producto osteoide.
Sin embargo, el suministro sanguíneo y el número de células influyendo
notablemente en el resultado. Este proceso de efecto osteógeno disminuye
al cabo de cuatro semanas. Al reabsorberse el hueso puede liberar proteínas
para formar hueso por el proceso osteoinductivo. Este comienza
aproximadamente al cabo de seis semanas y se puede prolongar durante seis
34
placa cortical sobre el injerto puede impedir que el tejido fibroso invada la
zona y actúa como una membrana de poros pequeños dirigiendo la
regeneración. El andamio del injerto óseo autógeno también puede formar
tejido óseo por el efecto osteoconductivo al ir formándose nuevo hueso
mediante sustitución progresiva.(16)
2.2.10. Complicaciones de los injertos
Alteraciones neurosensoriales
Cada fibra de un nervio periférico se rodea por una lámina basal, fibras
colágenas y capilares, formando un conjunto de tejido denominado
endoneuro. El conjunto de fibras nerviosas se agrupan alrededor de una
camada de tejido conjuntivo denominada perineuro, lo que ayuda a soportar
el epineuro, que es la región más externa de un nervio, formado por tejido
conectivo, vasos linfáticos y vasos sanguíneos, siendo responsable de
soportar las tensiones y compresiones del medio; finalmente el mesoneuro
es quien aporta la irrigación sanguínea; cualquier lesión en alguno de estos
tejidos desencadena alteraciones nerviosas transitorias o permanentes. Por
ejemplo, con un hematoma y hemorragia de los vasos del epineuro llevan es
necesario realizar compresión de fibras nerviosas causando neurotóxicidad
35
hematoma llevan a fibrosis y posterior compresión, disminuyendo la
reparación natural del nervio. (17)
La parestesia, hiperestesia e hipostesia ocurren con la desmineralización
parcial del nervio durante el proceso de cicatrización, lo que impide la
conducción de parte de los impulsos nerviosos. Durante la regeneración,
nuevas vainas de mielina pueden formarse aumentando el diámetro del
axón. En estas condiciones, las áreas lesionadas comienzan a estimular la
generación de dolor, denominándose parestesia o disestesia. (17)
Se mantienen algunas alteraciones por la aprehensión del nervio por tejido
cicatricial. Si se provoca alguna sensación por la estimulación mecánica en
la región del nervio, es señal de buen pronóstico. Se espera la recuperación
para después de días o meses, con lo que es posible obtener mejoras
limitadas del cuadro. (17)
Tratamiento
El láser de baja intensidad emite campos electromagnéticos que van desde
el infrarrojo al ultravioleta. Cuando absorbe por el tejido, actúa excitando
electrones y moléculas, promoviendo la estimulación e inhibición de
reacciones químicas, estimulando funciones naturales de los tejidos. Las
36
pueden beneficiarse con este tratamiento. El éxito del tratamiento se
relaciona con el tiempo desde que se inició el tratamiento y el tiempo desde
que inicio la patología. (17)
El efecto del láser de baja intensidad se ha observado con una aceleración
de la reparación tisular, disminución del dolor, restablecimiento de la
función neural, estimulación para la liberación de endorfina, aumento de
producción de mielina, promoción para la recuperación del axón, aumento
de la microcirculación local y de la velocidad de cicatrización y aumento de
la actividad metabólica neuronal. El de tipo infrarrojo es el más indicado
por presentar mayor penetrabilidad en los tejidos. Aumenta la permeabilidad
de Ca2+ en la membrana celular, contribuyendo en la duplicación del ADN
y en la replicación del ARN. (17)
La microcirugía está indicada en pacientes que no presentan mejora después
de tres meses de aplicación de láser; en el caso del nervio alveolar inferior,
la reparación quirúrgica debe realizarse antes de que ocurra la degeneración
de la porción distal del mismo. Considerando que esta es lenta, la reparación
quirúrgica es posible que se pueda realizar hasta seis meses después de
ocurrida la lesión. (17)
Cuando la alteración de la sensibilidad es transitoria y es debida
37
corticoesteroides y AINES. Sin embargo, no existe ningún protocolo
farmacológico suficiente para el tratamiento de complicaciones nerviosas y
hasta el momento no ha sido determinada evidencias de que el complejo B,
asociado o no a corticoesteroides, tenga eficacia en el tratamiento de las
parestesias.(17)
Complicación del sitio receptor:
La complicación más frecuente del sitio receptor es la dehiscencia del injerto
y la apertura de la incisión quirúrgica. Si ocurre una dehiscencia del injerto,
se permite curar la herida por segunda intensión después de 2 a 4 semanas.
El bloque de injerto debe entonces ser remodelado con una fresa de
diamante para reducir el tamaño del hueso expuesto. El hueso sobre los
márgenes del tejido es retirado, este procedimiento se repite 2 a 4 semanas
hasta que se cierre.(18)
Lesiones vasculares:
Las lesiones vasculares que pudieran ser consecuencia de la recolección
ósea de la rama mandibular afectan principalmente a las arterias alveolar
inferior, milohiodea y facial.
Hemorragia de la arteria alveolar inferior: Al ser una arteria de pequeño
calibre, no es muy importante. Su sangrado es fácilmente dominado
38
mediante la utilización de materiales reabsorbibles como la celulosa
oxidada.
Hemorragia de la arteria milohioidea: Puede derivarse de una separación
no adecuada sobre la vertiente lingual de la región molar.
Hemorragia de la arteria facial: Puede producir una hemorragia tal que
quizá no resulte fácilmente controlable con la simple compresión. Pueden
ser necesarios su reconocimiento y ligadura por vía extraoral con una
cervicotomía submandibular, ya que el exceso hemorrágico intraoral hace
imposible la ubicación y ligadura por vía intraoral.
Reabsorción del injerto:
El origen embriológico del hueso injertado, endocondral o membranoso, no
es el responsable de la reabsorción del hueso utilizado para la reconstrucción
de los defectos. La reabsorción del hueso injertado es variable de individuo
a individuo y depende del tipo. Un injerto cortical se reabsorbe mucho
menos con respecto a un injerto de hueso esponjoso; por este motivo, para
evitar que la reabsorción ósea pueda posteriormente impedir el
posicionamiento de los implantes, lo indicado es utilizar un injerto que vaya
más allá de la cantidad estrictamente necesaria para corregir el defecto óseo,
de tal manera que una eventual reabsorción no impida el tratamiento
39 Dehiscencia del colgajo:(19)
La dehiscencia de la herida quirúrgica puede verificarse en la evolución
postoperatoria inmediata o después de la remoción de los puntos utilizados.
Puede ser causada por:
- Sutura del colgajo en tensión
- Utilización de hilos de sutura no apropiados al tipo de tejido cortado.
- Sutura excesivamente apretada, con isquemia y necrosis del tejido
afectado.
- Colgajo excesivamente devascularizado con las incisiones de
liberación.
- Colgajo traumatizado durante la intervención con un uso inapropiado
de separadores
- Injerto no redondeado adecuadamente en los cantos vivos que logran
traumatizar el colgajo.
- Infección.
- Remoción muy precoz de la sutura.
- Traumatismo por parte de prótesis móviles utilizadas en forma precoz.
Una técnica atraumática en todas las fases de la intervención es la condición
esencial para prevenir este tipo de complicación. El error que se comete con
mayor frecuencia es el de utilizar la sutura para mantener en posición el
40
por otra parte, tienen como efecto producir la isquemia posterior del colgajo
y por lo tanto derivar en una dehiscencia precoz durante la evolución
postoperatoria inmediata.(19)
2.3 DEFINICIÓN DE TÉRMINOS
a. Injerto autólogo: Hueso recolectado del mismo paciente a partir de
zonas donantes intra o extraorales.
b. Injerto en bloque: Son injertos que se utilizan para aumentar la
altura y/ o espesor del reborde alveolar conseguido de un fragmento
c. Xenoinjertos: También llamados injertos heterógenos, son los
injertos entre individuos de diferentes especies, en el cual sus
materiales derivan de tres especies diferentes: el coral, las algas y los
41 3. CASO CLÍNICO
Se presenta un caso clínico con la preparación de la zona receptora del injerto
óseo y los procedimientos quirúrgicos de auto injerto óseo en bloque
propiamente dicho.
3.1 HISTORIA CLÍNICA
I. ANAMNESIS
1.1 Filiación
Apellidos y Nombres
Edad
Sexo
Lugar de nacimiento
Estado civil
Ocupación
Fecha de Examen
: ISB
: 30 años
: Femenino
: Cusco
: Soltera
: Estudiante
: 04/04/2017
1.2 Motivo de consulta
La paciente refiere: “Deseo completarme los dientes antero
superiores faltantes con implantes”
1.3 Expectativas del paciente
42 1.4 Enfermedad actual sistémica
Ninguna
1.5 Antecedentes
Antecedentes personales y/o familiares: Madre sufre de
hipertensión.
Antecedentes Estomatológicos: Exodoncias, restauraciones
dentales, prótesis fija, profilaxis dental.
Antecedentes Periodontales: Gingivitis, profilaxis dental una vez
al año.
RIESGO SISTEMICO: ASA I
II. EXAMEN CLÍNICO GENERAL
2.1 Ectoscopia
Apreciación general: ABEG -ABEN -ABEH - LOTEP
Facie: no característica
2.2 Peso y talla
Peso 54 kg. – talla 1.55 m.
2.3 Funciones vitales
Temperatura : 37ºC.
43 Frecuencia respiratoria : 18 / minuto
Presión arterial : 120 / 80 mmHg.
2.4 Piel y anexos
TCSC : Escaso y bien distribuido sin presencia de
edemas, nódulos o tumores.
Piel
: Elasticidad conservada, hidratada, trigueña,
sin lesiones
Anexos : Bien implantados, sin alteración aparente
2.5 Conducta psicosocial
Receptiva, colaboradora
III. EXAMEN CLÍNICO ESTOMATOLÓGICO
3.1 Examen clínico extraoral e intraoral
Cráneo Mesocéfalo
Cara Mesofacial, perfil convexo.
ATM Sin dolor, ni saltos a la apertura y cierre,
trayectoria recta
Ganglios No hay adenopatías a la palpación
Labios Según la clasificación de Santos: labios
44
Vestíbulo Conductos salivales permeables, fondo de
surco conservado sin lesiones.
Paladar Ancho y largo, arrugas palatinas prominentes
Orofaringe Úvula centrada, no congestiva
Lengua Normoglosia, tercio posterior saburral, sin
lesiones.
Piso de boca Bien irrigado, frenillo de inserción media.
3.2 Encía
Contorno gingival Arquitectura gingival conservada
E. Marginal Biotipo grueso, rosada, liso, firme.
E. Papilar
Roja, lisa, brillante en mesial de pieza
dentaria 13 y 23.
E. Adherida Rosada, firme.
3.3 Dientes
Número 26 piezas
Lesiones cariosas Pza. 38(O)
Coronas mal adaptadas -
Coronas provisionales Pza. 1.3 a pza 23
45 Giroversiones
Pza. 45 (rotación), 37 y 47
(Mesioversión)
Obturaciones defectuosas Pza. 1.6, 1.7
Espigo sin corona -
3.4 Oclusión
Estática
Forma de arcada Superior e inferior parabólicas
Relación molar Derecha e izquierda no registrable
Relación canina Derecha e izquierda clase I
Resalte vertical No registrable
Resalte horizontal No registrable
Línea media Superior no registrable.
Inferior centrada, según la línea media
facial.
Plano oclusal Curva de spee levemente alterado
Dinámica
Deslizamiento en céntrica. 1 mm
Primer contacto retrusivo. Pzas 26 y 37
46 Guía incisal
Con desoclusión posterior
(Usando su prótesis
provisional)
Extrusiones Pza. 16, 26.
IV. ÍNDICE DE HIGIENE DE O´LEARY
FECHA: 04 – 04 – 2017
48 VI. EVALUACIÓN POR SEXTANTES
Figura 3. Sextante I, vista oclusal (izquierda), vestibular, vista radiográfica (centro) y periodontograma (Derecha)
49
Figura 5. Sextante III, vista oclusal(izquierda), vestibular, vista radiográfica (centro) y periodontograma (Derecha)
50
Figura 7. Sextante V, vista oclusal (izquierda), vestibular, vista radiográfica (centro) y periodontograma (Derecha)
52
VIII. PLAN DE TRABAJO PARA EL DIAGNÓSTICO DEFINITIVO
8.1 ANÁLISIS FOTOGRÁFICO: EXTRAORAL
Figura 9. Fotografía frontal
53
Figura 11. Fotografía del tercio inferior
8.2 ANÁLISIS FOTOGRÁFICO: INTRAORAL
54
Figura 13. Fotografía oclusal superior
55
Figura 15. Fotografía lateral derecha
56
57 8.3 ANÁLISIS IMAGENOLÓGICO
Figura 18. Vista panorámica
A nivel del hueso maxilar zona incisiva se observa zonas de pérdida ósea vertical.
A nivel del hueso mandibular se observa zonas edéntulas a nivel de los primeros
molares, a nivel apical del primer premolar izquierdo una imagen radiopaca
compatible con un cementoma.
A nivel de los dientes, piezas dentales con restauraciones oclusales en piezas
58
ANÁLISIS IMAGENOLÓGICO DE LA ZONA RECEPTORA DEL
INJERTO OSEO
Figura 19. Corte sagital zona pieza dentaria 12, se observa una pérdida de ancho vestíbulo palatino del reborde alveolar en coronal de 3.8 mm que va aumentando
levemente en apical de 5.7 mm con una altura de reborde óseo de 20.3 mm.
59
Figura 21. Corte sagital zona pieza dentaria 21, se observa una pérdida de ancho vestíbulo palatino del reborde alveolar en coronal de 3.4 mm, en apical es de 3.5 mm, también se logra observar el espacio aumentado del conducto naso palatino.
60
ANÁLISIS IMAGENOLÓGICO DEL QUISTE NASOPALATINO
Figura 23. Vista Panorámica de la zona sextante II, se observa una imagen en forma de corazón de 7.3 mm compatible con un quiste nasopalatino.
61
62 ANÁLISIS IMAGENOLÓGICO
A. ZONA DONADORA LADO DERECHO
63
Figura 27. En los cortes seccionales, se observa el ancho de la rama ascendente y la distancia de la cresta hacia el conducto dentario inferior
64
Figura 29. En los cortes seccionales, se observa el ancho de la rama ascendente y la distancia de la cresta hacia el conducto dentario inferior.
B. ZONA DONADORA LADO IZQUIERDO
65
Figura 31. En los cortes seccionales, se observa el ancho de la rama ascendente y la distancia de la cresta hacia el conducto dentario inferior
66
67
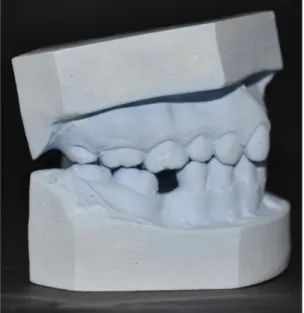
8.4 ANÁLISIS DE MODELOS DE ESTUDIO
Figura 34. Modelo superior
68
Figura 36. Modelos en Oclusión lado derecho
69
71 3.2 DIAGNOSTICO
Diagnóstico Sistémico
Paciente de sexo femenino de 30 años de edad, ASA clase I
Diagnóstico estomatológico
General
Quiste Naso-palatino
Caries clase I pieza dentaria 38 (o) y 48 (o)
Recidiva cariosa pieza dentaria 15
Oclusión alterada (Mesioversión de pza. 47 y 37, giroversión
pieza 45, extrusión 16 y 26)
Deficiencia de reborde Seibert I en el segundo sextante
Periodontal
- Gingivitis inducida por placa dental
o Mediada por factores de riesgo local
Prótesis fija sobre contorneada en los pilares de
72 Implantológico
Tipo de edentulismo: Maxilar superior edéntulo parcial clase
IV de Kennedy, maxilar inferior edéntulo parcial clase III de
Kennedy
Condición del antagonista: dientes naturales.
Característica del reborde: Clase IV según Cawood y Howell,
en el sextante II