UNIVERSIDAD REGIONAL AUTÓNOMA DE LOS ANDES UNIANDES
}}}}
FACULTAD DE CIENCIAS MÉDICAS
MAESTRÍA EN FARMACIA CLÍNICA Y HOSPITALARIA
PROYECTO DE INVESTIGACIÓN PREVIO A LA OBTENCIÓN DEL GRADO ACADÉMICO DE MAGISTER EN FARMACIA CLÍNICA Y HOSPITALARIA
TEMA:
SEGUIMIENTO FARMACOTERAPÉUTICO PARA PACIENTES ADULTOS CON APENDICITIS AGUDA EN EL HOSPITAL REGIONAL DOCENTE VICENTE
CORRAL MOSCOSO
AUTORA: BQF. BECERRA COBOS ERIKA TATIANA
ASESOR: Dr. WONG VÁZQUEZ LESTER
APROBACIÓN DEL ASESOR DEL TRABAJO DE TITULACIÓN
CERTIFICACIÓN
Quien suscribe, legalmente CERTIFICAN QUE: El presente trabajo realizado por la señorita Erika Tatiana Becerra Cobos, estudiante de la Maestría en Farmacia Clínica y Hospitalaria con el tema “SEGUIMIENTO FARMACOTERAPÉUTICO PARA PACIENTES ADULTOS CON APENDICITIS AGUDA EN EL HOSPITAL REGIONAL DOCENTE VICENTE CORRAL MOSCOSO”, ha sido prolijamente revisado y cumple con todos los requisitos establecidos en la normativa pertinente de la Universidad Regional Autónoma de los Andes UNIANDES, por lo que se aprueba su presentación.
Ambato, Junio de 2018
DECLARACIÓN DE AUTENTICIDAD
Yo, Erika Tatiana Becerra Cobos, estudiante de la Maestría en Farmacia Clínica y Hospitalaria, Facultad de Ciencias Médicas, declaro que todos los resultados obtenidos en el presente trabajo de investigación, previo a la obtención del Grado Académico de MAGISTER EN FARMACIA CLÍNICA Y HOSPITALARIA son absolutamente originales, auténticos y personales; a excepción de las citas, por lo que son de mi exclusiva responsabilidad.
Ambato, Junio de 2018
………. Srta. Becerra Cobos Erika Tatiana CI: 0103899878
DERECHOS DE LA AUTORA
Yo, Erika Tatiana Becerra Cobos, declaro que conozco y acepto la disposición constante en el literal d) del Art. 85 del Estatuto de la Universidad Regional Autónoma de los Andes, que en su parte pertinente textualmente dice: El Patrimonio de la UNIANDES, está constituido por: la propiedad intelectual sobre las investigaciones, trabajos científicos o técnicos, proyectos profesionales y consultoría que se realicen en la Universidad o por cuenta de ella.
Ambato, Junio de 2018
………. Srta. Becerra Cobos Erika Tatiana CI: 0103899878
DEDICATORIA
Este trabajo de investigación lo dedico a mi madre Gladys y abuelita Carmen quienes con su ejemplo han sabido enseñarme que con amor, sacrificio y constancia se pueden alcanzar los más grandes sueños. A mi hijo Nicolás por ser el motivo de mi vida cada día.
AGRADECIMIENTO
Al finalizar esta maravillosa etapa académica quiero dejar por sentado mi eterna gratitud a quienes conforman la Universidad Regional Autónoma de los Andes, de manera especial al Dr Roberto López coordinador de la Maestría en Farmacia Clínica y Hospitalaria quien me ha sabido dar su apoyo a lo largo de la etapa estudiantil, a mi tutor el Dr. Lester Wong quien con su don de gente, me ha sabido guiar de la mejor manera para el culminación de este proyecto. A toda mi familia por su apoyo incondicional y un eterno agradecimiento al personal de Docencia e Investigación del Hospital Regional Docente Vicente Corral Moscoso por haberme dado la oportunidad de realizar la presente investigación.
RESUMEN
Abstract
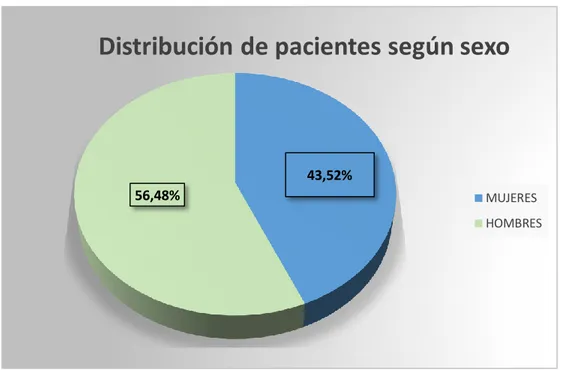
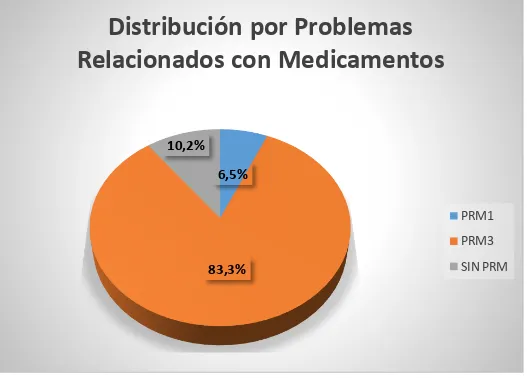
Acute appendicitis is the most common surgical emergency in the hospital that is studied. This disease is one of the ten most common pathologies, hence the importance of establishing an efficient use of medicine. For this reason, a retrospective cross-sectional descriptive field study was conducted on the non-compliance of the therapeutic protocol that tackles acute appendicitis and the expenses generated by this fact. This was done through the revision of 108 medical records from patients who suffered acute appendicitis in the Regional Hospital “Vicente Corral Moscoso”, during January to December 2016. The objective was to propose a pharmacotherapeutic follow-up aimed to accomplish the therapeutic protocols, efficient use and detection of problems related to medications. In order to collect information, the used methods were a documentary analysis, a synthetic analysis, a logical history and the “Dáder” method. After the research process, it was concluded that: most patients were men (56,48%). The 80% were young adults. The inflammatory appendicular phase had 40.7%. The most used antibiotic in the pre / trans and post-surgical process was ampicillin with sulbactam on a concentration of 76.9%, 3.7% and 24.1% respectively. The most used analgesic was Ketorolac (79.6%). The problems related to drugs found in the pre/trans and postsurgical were PRM3 83.3% / PRM1 6.5% and PRM3 50% / PRM1 45.4% respectively. The treatment budget when accomplishing the protocol were lower in relation to those of when not accomplishing. Finally, the proposal of Pharmacotherapeutic Follow-up for adult patients with acute appendicitis was presented.
ÍNDICE GENERAL
Introducción ... 1
Delimitación del problema ... 5
Objeto de investigación... 5
Campo de acción ... 5
Identificación de la línea de investigación ... 5
Objetivo general ... 5
Objetivos específicos ... 5
Idea a defender ... 6
Justificación del tema... 6
CAPÍTULO I. MARCO TEÓRICO ... 7
1.1 Generalidades ... 7
1.1.1 Definición ... 8
1.1.1.1 Apéndice ... 8
1.1.1.2 Apendicitis aguda ... 8
1.1.2 Epidemiología ... 8
1.1.3 Fisiopatología... 9
1.1.4 Diagnóstico ... 10
1.1.4.1 Clínico: ... 10
1.1.4.2 Laboratorio ... 10
1.1.4.3 Imágenes ... 11
1.1.4.4 Diagnóstico diferencial ... 11
1.1.5 Tratamiento ... 11
1.2.1 Definición ... 12
1.2.2 Elaboración de protocolos terapéuticos ... 13
1.2.2.1 Protocolo terapéutico para Apendicitis de acuerdo al Ministerio de Salud .. 14
Pública del Ecuador ... 14
1.2.2.2 Protocolo terapéutico para Abdomen Agudo de acuerdo al Ministerio de .. 16
Salud Pública del Ecuador ... 16
1.3 Seguimiento Farmacoterapéutico ... 19
1.3.1 Definición ... 19
1.3.2 Seguimiento farmacoterapéutico personalizado ... 19
1.3.3 Funciones del farmacéutico dentro del seguimiento farmacoterapéutico ... 20
1.3.4 Método Dáder ... 20
1.3.4.1 Oferta del servicio ... 21
1.3.4.2 Entrevista farmacéutica ... 22
1.3.4.3 Estado de situación ... 23
1.3.4.4 Fase de estudio ... 24
1.3.4.5 Fase de evaluación ... 25
1.3.4.6 Fase de intervención: ... 25
1.3.4.7 Resultado de la intervención (entrevistas sucesivas ... 26
1.3.5 Problemas relacionados con medicamentos... 26
1.3.5.1 Definición y clasificación de Problemas Relacionados con Medicamentos 28 (PRM).Consenso de Granada 199819 ... 28
1.3.5.2 Definición y clasificación de Problemas Relacionados con Medicamentos 29 (PRM). Segundo Consenso de Granada 2002.19 ... 29
1.4 Farmacoeconomía ... 31
1.4.1 Generalidades... 31
1.4.2 Perspectiva histórica ... 31
1.4.3 Definición ... 32
1.4.4 Tipos de evaluaciones económicas ... 32
1.5 Conclusiones parciales del capítulo ... 36
CAPÍTULO II. MARCO METODOLÓGICO Y ANALÍSIS Y DISCUSIÓN DE LOS RESULTADOS ... 37
2.1 Caracterización del sector de la investigación ... 37
2.1.1 Reseña histórica ... 37
2.1.2 Razón social ... 38
2.1.3 Elementos orientadores de la Institución ... 39
2.2 Procedimiento metodológico ... 40
2.2.1 Determinación del universo y la muestra ... 40
2.2.1.1 Criterios de inclusión: ... 41
2.2.1.2 Criterios de exclusión: ... 41
2.2.2 Modalidad de la investigación ... 41
2.2.3 Tipos de investigación ... 42
2.2.4 Métodos ... 42
2.2.4.1 Métodos Empíricos ... 42
2.2.4.2 Métodos teóricos ... 43
2.2.4.3 Método Dáder ... 43
2.2.5 Definición de las variables ... 44
2.2. 6 Técnicas e instrumentos ... 46
2.3 Evaluación de los resultados ... 46
2.3.1. Resultados y discusión ... 46
2.4 Conclusiones parciales del capítulo ... 66
CAPÍTULO III. PROPUESTA DEL INVESTIGADOR ... 67
3.1 Datos informativos ... 67
3.2 Antecedentes ... 67
3.3 Justificación ... 68
3.4 Objetivo general ... 68
3.5 Objetivos específicos ... 69
3.6 Desarrollo de la propuesta ... 70
3.7 Conclusiones parciales del capítulo ... 75
CONCLUSIONES GENERALES ... 76
RECOMENDACIONES ... 77
REFERENCIAS BIBLIOGRÁFICAS... 1
1
Introducción
La aplicación tanto de conocimientos como de técnicas de farmacoeconomía al sistema nacional de salud contribuye en gran medida a la obtención de un beneficio social a un costo razonable. El análisis económico de medicamentos permite establecer la eficiencia que tiene un tratamiento farmacológico respecto a otras opciones, con la finalidad de seleccionar aquella con un costo/efecto más favorable para el paciente o institución (1).
Los estudios de farmacoeconomía son aquellos que miden, identifican y comparan los costos y las consecuencias clínicas de los medicamentos (2), esto los hace acreedores de una gran importancia ya que constituyen una fuente para proponer una política de uso racional de medicamentos que esté acorde a la situación económica del país (1). La farmacoeconomía debe ir de la mano con el seguimiento farmacoterapéutico ya que este último previene, detecta y resuelve problemas relacionados con medicamentos de manera continua, sistemática y documentada, y por lo tanto, juntos mejoran la calidad de vida del paciente tanto en salud como en costos (3).
Alrededor del mundo se han realizado varios estudios tanto de farmacoeconomía como de seguimiento farmacoterapéutico que han demostrado la importancia de su aplicación en la toma de decisiones sanitarias.
2
incluido el farmacéutico clínico disminuyen errores de prescripción y mejora el cumplimiento de protocolos establecidos (4).
En otro estudio realizado en el año 2004 titulado “La aplicación práctica de la farmacoeconomía en la utilización de los medicamentos en Cuba”, se demostró que el costo de la antibioticoterapia con cefazolina en apendicitis aguda fue de $2,28 por paciente respecto al uso de ceftriaxona cuyo valor por paciente fue de $7, concluyendo que se puede realizar un uso eficiente en el tratamiento farmacológico con esta cefalosporina de primera generación (1).
De igual manera, en un estudio realizado en Cuba en el año 2014 denominado “Impacto farmacoeconómico de la revisión diaria de la prescripción de antibióticos controlados”, se demostró que de un total de prescripciones que fueron revisadas diariamente, el 83% resultó ser adecuado, sin embargo, el 17 % restante requirió de intervenciones farmacéuticas, tales como suspensión del tratamiento en un 9% (155 pacientes), modificación de dosis en 2% que corresponde a 34 pacientes y sustitución antibiótica en un 6% correspondiente a 103 pacientes, de ahí la importancia del seguimiento farmacoterapéutico por parte del profesional farmacéutico ya que con su intervención se rectificarán las terapias farmacológicas y se evitarán problemas relacionados con medicamentos (5).
En otro estudio realizado en España en el año 2004 titulado “Implantación de protocolos en un hospital universitario” se pudo demostrar que al establecer un seguimiento farmacoterapéutico de acuerdo a los protocolos propuestos para profilaxis antibiótica en el departamento de cirugía hubo un cumplimiento del 83,3% en los impresos de solicitud y un cumplimento de un 64,3% en lo que respecta a las intervenciones quirúrgicas, indicándose de esta manera que los resultados obtenidos demuestran una mejora en la adherencia farmacológica (6).
3
En el año de 1977 la Organización Mundial de la Salud (OMS) estableció por primera vez la lista de medicamentos esenciales que serviría de modelo para que todos los países elaboraran su propia lista con el objetivo fundamental de racionalizar el uso de los medicamentos. Debido a la gran variabilidad en la práctica clínica por parte de los prescriptores, durante los años ochenta aparece en América (Estados Unidos, Canadá) y en Europa (Inglaterra, Nueva Zelanda) entre otros países europeos las guías y protocolos de práctica clínica, empleadas como herramientas para un uso eficiente de medicamentos (7).
El empleo irracional e ineficiente de los medicamentos, principalmente en los hospitales, constituye un problema que afecta a la atención de salud en el mundo, ya que da lugar a un gasto innecesario de recursos que por lo general son escasos en la mayor parte de países, además de la gran implicación clínica que conlleva su uso inadecuado, de ahí la gran importancia que ejerce el ente rector del uso racional de medicamentos en los hospitales que es el Comité de Farmacoterapia, considerado como un instrumento para el mejoramiento de la calidad en salud (8).
A nivel mundial los antibióticos constituyen la tercera clase de fármacos más vendidos, con un gasto promedio anual entre siete millones y veinte y dos mil millones de dólares, de este total se estima que alrededor de cuatro o cinco mil millones corresponden a un gasto generado por la resistencias bacteriana, misma que es considerada como un preocupante problema de salud a nivel mundial, derivada del alto costo medicamentoso en comparación con el incremento de los niveles de pobreza y los bajos controles de su adecuado empleo (9).
En el año 2011 se conforma en el Ecuador el Comité Interinstitucional de Salud, quien es el encargado de la revisión y de la actualización de los protocolos terapéuticos, estos tienen como finalidad la estandarización de la prescripción farmacológica para dar lugar a un uso adecuado de medicamentos y evitar altos costos a nivel salud en el Ecuador (10).
4
de acuerdo a la epidemiología ésta se encuentra dentro de las 10 principales patologías del hospital, constituyéndose por lo tanto en una de las enfermedad prioritarias que debe ser tratada con la urgencia y calidad que amerita (11).
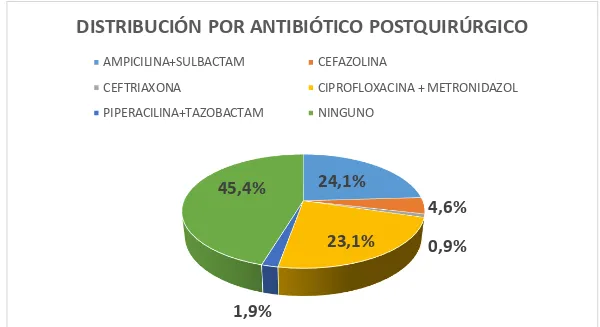
Los protocolos del Ministerio de Salud Pública del Ecuador para el manejo de dicha enfermedad de acuerdo a la fase apendicular, establece para apendicitis aguda no complicada el empleo de diclofenaco como analgésico y cefazolina como antibiótico y para apendicitis aguda complicada con infección peritoneal el empleo de antibióticos tales como ampicilina más gentamicina y metronidazol; ceftriaxona más gentamicina; e imipenem más gentamicina; para la analgesia no se indica un medicamento determinado (10). Sin embargo, al haber realizado un análisis retrospectivo de historias clínicas del servicio de cirugía de adultos del hospital, estos protocolos no son empleados en una gran cantidad de casos por parte de los médicos al momento de prescribir, dando lugar a un incumplimiento terapéutico de los mismos, ya que para apendicitis aguda no complicada en lugar de cefazolina se prescribe ampicilina + sulbactam y en lugar de diclofenaco se prescribe ketorolaco. De igual manera para apendicitis aguda complicada se emplea ampicilina más sulbactam, cefazolina, ciprofloxacino, metronidazol y piperacilina más tazobactam en lugar de los esquemas indicados.
5
de dólar por unidad), por lo tanto, mayor gasto del presupuesto hospitalario al ser una de las principales patologías que se manejan dentro de la institución.
Cabe recordar que de acuerdo a la Organización Mundial de la Salud “existe calidad de la Atención en la Salud, cuando hay un alto grado de excelencia profesional, uso eficiente de los recursos, mínimos riesgos para el paciente, alto grado de satisfacción del paciente e impacto final positivo en la salud” (10).
Delimitación del problema
El incumplimiento de los Protocolos terapéuticos del Ministerio de Salud pública para Apendicitis Aguda en pacientes adultos del Hospital Regional Docente Corral Moscoso incrementan los gastos institucionales.
Objeto de investigación Farmacia Clínica
Campo de acción
Protocolos terapéuticos y gastos institucionales en el Hospital Regional Docente Vicente Corral Moscoso.
Identificación de la línea de investigación Farmacología y Gestión farmacéutica.
Objetivo general
Diseñar un seguimiento farmacoterapéutico en pacientes adultos con Apendicitis aguda del Hospital Regional Docente Vicente Corral Moscoso.
Objetivos específicos
6
2. Determinar el uso de antibióticos y analgésicos en pacientes adultos con Apendicitis aguda en el Hospital Regional Docente Vicente Corral Moscoso. 3. Determinar los gastos institucionales en pacientes adultos con apendicitis
aguda en el Hospital Vicente Regional Docente Corral Moscoso.
4. Seleccionar los elementos técnicos científicos para la elaboración del diseño de seguimiento farmacoterapéutico en pacientes adultos con Apendicitis aguda. Idea a defender
Mediante el diseño de un seguimiento farmacoterapéutico en pacientes adultos con Apendicitis aguda, disminuirán los gastos institucionales referentes a esta patología en el Hospital Regional Docente Vicente Corral Moscoso.
Justificación del tema
7
CAPÍTULO I. MARCO TEÓRICO 1.1 Generalidades
La apendicitis aguda es considerada en la actualidad como la patología quirúrgica más frecuente en los servicios de urgencias quirúrgicas, siendo de acuerdo a las estadísticas mundiales la principal causa de abdomen agudo. El diagnóstico de apendicitis aguda en manos de médicos experimentados es de fácil reconocimiento, aunque en algunas situaciones podrían presentarse dificultades diagnósticas especialmente en mujeres embarazadas, niños y ancianos. Sin embargo según el médico francés Dieulafoy en el año de 1898 indicaba que es imposible conocer en qué momento pasa de apendicitis a una peritonitis ya complicada, por lo que aconsejaba nunca arrepentirse por operar una apendicitis aguda y sí por no hacerlo o hacerlo cuando ya es demasiado tarde. Es así por lo que en la actualidad entre un 10 a 15% de las apendicectomías realizadas son apéndices normales.
De acuerdo a la historia en la edad media se hace referencia a una enfermedad que se caracterizaba por una tumoración que contenía pus, la misma que se encontraba ubicada en la fosa iliaca derecha, por lo que se le dio el nombre de absceso de fosa ilíaca derecha, que según esa época era causada por la inflamación del ciego y no por la inflamación de la apéndice.
En 1815 el cirujano Dupuytren fue el primero en abrir la fosa ilíaca derecha y drenar el absceso.
8
El año de 1940, fue una fecha muy importante para el tratamiento de la apendicitis puesto que aparecieron los primeros antibióticos, con lo que se pudo reducir las posibles complicaciones infecciosas de la cirugía (12).
A través del desarrollo de la cirugía endoscópica nace la idea de realizar la apendicectomía laparoscópica, con lo que se constituye como una nueva técnica quirúrgica para el tratamiento de dicha enfermedad descrita por Semm en 1983 (13). 1.1.1 Definición
1.1.1.1 Apéndice
El apéndice es una prolongación del ciego y por lo tanto se encuentra ubicada en la fosa ilíaca derecha. Sus dimensiones varían entre 3 a 5 mm de diámetro y 6 a 10 cm de largo, presenta una arteria apendicular y está constituida por las cuatro capas del intestino (12).
1.1.1.2 Apendicitis aguda
Es la inflamación del apéndice vermiforme o cecal, debido a la obstrucción de la luz apendicular, lo que da lugar a un incremento de la presión intraluminal por la acumulación de moco debido a la poca elasticidad de la serosa (13).
1.1.2 Epidemiología
La apendicitis aguda es una de las urgencias quirúrgicas más habituales que se atienden en las instituciones de salud, se presenta con mayor frecuencia en pacientes que se encuentran entre la segunda y tercera décadas de la vida y menos frecuentemente en los extremos de la misma (14), aunque las apéndices perforadas son más comunes en estas edades (12).
9
disminución de la incidencia de apendicitis aguda en países desarrollados, mientras que en los países en vías de desarrollo hay un aumento de la misma, se cree que esta disminución es debido al aumento de consumo de fibra por parte de la población (12). 1.1.3 Fisiopatología
Existen en la actualidad varias teorías que pretenden explicar la fisiopatología de la apendicitis aguda, sin embargo la más aceptada al momento es aquella que describe una obstrucción del lumen apendicular como desencadenante (15).
En el 60% de los casos, esta obstrucción sería causada por una hiperplasia linfoidea la misma que se presenta más frecuentemente en pacientes jóvenes; en el 35% la causa sería un fecalito presente en un mayor porcentaje en individuos adultos y en el resto de casos sería debido a tumores, estenosis infamatorias, parásitos (12) y cuerpos extraños tales como semillas o pequeños huesos de animales, todo esto favorece a la producción y secreción de moco y al crecimiento bacteriano, con lo que se da lugar a la distensión de la pared y al aumento de la presión en la luz apendicular (15). Esta distensión genera un estímulo sobre los nervios del dolor visceral, lo que trae como consecuencia un difuso dolor abdominal en el paciente que sufre de dicha patología, a esta etapa se la conoce como Apendicitis congestiva /catarral/inflamatoria.
10
1.1.4 Diagnóstico
1.1.4.1 Clínico: aunque existen varios métodos para determinar si es o no una apendicitis, el examen físico por parte del médico cirujano y la evolución del dolor en el paciente, continúan siendo las piedras angulares a la hora de diagnosticar esta patología (15).
En el año de 1902 Murphy describió la evolución del dolor, misma que se encuentra presente en el 60% de los casos de pacientes con apendicitis. Al comienzo el dolor es visceral, moderado y difuso a nivel periumbilical o epigástrico, pero a medida que la inflamación de la apéndice va en progreso el dolor aumenta en intensidad y se localiza en la fosa ilíaca derecha. Otro síntoma presente en casi el 100% de los casos es la anorexia; las náuseas aparecen luego de presentado el dolor inicial, que pueden evolucionar a vómitos en el 50%, pero no son prolongados ni en abundante cantidad. Entre los signos importantes presentes en esta patología se destacan la fiebre, misma que aumenta a medida que el apéndice se perfora; otro signo es el de Blumberg cuando aparece un dolor muy intenso al descomprimir la fosa ilíaca derecha; el punto de McBurney es un punto de dolor que se encuentre en la mitad de la línea que une el ombligo con la espina ilíaca antero superior derecha; el signo del Psoas es otro punto de dolor que se genera al acostar al paciente en posición lateral izquierda y al extender el muslo derecho; el signo de Rovsing se describe como el dolor generado en la fosa ilíaca derecha al comprimir la fosa izquierda; con el signo del Obturador se presenta dolor a nivel del hipogastrio al rotar la pierna derecha internamente (12).
1.1.4.2 Laboratorio
11
1.1.4.3 Imágenes
Los estudios por imágenes también son importantes a la hora de diagnosticar esta patología, entre estos tenemos rayos x, ecografías y tomografías, de todos estos la de mayor eficacia es la tomografía, pero debido a su alto costo únicamente es reservado para pacientes de alto riesgo de perforación apendicular como son inmunosuprimidos, niños y ancianos donde el diagnóstico suele ser confuso (12).
1.1.4.4 Diagnóstico diferencial
Existen otras patologías que pueden generar confusión sintomática con apendicitis, por lo que se debe realizar un correcto diagnóstico diferencial, entre estas se encuentran: pancreatitis, tumores en el ciego, litiasis, enfermedad inflamatoria pélvica, embarazo ectópico, endometriosis, úlcera péptica perforada entre otras (12).
1.1.5 Tratamiento
12
solo tres días es suficiente. En términos generales lo que se recomienda es suspender el tratamiento antibiótico una vez que ha cedido la fiebre, hay disminución de la leucocitosis, tolere las comidas y disminuya el dolor (14).
Finalmente para la apendicectomía, se puede emplear la técnica convencional que es la abierta, la misma que consiste en realizar una incisión en el punto de Mc Burnney para poder extirparla; o la técnica laparoscópica que permite la visualización de toda la cavidad a través de una endocámara y la posterior extirpación del apéndice (12). En cuanto a los dos técnicas quirúrgicas indicadas, de acuerdo a la literatura la más aceptada es la laparoscópica, pues al poder visualizar ampliamente la cavidad peritoneal, será de gran apoyo al momento de presentarse complicaciones tales como peritonitis, además que con esta técnica moderna, disminuyen infecciones en la herida, hay menor estancia hospitalaria, menor costos para la institución o paciente y una pronta realimentación y movilización (16).
1.2 Protocolos terapéuticos 1.2.1 Definición
“Un protocolo es el planteamiento y la solución de un problema. Un protocolo es un algoritmo racional, una secuencia ordenada de pasos, en la cual se define un problema y sus características, los objetivos terapéuticos y en términos de la mejor evidencia se escoge el medicamento o tratamiento de elección, junto con la aplicación de los procedimientos para que el paciente cumpla con éxito su tratamiento” (10).
Racionalizar significa normalizar. Los mejores servicios de salud alrededor mundo, se caracterizan por presentar sus procedimientos terapéuticos estandarizados, por lo tanto la normalización en lo referente a la prescripción médica, a través de guías o de protocolos terapéuticos constituye un método efectivo para el uso eficiente de los medicamentos.
13
disminuir las variaciones en la práctica médica, ya que estos protocolos estarán basados en evidencia científica y con ello disminuirán los altos gastos causados por esta variabilidad médica (10).
1.2.2 Elaboración de protocolos terapéuticos
De acuerdo al Ministerio de Salud Pública del Ecuador 2012, el formulario básico para la elaboración de un protocolo terapéutico debe estar constituido por:
- Título: En donde se describe la enfermedad y/o síndrome en una o dos palabras, seguida de la codificación correspondiente a la clasificación internacional de enfermedades CIE 10.
- Problema: Donde se detallará la descripción clínica de la enfermedad y/o síndrome, además se incluirán datos fisiopatológicos y epidemiológicos. - Objetivos terapéuticos: Estos deben estar enfocados particularmente, en que
es lo que se busca con el tratamiento seleccionado, de acuerdo al siguiente orden de prioridad que es curar, aliviar y prevenir.
14
1.2.2.1 Protocolo terapéutico para Apendicitis de acuerdo al Ministerio de Salud Pública del Ecuador
Apendicitis
Codificación CIE 10 K35.9 Apendicitis
Problema: La apendicitis es originada por la Inflamación del apéndice cecal, debido por lo general a una causa infecciosa, se cree que haya una predisposición hereditaria; es rara en lactantes, en los niños suele presentarse con similitud en ambos sexos, su máxima incidencia es durante la adolescencia y entre los veinte y veinte y cinco años (10).
Objetivos terapéuticos:
a.- Extirpar el apéndice quirúrgicamente
b.- Prevenir posibles complicaciones infecciosas peritoneales (10). Tratamiento quirúrgico:
a.- Apendicetomía abierta o laparoscópica. b.- Ayuno de seis horas antes de cirugía (10). Selección del medicamento de elección (10):
“Principios activos
Eficacia Seguridad Conveniencia Niveles
15
Cefazolina +++ +++ +++ 1-2-3”
Medicamentos de elección:
Principio activo: Diclofenaco (analgésico).
Presentación: Ampolla que contiene la forma farmacéutica de líquido parenteral de 75 mg intravenoso e intramuscular, tabletas de 25 – 100 mg y supositorio de 12.5 - 100 mg.
Posología: Para control del dolor en niños mayores de doce años y adultos, la dosificación es de 75 – 150 mg al día de diclofenaco intramuscular. Para niños mayores de doce meses está indicado de 0.5 – 3 mg/kg/día o máximo dos veces al día, durante un tiempo no mayor a dos días. Tan pronto como sea posible rotar la medicación a vía oral.
Precauciones: Se debe evitar la administración prolongada del medicamento.
Efectos indeseables: Anorexia, dolor abdominal, constipación, úlceras, hemorragias gastrointestinales, somnolencia, cefalea, confusión mental, retención de líquidos, exantemas (10).
Principio activo: Cefazolina (antibiótico).
16
Observaciones: Es indispensable una correcta hidratación. Este protocolo está indicado en apendicitis no complicada; para apendicitis aguda con infección peritoneal se debe emplear el protocolo para abdomen agudo que se describirá a continuación (10).
1.2.2.2 Protocolo terapéutico para Abdomen Agudo de acuerdo al Ministerio de Salud Pública del Ecuador
Abdomen Agudo Codificación CIE 10 R10.0 Abdomen agudo
Problema: El abdomen agudo es causado por la contaminación peritoneal debido a la ruptura de una víscera hueca, a un trauma o a un proceso inflamatorio. La cavidad peritoneal es contaminada por gérmenes Gram negativos tales como Enterobacter faecales, Escherichia coli, Pseudomona aeruginosa y también por gérmenes anaerobios (10).
Objetivos terapéuticos: a.- Extirpación del apéndice.
b.- Eliminar los microorganismos causantes de la infección (10). Selección del medicamento de elección (10):
“Principios activos Eficacia Seguridad Conveniencia Niveles
Ampicilina + gentamicina + metronidazol
++ ++ +++ 2-3
Ceftriaxona + gentamicina +++ ++ ++ 2-3
17
Una vez diagnosticado el paciente, se debe instaurar de manera inmediata, un tratamiento empírico, contra los posibles gérmenes causantes, que pueden ser Gram positivos, Gram negativos y anaerobios, hasta que lleguen los resultados de los cultivos tanto de sangre como de secreciones, estos cultivos permitirán determinar el o los agentes causales y su correspondiente tratamiento antimicrobiano. También se debe administrar soluciones cristaloides, que ayudarán a mantener la presión venosa central en niveles adecuados, es decir entre 8 a 12 milímetros de mercurio (10). Medicamentos de elección:
Principio activo: Ampicilina (antibiótico)
Presentación: Vial que contiene la forma farmacéutica de sólido parenteral de 500mg o 1 gramo
Posología: En adultos se debe administrar de 1 a 2 gramos cada 6 horas, por vía intravenosa, con una dosis máxima de hasta 12 gramos al día.
En niños menores de 6 años la dosificación es de 100 a 200 mg/kg/día, con una frecuencia de cada 6 horas (10).
Principio activo: Gentamicina (antibiótico)
Presentación: Ampolla que contiene la forma farmacéutica de líquido parenteral de 20mg 80mg/2ml.
Posología: En adultos se debe administrar 80 mg ya sea por vía intramuscular o intravenosa, con un intervalo de cada 8 horas. En niños mayores de la dosis es de 5 mg/kg cada 12 horas.
Recomendación: Puede emplearse el antibiótico Amikacina en lugar de Gentamicina, en una dosificación para adultos de 7.5 mg/kg cada doce horas, por vía intravenosa o muscular; o podría también administrarse 5 mg/kg cada 8 horas, siendo la dosis máxima de 1.5 gramos al día (10).
18
Presentación: Ampolla que contiene la forma farmacéutica de líquido parenteral de 500mg/100ml; tabletas de 250-500 miligramos y solución oral de 125-250mg/5ml. Posología: En adulto 800 mg por vía oral al inicio, seguido por 500 mg cada 8 horas. En niños la dosificación es de 7.5 mg/kg cada 8 horas. Cuando se presenta infecciones por anaerobios se debe administrar una infusión intravenosa de metronidazol por siete días.
Recomendación: Puede emplearse el antibiótico Clindamicina en lugar de Metronidazol, con una dosis para adulto de 150 – 300 mg cada 6 horas por vía oral; o 600 - 900 mg cada 8 horas por vía intravenosa (10).
Principio activo: Ceftriaxona (antibiótico)
Presentación: Vial que contiene la forma farmacéutica de sólido parenteral de 500mg a 1 gramo.
Posología: En adultos se debe administrar 1 g diariamente; hasta 2–4 gramos diariamente cuando son infecciones severas.
Recomendación: Puede emplearse el antibiótico Ceftazidima en lugar de Ceftriaxona, con una dosis para adultos de 1 gramo cada 8 o cada 12 horas por vía intravenosa o muscular, con una dosis máxima de seis gramos al día. En niños de 1 mes hasta 12 años la dosis es de 90 a150 mg/kg/día por vía intravenosa (10).
Principio activo: Imipenem (antibiótico)
19
1.3 Seguimiento Farmacoterapéutico
El seguimiento farmacoterapéutico implícitamente presenta dos connotaciones, la primera, que éste es un servicio dirigido al paciente y la segunda que está relacionada, a la gran responsabilidad que tiene que cumplir el farmacéutico, para el desarrollo de este seguimiento (17).
1.3.1 Definición
El seguimiento farmacoterapéutico se lo define, como la práctica profesional del farmacéutico, cuyo objetivo es detectar problemas relacionados con medicamentos (PRM), con la finalidad de prevenir y resolver resultados negativos asociados a medicamentos (RNM). Este seguimiento se lo realiza de manera continua, sistemática y documentada, en el que se trabajará de manera conjunta con el paciente y con el resto del equipo de salud, para alcanzar resultados positivos en cuanto al mejoramiento de la calidad de vida del paciente.
Para una explicación más puntual de este proceso, se detalla que debe ser continuo, es decir, que el farmacéutico realizará el seguimiento de manera indefinida, para detectar en cualquier momento, los problemas relacionados con medicamentos que se presenten y así actuar de manera oportuna; debe ser sistemático, lo que implica, que debe seguir directrices de manera ordenada y concatenadas unas con otras y finalmente debe ser documentado, es decir se deben registrar todas las actividades realizadas concernientes al proceso, todo ello apuntala, al mejoramiento de salud de cada uno de los pacientes (17).
1.3.2 Seguimiento farmacoterapéutico personalizado
20
El éxito de un tratamiento farmacológico, dependerá de la adecuada coordinación que haya entre paciente y el equipo de salud con el farmacéutico, ya que esta coordinación, permitirá la pronta detección de cualquier problema relacionado con el tratamiento, y por ende la disminución de la morbilidad y mortalidad asociada al uso de los medicamentos (18).
1.3.3 Funciones del farmacéutico dentro del seguimiento farmacoterapéutico De manera general, las funciones del farmacéutico dentro del Seguimiento Farmacoterapéutico, se las puede resumir en tres peldaños:
1.- Análisis de la situación: El farmacéutico deberá analizar, en qué situación se encuentra el paciente, en relación con su problema de salud y los medicamentos que está empleando, es decir realizará una evaluación de la farmacoterapia.
2.- Plan de acción: En torno a la evaluación de la farmacoterapia, se tomarán todas las acciones pertinentes para prevenir y/o resolver, cualquier problema relacionado con medicamentos.
3.-Seguimiento: El farmacéutico continuamente, debe verificar que el plan de acción se esté cumpliendo (17).
1.3.4 Método Dáder
El Método Dáder, es definido como un proceso operativo de pautas simples y claras, que permite al farmacéutico la realización del seguimiento farmacoterapéutico a cualquier paciente que lo requiera. Este seguimiento será continuo, sistemático y documentado. Su desarrollo permitirá evaluar el estado situacional y la farmacoterapia empleada en el paciente y a la vez solucionar posibles problemas relacionados con medicamentos.
Este método fue desarrollado en España, por un grupo de investigación en atención farmacéutica de la Universidad de Granada, éste puede ser adaptable a cualquier ámbito asistencial en donde sea requerido su empleo.
21
el profesional, debe realizar un historial farmacoterapéutico del paciente, basado en la información recopilada acerca de sus problemas de salud y los medicamentos que está tomando; en base a esta información se establecerá el estado situacional del paciente; a partir de este, se podrán identificar cada uno de los problemas asociados a los medicamentos si es que los hubiere, tales como interacciones medicamentosas, reacciones adversas, falta de adhesión al tratamiento etc, que pueden dar lugar a un resultado negativo en la terapia del paciente que es precisamente lo que se quiere evitar a través del empleo del método. Finalmente con toda esta información, el profesional farmacéutico, elaborará un plan de acción, que permitirá obtener resultados positivos en la terapia farmacológica del paciente (17).
El método Dáder está constituido por siete etapas que se detallan a continuación: 1.3.4.1 Oferta del servicio
Esta primera etapa, tiene como finalidad indicar de forma clara y concreta, en que consiste la prestación sanitaria que va a recibir el paciente por parte del farmacéutico, es decir se explicará qué es el servicio y qué se pretende con el mismo. El propósito de esta etapa, es incorporar al paciente al servicio de seguimiento farmacoterapéutico, cuyo objetivo es la máxima efectividad en la farmacoterapia.
El paciente es claramente el destinatario del servicio y es quien aceptará o rechazará el mismo, esto se da por lo general en farmacias comunitarias. Sin embargo en otros ámbitos asistenciales como en los hospitales por ejemplo, esta oferta del servicio al paciente puede ser precedida, por la oferta a otros integrantes del equipo de salud que generalmente suelen ser los médicos, que son los responsables directos de la prescripción y quienes determinarán la conveniencia de este servicio sanitario (17). El servicio de seguimiento farmacoterapéutico, se ofertará a cualquier paciente en general o cuando se perciba las siguientes causas:
- El paciente consulta al farmacéutico, acerca de la administración de uno o varios medicamentos en particular.
22
- El paciente informa al farmacéutico, acerca de algún efecto detectado al momento de tomar los medicamentos prescritos
- El paciente solicita directamente, el servicio de seguimiento farmacoterapéutico. Al momento de ofertar el servicio, el farmacéutico debe emplear técnicas de comunicación equilibradas, es decir, en donde por un lado, no se destaque los posibles aspectos negativos de los medicamentos, ya que el paciente se podría asustar y no querer el servicio, y por otra parte tampoco exagerar acerca de los beneficios del seguimiento farmacoterapéutico, porque el paciente puede crear falsas expectativas. Además debe quedar claro, que a través de esta oferta del servicio se desea conseguir, el máximo beneficio de los medicamentos; que el farmacéutico no sustituirá a ningún otro profesional de la salud y que es importante la colaboración del paciente (17).
1.3.4.2 Entrevista farmacéutica
Las entrevistas farmacéuticas, son consideradas como la base del seguimiento farmacoterapéutico y dependen en gran medida de la comunicación que haya entre el
paciente y el farmacéutico.
El flujo de la información es bidireccional, es decir además de que el farmacéutico recopile los datos proporcionados por el paciente, debe también aportar información, que permita resolver dudas que presente el paciente, por lo tanto la entrevista debe ser una actividad activa y no pasiva, en donde el paciente sienta que el encuentro con
el farmacéutico ha sido provechoso.
El objetivo de la primera entrevista, es obtener de parte del paciente, toda la información necesaria acerca del historial medicamentoso y de los problemas de salud que le aquejan, con ello se elaborará la historia farmacoterapéutica necesaria para el seguimiento.
23
la información puede ser obtenida de las historias clínicas, misma que puede ser contrastada y/o complementada durante la entrevista farmacéutica.
El Método Dáder de Seguimiento farmacoterapéutico ha dividido en tres fases la primera entrevista, mismas que se detallan a continuación:
a. Preocupaciones y problemas de salud: En esta primera fase de la entrevista, se debe realizar una pregunta abierta, misma que permita obtener la más completa información, acerca de las preocupaciones y problemas de salud que presente el paciente, es decir que le permita al farmacéutico conocer, cuando inicio el problema de salud, cual es la percepción que tiene el paciente acerca de su problema, cuáles son sus hábitos de vida y sus expectativas.
b. Medicamentos: En la segunda fase de la entrevista, el farmacéutico se centrará en los medicamentos que está tomando o están siendo administrados al paciente, indagará acerca del conocimiento y adherencia que tenga el paciente en cuanto a ellos.
c. Repaso general por sistemas: Esta tercera fase permite obtener datos acerca del funcionamiento del organismo, desde la cabeza a los pies, con la finalidad de descubrir la existencia de otros problemas de salud, que el paciente no haya informado con anterioridad (17).
1.3.4.3 Estado de situación
El estado de situación es un documento, donde se resume la relación de los medicamentos empleados con los problemas de salud del paciente a una fecha determinada. Es elaborado a partir de la información de la entrevista, es decir con la historia farmacoterapéutica; este permitirá tener una visión global y esquematizada acerca del estado del salud del paciente.
24
de situación, por lo tanto la información que necesita ser complementada, deberá basarse en la revisión diaria de la ficha de la historia clínica del paciente.
En términos generales, el estado de situación es elaborado con los siguientes fines: a.- Validar la farmacoterapia del paciente.
b.- Tener una visión general sobre el estado de salud del paciente. c.- Presentar el caso en una sesión clínica (17).
1.3.4.4 Fase de estudio
Esta es la etapa que permite profundizar en el conocimiento, tanto de los medicamentos como de los problemas de salud que aquejan al paciente, por lo tanto se identificarán problemas relacionados con medicamentos y resultados negativos a medicamentos.
Esta fase de estudio se basa en la búsqueda de la mejor evidencia científica que se tenga al momento, ya que los avances científicos están en continua evolución y por lo tanto la necesidad de información actualizada.
En términos generales, en base a la fase de estudio se podrá realizar las siguientes actividades:
a.- Analizar la necesidad, la efectividad y la seguridad de la medicación que está siendo empleada en el paciente, para tratar un problema de salud determinado y en una fecha establecida.
b.- Diseñar un plan de acción, en el que están inmersos el paciente y el equipo de salud, con la finalidad mejorar los resultados de la farmacoterapia.
25
1.3.4.5 Fase de evaluación
El objetivo de esta fase de evaluación, es identificar los posibles resultados negativos asociados a los medicamentos que pudiera presentar el paciente o los que ya presentase.
En esta fase se evaluará la necesidad, efectividad y seguridad de la terapia farmacológica que está recibiendo el paciente. Se considera que un medicamento es necesario, cuando el paciente presente una enfermedad o problema de salud que justifique su empleo; caso contrario si fuera innecesario su empleo, se habrá detectado un problema relacionado con medicamentos, mismo que podría estar produciendo un resultado negativo a medicación.
Un medicamento o un conjunto de medicamentos, son considerados efectivos cuando
alcanzan el objetivo terapéutico deseado.
Se considera que un medicamento es seguro cuando no produce o no agrava algún
problema de salud.
Esta evaluación se realizará con cada uno de los medicamentos, que se le esté administrando al paciente, de tal manera que al final se tendrá un listado de los resultados negativos a medicación que presente el tratamiento farmacológico a una fecha determinada (17).
1.3.4.6 Fase de intervención:
26
resultados negativos a la medicación y obtener la máxima efectividad del tratamiento prescrito por los profesionales médicos.
Las intervenciones realizadas por el farmacéutico se clasifican en tres categorías, primero las que intervienen en la cantidad del medicamento, segundo las que intervienen en la estrategia farmacológica y tercero las que intervienen en la educación al paciente. Cuando las intervenciones deban ser comunicados a otros profesionales de salud, como es en el caso de hospitales, estas deben ser pasadas por escrito, para
evitar cualquier tipo de confusión.
Para cada intervención debe haber una fecha de inicio de la intervención, una fecha de revisión de la misma y una fecha de valoración del resultado de la intervención establecida.
1.3.4.7 Resultado de la intervención (entrevistas sucesivas
El objetivo de esta fase es evaluar, la aceptación que haya tenido cada una de las intervenciones realizadas por el farmacéutico, para la resolución de los problemas de salud que presente un determinado paciente. Con los resultados de las intervenciones realizadas, se cierra el proceso del seguimiento farmacoterapéutico, a partir de este momento el seguimiento se vuelve cíclico y sólo finaliza cuando el paciente, el farmacéutico y los otros profesionales de la salud decidan terminarlo (17).
1.3.5 Problemas relacionados con medicamentos
27
pública .Los estudios realizados acerca de estos fallos en la medicación, han sido muy numerosos es así que en el año de 1990 Strand y colaboradores, publicaron el primer artículo en el que se hacía referencia a los Problemas Relacionados con Medicamentos (PRM) o su traducción al inglés “drug-related problems”, donde lo definieron como “la experiencia indeseable del paciente que involucra a la terapia farmacológica y que interfiere real o potencialmente con los resultados deseados en el paciente” (19).
Para que un evento sea considerado como un Problema Relacionado con Medicamentos, debe presentar dos condiciones: la primera que el paciente experimente una sintomatología o una enfermedad y la segunda que aquellas tengan una relación identificable con la medicación prescita al paciente (19).
Strand y colaboradores, también presentaron una clasificación de los Problemas Relacionados con Medicamentos divididas en 8 categorías, pero no tenían criterio de agrupación. Esta fue modificada en el año de 1998 ya que se suprimió las “interacciones”, puesto que se consideró que eran una causa de los Problemas Relacionados con Medicamentos más no un PRM Álvarez de Toledo y colaboradores en base a esta segunda clasificación, establecieron una nuevo cambio, donde se suprimió al “incumplimiento” puesto que es una causa de Problemas Relacionados con Medicamentos, más no un PRM.
28
1.3.5.1 Definición y clasificación de Problemas Relacionados con Medicamentos
(PRM).Consenso de Granada 199819
Definición: “Un PRM es un Problema de Salud vinculado con la farmacoterapia y que interfiere o puede interferir con los resultados de salud esperados en el paciente, entendiendo por Problema de Salud, todo aquello que requiere, o puede requerir una acción por parte del agente de salud, incluido el paciente” (19).
Clasificación: “Indicación:
PRM 1: El paciente no usa los medicamentos que necesita. PRM 2: El paciente usa medicamentos que no necesita Efectividad:
PRM 3: El paciente usa un medicamento que está mal seleccionado.
PRM 4: El paciente usa una dosis, pauta y/o duración inferior a la que necesita. Seguridad:
PRM 5: El paciente usa una dosis, pauta y/o duración superior a la que necesita. PRM 6: El paciente usa un medicamento que le provoca una Reacción Adversa a Medicamentos” (19).
29
1.3.5.2 Definición y clasificación de Problemas Relacionados con Medicamentos
(PRM). Segundo Consenso de Granada 2002.19
Definición: “Los PRM son problemas de salud, entendidos como resultados clínicos negativos, derivados de la farmacoterapia que, producidos por diversas causas, conducen a la no consecución del objetivo terapéutico o a la aparición de efectos no deseados” (19).
Clasificación: “Necesidad
PRM1: El paciente sufre un problema de salud, consecuencia de no recibir una
medicación que necesita.
PRM2: El paciente sufre un problema de salud, consecuencia de recibir una medicación que no necesita.
Efectividad
PRM3: El paciente sufre un problema de salud, consecuencia de una inefectividad no
cuantitativa de la medicación.
PRM4: El paciente sufre un problema de salud, consecuencia de una inefectividad cuantitativa de la medicación
Seguridad
PRM5: El paciente sufre un problema de salud, consecuencia de una inseguridad no
cuantitativa de un medicamento.
PRM6: El paciente sufre un problema de salud, consecuencia de una inseguridad cuantitativa de un medicamento” (19).
30
definen estos dos términos, siendo así que los PRM, son considerados como situaciones, que en el proceso de utilización de medicamentos causan o podrían causar la aparición de un RNM; y los RNM se definen como los resultados que se presentan en la salud del paciente que no están adecuados de acuerdo al objetivo de la farmacoterapia. En este tercer consenso se da lugar a la clasificación de los Resultados Negativos asociados a la Medicación en base a tres criterios que son necesidad, efectividad y seguridad.
1.3.5.3 Clasificación de Resultados Negativos asociados a la Medicación (RNM) Tercer Consenso de Granada. 2007 (19).
“Necesidad
- Problema de salud no tratado: El paciente sufre un problema de salud asociado a no recibir una medicación que necesita
- Efecto de medicamento innecesario: El paciente sufre un problema de salud asociado a recibir un medicamento que no necesita
Efectividad
- Inefectividad no cuantitativa: El paciente sufre un problema de salud asociado a una inefectividad no cuantitativa de la medicación Inefectividad cuantitativa: El paciente sufre un problema de salud asociado a una inefectividad cuantitativa de la medicación.
Seguridad
- Inseguridad no cuantitativa: El paciente sufre un problema de salud asociado a una inseguridad no cuantitativa de un medicamento.
31
1.4 Farmacoeconomía 1.4.1 Generalidades
Durante los últimos años han aumentado los gastos en salud y el empleo de medicamentos, lo cual ha llamado la atención por parte de los entes sanitarios.
Este aumento puede ser debido entre otras causas, a la falta de estandarización en la prescripción médica, costos exagerados de medicamentos y por ende ganancias exorbitantes de las farmacéuticas debido a una falta de regulación de los precios. Por lo tanto las entidades sanitarias de los gobiernos en curso, deben hacer hincapié en la regulación de estos factores causantes del problema.
De ahí la importancia que representa la farmacoeconomía en la salud de los pueblos, es especial de aquellos que se encuentran en vías de desarrollo, ya que mediante ella se elaboran sistemas de salud más eficientes, debido al uso racional de los recursos (20).
1.4.2 Perspectiva histórica
La farmacoeconomía es una ciencia relativamente joven, derivada de la economía de la salud.
Alrededor de los años sesenta, surge la farmacéutica como disciplina y a la vez toma gran importancia la economía en salud. Diez años después en la década de los setenta, nacen los conceptos de costo/beneficio y costo/efectividad; es así que Bootman y colaboradores en el año de 1979 realizaron un estudio de costo/beneficio acerca del empleo de aminoglucósidos en pacientes quemados con septicemia; en esta década además es publicado el primer libro especializado en economía en salud. El término farmacoeconomía es acuñado por Townsend en el año de 1986
32
1.4.3 Definición
La Farmacoeconomía es definida como la ciencia que estudia la evaluación económica de medicamentos y se amplía a todas aquellas actividades relacionadas con la atención farmacéutica.
La evaluación económica de medicamentos, es considerada una rama de una disciplina mayor que es la evaluación económica de las tecnologías sanitarias, la cual pretende buscar aquellas opciones que presenten un impacto sanitario más eficiente, es decir no se trata de economizar lo máximo posible, sino de hacer el mejor uso posible de los recursos económicos disponibles.
Por lo tanto la evaluación económica es definida como la aplicación tanto de métodos como de principios de la economía a la terapia con medicamentos, cuyo objetivo es hacer elecciones más racionales.
Los profesionales de la salud por lo tanto, deben actuar con libertad responsable, es decir tomando decisiones clínicas eficientes, para de esta manera tratar a los pacientes con los máximos recursos posibles que un pueblo puede gastar.
Para que una evaluación económica sea completa tiene que presentar dos condiciones, las mismas que se detallan a continuación: “que se comparen dos o más alternativas y que se comparen tanto los efectos sobre los recursos (costes) como los efectos sobre la salud (llamados en ocasiones beneficios o resultados” (21).
1.4.4 Tipos de evaluaciones económicas
Existen dos tipos de evaluaciones las parciales y las completas.
Las evaluaciones parciales son aquellas que se realizan cuando solo se analiza una alternativa, o en su defecto cuando se analizan varias alternativas, pero solo se valoran Las evaluaciones completas son aquellas en las que se comparar varias alternativas y se valoran los efectos sobre la salud y los efectos sobre los recursos.
Se distinguen cuatro tipos de evaluaciones completas: - Minimización de costes
33
- Coste/beneficio (21).
a.- Análisis de minimización de costos: Este tipo de evaluación económica se realiza cuando se comparan dos o más opciones, cuya característica es que tienen el mismo efecto sobre la salud, misma efectividad y eficacia, y mismos efectos secundarios. Por lo que se compararían sus costos y lógicamente se elegiría la opción más económica entre ellas.
Es considerada una evaluación económica completa, debido a que no es que no se analicen los efectos que tienen sobre la salud, sino que previamente ya se han valorado y se ha determinado que son iguales y por lo tanto el resultado se centra en la comparación de los costes.
Las situaciones en las que los efectos sobre la salud son los mismos entre las diferentes opciones o alternativas son escasas, ya que por lo general difieren en alguno de ellos (21).
La determinación de la equivalencia es un punto crítico antes de empezar a realizar este tipo de análisis económico, se puede obtener esta información de estudios de ensayos clínicos controlados o de meta-análisis. Aunque la equivalencia por lo general casi nunca es exacta, se debe emplear intervalos de confianza y establecer rangos que permitan aceptar la equivalencia. Otro punto importante es la determinación de la dosis equi-efectiva cuya información también puede ser encontrada en ensayos clínicos iniciales o en estudios postcomercialización. (20).
34
Una condición muy importante es que los efectos de los tratamientos sean medidos en las mismas unidades de efectividad, por ejemplo en años de vida, disminución o aumento de la presión arterial en milímetros de mercurio, etc (21)
Un aspecto importante a tomar en cuenta es que este tipo de evaluación es importante cuando se requiere justificar inversiones en campos sanitarios. Para la realización del análisis de los resultados obtenidos con este tipo de evaluación, son considerados importantes dos indicadores:
- El primer indicador es la Razón Costo Efectividad Media cuyas siglas son RCEM, la misma que es obtenida al dividir el costo neto de la intervención para su beneficio neto (efectividad). Siendo así que las intervenciones que presenten un RCEM bajas son costo-efectivas es decir son eficientes, ya que tienen un costo menor por cada unidad de efectividad; y las que presenten un RCEM altas son poco eficientes.
- El segundo indicador es la Razón de Costo Efectividad Incremental cuyas siglas son RCEI, el cual compara costos y resultados entre las opciones de estudio. Por lo general es este tipo de evaluación se suele comparar un nuevo fármaco con el más está siendo usado comercialmente par una determinada patología (20).
c.- Análisis de Coste/utilidad: Es un tipo de evaluación económica que es semejante al análisis de coste-efectividad, pero con la diferencia de que en éste la efectividad se ajusta por la calidad de vida.
Se comparan varias opciones y los efectos sobre los recursos son valorados en unidades monetarias y los efectos sobre la salud en calidad de vida. La unidad que con mayor frecuencia es empleada para valorar los efectos sobre las salud son los años de vida ajustados por calidad de vida, cuyas siglas son AVAC o en inglés quality-adjusted life year (QALY ) (21).
35
36
1.5 Conclusiones parciales del capítulo
- La apendicitis aguda es considerada como la patología quirúrgica más frecuente que se presenta en los servicios de urgencias quirúrgicas, siendo de acuerdo a las estadísticas mundiales la principal causa de abdomen agudo. Es así que esta enfermedad constituye una de las diez principales patologías que se presentan en el Hospital Regional Docente Vicente Corral Moscoso de acuerdo a su epidemiología, de ahí la importancia del correcto manejo de esta enfermedad.
- El seguimiento farmacoterapéutico constituye una actividad científica invaluable e indispensable, que debe aplicarse de forma permanente en las terapias farmacológicas de todo paciente que se encuentre hospitalizado, ya que promueve el uso racional de medicamentos a través de la coordinación entre el farmacéutico y resto de equipo de salud.
37
CAPÍTULO II. MARCO METODOLÓGICO Y ANALÍSIS Y DISCUSIÓN DE LOS RESULTADOS
2.1 Caracterización del sector de la investigación
El Hospital Regional Docente Vicente Corral Moscoso, es regentado por la Coordinación Zonal de Salud 6 y el Ministerio de Salud Pública, se encuentra enca minado a establecer una excelencia organizacional y operacional, con una dimensión financiera que se encuentre acorde a la realidad del país, logrando una satisfacción de nuestros pacientes.
El Plan Estratégico del Hospital Regional Docente Vicente Corral Moscoso es la mejor carta de presentación de la oferta de servicios, este plan a largo plazo será integral, participativo, manejable, coherente, progresivo, de tal manera que sea las bases sobre las cuales se hará un hospital especializado (11).
2.1.1 Reseña histórica
El Hospital Regional Docente ” Vicente Corral Moscoso” es un hospital de referencia regional, es considerado de segundo nivel de atención, con cobertura de atención médica a las zonas 6 y 7 de salud, correspondientes a 6 provincias. Fue inaugurado el 12 de abril de 1977, mediante Acuerdo Ministerial 1292, lleva el nombre del ilustre galeno cuencano Dr. Vicente Corral Moscoso quien fue médico cirujano.
Se empieza con 509 empleados entre los que se cuentan médicos, enfermeras/os y personal administrativo.
La estructura del hospital es de ladrillo, concreto, el piso es de baldosa, tiene balcones y ventanales, construido por 6 pisos y subterráneo, ocupados por los diferentes departamentos y servicios que lo conforman.
38
así como también las derivaciones de las Unidades de la Red Pública Integral de Salud, especialmente del Hospital José Carrasco Arteaga del IESS y Hospital Militar de Cuenca y de la Red Complementaria Privada, este es un aspecto que satura todos los servicios en el hospital y provoca represamiento de atenciones. Los horarios laborables en el hospital de acuerdo a los servicios son en Consulta Externa es de Lunes a Viernes de 8:00 a 17:00, en Hospitalización y Emergencia de Lunes a Domingo las 24 horas del día, así como también los departamentos de Farmacia, Laboratorio, Imagenología, Banco de Sangre, de Lunes a Domingo las 24 horas (11). 2.1.2 Razón social
El Hospital Regional Docente Vicente Corral Moscoso, es una institución de salud de segundo nivel de atención de Cuarto nivel de complejidad, se encuentra ubicado en la Avenida de los Arupos s/n y la Avenida El Paraíso. Esta casa de salud presenta la siguiente distribución de camas: servicio de Pediatría con 51 camas, Clínica con 53 camas, Cirugía con 58 camas, Ginecología con 14 camas, Obstetricia con 30 camas y Emergencia con 49, la misma que se subdivide en Emergencia Pediátrica con 10 camas, Clínica con 12 camas, Cirugía con 8 camas, Ginecología con 2 camas, Trauma con 3 camas, Aislamiento con 1 cama, cuarto para enyesar con 1 cama. Y finalmente las Unidades de Apoyo Terapéutico con 21 camas que se subdividen en: Unidad de Cuidados Intensivos Pediátrico con 4 camas, Unidad de Cuidados Intensivos Adulto con 7 camas, Neonatología con 25 camas e Infectología con 10 camas.
Este hospital cuenta con 253 camas censables, las que se consideran las camas de Pediatría, Clínica, Cirugía, Ginecología, Obstetricia, Observación, Unidad de Cuidados Intensivos Adultos y Pediátricos, Neonatología.
39
2.1.3 Elementos orientadores de la Institución
“La Misión, Visión, los Valores y los Objetivos Estratégicos del hospital constituyen importantes elementos para el accionar de la entidad. Los objetivos estratégicos institucionales son las metas futuras adonde la organización pretende.
2.1.3.1 Misión
La misión del Hospital es prestar servicios de salud con calidad y calidez en el ámbito de la asistencia especializada, a través de su cartera de servicio, cumpliendo con la responsabilidad de promoción, prevención, recuperación, rehabilitación de la salud integral, docencia e investigación, conforme a las políticas del Ministerio de Salud Pública y el trabajo en red, en el marco de la justicia y equidad social.
2.1.3.2 Visión
Para el 2017, ser reconocidos por la ciudadanía como hospital accesible, que presta una atención de calidad que satisface las necesidades y expectativas de la población bajo principios fundamentales de la salud pública y biótica, utilizando la tecnología y los recursos públicos de forma eficiente y transparente.
2.1.3.3 Valores
El Hospital Vicente Corral Moscoso tiene como principales valores los siguientes: Respeto: Todas las personas son iguales y merecen el mejor servicio, por lo que se respetará su dignidad y atenderá sus necesidades teniendo en cuenta, en todo momento, sus derechos
Inclusión: Se reconocerá que los grupos sociales son distintos, por lo tanto, se valorara sus diferencias trabajando con respeto y respondiendo a esas diferencias con equidad.
40
Compromiso: Ser un hospital que invierte al máximo las capacidades técnicas y personales en todo lo encomendado.
Integridad: Demostrar una actitud proba e intachable en cada acción entregada. Justicia: Velar por que toda la población tenga las mismas oportunidades de acceso a una atención gratuita e integral con calidad y calidez.
Lealtad: confianza y defensa de los valores, principios y objetivos de la entidad, garantizando los derechos individuales y colectivos.
El hospital se caracteriza por el trato tanto cordial como amigable, con quienes tiene relación; establece una buena capacidad de acogida en la cual el tono de voz, las palabras, expresiones y gestos son amables y transmitidos con la debida compostura (11).
2.2 Procedimiento metodológico
Se realizó un estudio de carácter retrospectivo de las historias clínicas de pacientes adultos, que presentaron como diagnóstico de egreso Apendicitis aguda en el Hospital Regional Docente Vicente Corral Moscoso. Se evaluó la prescripción y los costos generados por la misma.
La investigación de campo se realizó en las Historias clínicas del servicio de cirugía adultos de los paciente que presentaban la patología indicada, durante el período comprendido entre a diciembre de 2016.
Para la aplicación del marco metodológico se emplearon métodos, técnicas e instrumentos investigativos que orientaron al cumplimiento de los objetivos planteados y a la resolución de la problemática presentada en el hospital.
2.2.1 Determinación del universo y la muestra
Atendiendo a los criterios de inclusión y exclusión el universo y la muestra quedaron
41
El universo de la investigación estuvo conformado por 487 pacientes adultos hospitalizados por apendicitis aguda, durante el período de enero a diciembre del año 2016 en el Hospital Regional Docente Vicente Corral Moscoso y a través de un muestreo aleatorio simple la muestra quedó constituida por 108 pacientes hospitalizados.
2.2.1.1 Criterios de inclusión:
a. Se incluyeron todos los pacientes adultos ingresados al servicio de cirugía, con diagnóstico de egreso de Apendicitis aguda, durante el período de enero a diciembre de 2016 en el Hospital Regional Docente Vicente Corral Moscoso. b. Se incluyeron todos los pacientes que presentaron historias clínicas con
información completa.
2.2.1.2 Criterios de exclusión:
a. Todos los pacientes pediátricos, adolescentes y adultos mayores con diagnóstico de egreso de Apendicitis aguda durante el período 2016.
b. Todos los pacientes adultos con diagnóstico de ingreso de Apendicitis aguda pero con diferente diagnóstico de egreso, durante el período 2016.
c. Todos los pacientes que presentaron historias clínicas con información incompleta.
2.2.2 Modalidad de la investigación