Características epidemiológicas y clínicas de mortalidad materna en el Hospital Eleazar Guzmán Barrón Nuevo Chimbote, 2006 2015
Texto completo
(2) ÍNDICE GENERAL. Coot.: Pág.. Lista de Tablas Lista de Figuras Tema Título del trabajo Palabras Clave: en español e inglés - Línea de investigación Resumen. 11. lll. Abstract. IV. I. INTRODUCCIÓN Antecedentes y fundamentación científica. 1.2.. Justificación de la investigación. l.3.. Problema. 11. 1.4.. Marco referencial. l l. l . 4. l .. Marco conceptual. 1.4.2.. Matriz de operacionaJización de variable. 1.5.. Hipótesis. 1.6.. Objetivos. 1. 9. 12 15 19. [9. l.6. l.. Objetivo General. 19. l .6.2.. Objetivos Específicos. 19. U. METODOLOGÍA. nr,. 1. l. l.. 20. 2. l .. Tipo y diseño de investigación. 2.2.. Población. 20. 2.3.. Técnicas e instrumentos de investigación. 20. 2.4.. Procesamiento y análisis de la información. 21. RESULTADOS. 20. 21. IV. ANÁLISIS Y DISCUSIÓN. V. CONCLUSIONES. 39. VI. RECOMENDACIONES. 40. vn.. 41. AGRADECIMIENTOS. VIII. REFERENCIASBIBLIOGRÁFICAS. lX. ANEXOS Y APÉNDICES (Instrumento). 42. 47. ¡¡.
(3) LISTA DE TABLAS. Pág.. Tabla Nºl:. Distribución Eleazar. de. casos. Guzmán. de. Barrón. mortalidad (HREGB),. materna según. en. años. el. Hospital. de. Regional. ocurrencia.. Nuevo. Chimbote, 2006-2015.. Tabla N°2:. 21. Razón de mortalidad materna en el HREGB. Nuevo Chimbote, 2 0 0 6 - 2 0 1 5 . 22. Tabla N°3:. Distribución. de. causa. básica de. muerte. materna en el. HREGB.. Nuevo. Chirnbote, 2006-2015.. Tabla N°4:. 22. Distribución de tipo de muerte materna en el HREGB. Nuevo Chirnbote, 2006-2015.. Tabla NºS:. 23. Distribución de casos de mortalidad materna por quinquenios según tipo de muerte materna en el HREGB. Nuevo Chimbote, 2006-2015.. Tabla N°6:. Distribución. de. momento. reproductivo. en. que. se. produce. 24. la. muerte. materna en el HREGB. Nuevo Chimbote, 2006-2015.. Tabla N°7:. Características. epidemiológicas. de. mortalidad. 25. materna. en. el. HREGB.. Nuevo Chimbote, 2006-2015.. Tabla NºS:. Principales. características. 25. clínicas. en. los. casos. de. muerte. materna. ocurridos en el HREGB. Nuevo Chimbote, 2006-2015.. Tabla Nº9:. Estado. obstétrico. durante. el. embarazo. en. los. casos. 27. de. muerte. materna. ocurridos en el HREGB. Nuevo Chimbote, 2006.. Tabla. NºIO:. Diagnóstico. de. ingreso de. los casos de. muerte. 27. materna ocurridos. HREGB. Nuevo Ch.imbote, 2006-2015.. Tabla N º l l :. en. el 31. Diagnóstico de ingreso según trimestre de gestación de los casos de muerte materna ocurridos en el HREGB. Nuevo Chimbote, 2006-2015.. 31. Tabla N°12: Principales características clínicas durante el parto y puerperio ea los casos. de muerte materna ocurridos en el HREGB. Nuevo Chimbote, 2006-2015. 32. iii.
(4) LISTA DE FlGUR<\S. Pág.. Razón de mortalidad materna en el HREGB. Nuevo Chimbote,. figura Nºl:. 22. 2006-2015 .. .Figura N°2: Distribución de causa básica de muerte materna en el HREGB. Nuevo. Chimbote, 2006-2015.. 23. Figura N°3: Distribución de tipo de muerte materna en el HREGB. Nuevo Chimbote,. 2006-2015.. 24. Figura Nº4: Distribución de momento reproductivo en que se produce la muerte materna. en el HREGB. Nuevo Chimbote, 2006-2015.. Figura. NºS:. Características. epidemiológicas. de. mortalidad. 25. materna. en. el. HREGB.. Nuevo Chimbote, 2006-2015, según rango de edad.. Figura. N%:. Paridad en. los casos de muerte materna ocurridos en el HREGB.. Chimbote, 2006-2015.. Figura. N°7:. Gravidez en. 27. Nuevo 29. los casos de muerte materna ocurridos en el HREGB.. Chimbote, 2006-2015.. Nuevo 30. Figura Nº8: Rango de atención pre-natal en los casos de muerte materna ocurridos en el. HREGB. Nuevo Chimbote, 2006-2015.. Figura Nº9: Patologías en el puerperio en. 30. los casos de muerte materna ocurridos en el. HREGB. Nuevo Chimbote, 2006-2015.. 32. iv.
(5) l.. Tema:. 2.. Título. Mortalidad. del. materna. Trabajo. I. CARACTERÍSTICAS EPIDEMIOLÓGICAS. i\'IA TER.t'\'A EN. EL. Y. CLÍNICAS DE. HOSPITAL ELEAZAR GUZiV.lÁJ"I. CH.Ii\'IBOTE,. MORTALIDAD. BARRÓN.. NUEVO. 2006-2015.. V.
(6) 3. Palabras clave: Mortalidad materna, características epidemiológicas y clínicas.. Keywords: Maternal mortality, epidemiological and clinical characteristics.. Línea de investigación: Codificación: 02 - Social Facultad: 02 -Social/ 02020002 - Salud Sexual y Reproductiva. vi.
(7) 4. Resumen. Objetivo:. Determinar. mortalidad. materna. Investigación. maternas. las. en. básica,. características. el. Hospital. cuantitativa,. ocurridas entre el. Macroproyecto en. epidemiológicas. Regional. Eleazar. descriptiva,. 2006-2015.. Guzmán. retrospectiva. Constituye. Salud Pública de la USP.. y clínicas. el. y. que. en. la. Metodología:. Barrón.. transversal. diagnóstico de. La información. inciden. una. de. muertes. Propuesta de. se obtuvo de. las historias. clínicas y se incorporaron a una ficha de registro, la cual se validó por juicio de expertos.. Resultados:. obteniendo. Se registraron 2 2 , 0 1 8 Nacidos Vivos (NV) y. una. Razón. de. Mortalidad. Materna. de. 16 Muertes Maternas (MM),. 74,0. MM. por. 100. mil. NV.. Las. características epidemiológicas más importantes fueron: edad promedio 29,6 años (77,8%. tenía entre. 20. ocupación:. clínicas. a 34. labores. fueron:. multigestas. parto:. 56%;. 6%;. del. 39%. 56%;. anticonceptivo:. años);. educación. hogar. tuvo. atención. 72%;. infección. 89%;. entre. puerperal:. y. 37. prenatal. diagnóstico. secundaría 33%;. de. procedencia:. a. 40. nula. menor. ingreso:. 17%.. El. indirecta: 33% y no relacionada:. urbana. semanas. o. 72%. principal. estado. de. de. 6 1 %.. convivientes. Las. gestación;. 6:. fueron. tipo. civil:. de. 89%;. gestantes;. muerte. características. multíparas. no. 50%;. usaron. método. eclampsia. materna. 33%;. fue. en. el. directa:. 1 1 %. La causa básica de muerte materna directa. fue: hemorragia (22%); infección (17%) y enfermedad hipertensiva del embarazo ( 1 1 % ) .. Las causas de hemorragia fueron por atonía uterina: ( 1 1 %); embarazo ectópico: (5,5%) y. mola. hidatifonne:. intoxicación. por. (5,5%).. La. muerte. medicamentos. indirecta. (5,5%),. fue. por:. hipertiroidismo. IRA. (5,5%). ( 1 1 %),. y. SIDA. suicidio. (5,5%),. (5,5%).. La. muerte no relacionada fue por TEC grave ( 1 1 %). En esta década, la Razón de Mortalidad. Materna. ha. quinquenio.. incidieron. sido. inestable,. Conclusiones:. en. la. pero. con. Existen. mortalidad. tendencia. al. caracteristicas. materna. del. Hospital. descenso. considerable. el. U. y. clínicas. que. Guzmán. Barrón.. Las. epidemiológicas. Eleazar. en. epidemiológicas fueron: edad, estado civil y ocupación; y las clínicas: paridad, gravidez,. atención. prenatal,. planificación. familiar,. edad. gestacional,. diagnóstico. de. ingreso. y. patologías del puerperio.. vii.
(8) Abstract. Objective:. maternal. Basic,. To. determine. mortality. at. quantitative,. deaths. occurred. the. the. epidemiological. Eleazar. descriptive,. between. Guzmán. [t. clinical. Barrón. retrospective. 2006-2015.. and. and. characteristics. Regional. transversal. constitutes. the. Hospital.. affect. !Vlethodology:. investigation. diagnosis. that. of. a. of maternal. Proposal. of. Macroproyecto in Public Health ofUSP. The information was obtained from the medica!. records and incorporated into a record sheet, which was validated by expert judgment.. Results:. 22,018. obtaining. Live. Births. a Maternal. importan!. (NV). Mortality. epidemiological. and. Ratio. 18. Maternal. of 74,0. characteristics. MM. were:. Deaths. per. mean. 100. age. (MM). were. thousand. 29.6. registered,. NV.. years. The. most. (77.8%. were. between 20 and 34 years); Secondary education 33%; Marital status: 50% living together;. Occupation:. housework 89%; and origin:. urban. 6 1 %.. The clinical. characteristics were:. 39% had between 37 and 40 weeks of gestation; Multiparous 33%; Multiagent 56%; Null. prenatal. care. or. less. than. 6. in. 89%;. They. did. not. use. contraceptive. method:. 72%;. Diagnosis of admission: 72% were pregnant; Eclampsia at birth: 6%; Puerperal infection:. 17%.. The. main. type. of maternal. death. was. direct:. 56%;. Tndirect:. 1 1 %. The basic cause of direct maternal death was: bleeding (22%);. 33%. and. unrelated:. ínfection ( 17%) and. hypertensive disease of pregnancy ( 1 1 %). The causes of hemorrhage were d u e t o uterine. atony:. ( 1 1 %); Ectopic pregnancy: (5.5%) and hydatidiform mole: (5.5%). Indirect death. was d u e t o : IRA ( 1 1 %), AIDS (5.5%), drug intoxication (5.5%), hyperthyroidism ( 5 . 5 % ). and. suicide (5.5%).. Unrelated. death. was. due. to. severe. TBI. ( 1 1 % ) . In. this. decade,. the. Maternal Mortality Ratio has been unstable, but with a tendency to decline considerably. in the TI quinquennium.. Conclusions: There are epidemiological and clinical characterístics that they affected the. maternal. were:. mortality. age,. marital. of the. status. Eleazar. and. Guzmán. occupation;. Barrón. Hospital.. and clinics:. parity,. The. epiderniological. pregnancy,. prenatal. ones. care,. family planning, gestational age, diagnosis of admission and postpartu.m patholcgies.. viii.
(9) l.. Introducción. Antecedentes y fundamentación. L. L.. La. mortalidad. diariamente. embarazo,. calcula. razón.. y la. y. materna. mueren. parto. que. o. para. es. científica. inaceptablemente. aproximadamente. puerperio.. finales. de. La. 2015. alta.. 830 mujeres. Organización. habrán. es. evitable.. comunidades. El. muerto. pobres.. adolescentes corren. 99% OCLUTe en. Asimismo,. en. por. unas. países en. de. la. 303,000. en. del. mundo. Salud. mujeres. países de. desarrollo,. comparación. mayor riesgo de com pli cacio n es. nivel. complicaciones. Mundial. Prácticamente todas estas muertes se producen. mayoría. A. con. por. esta. bajos. zonas rurales. otras. y muerte. (OMS). ingresos. en. del. mujeres,. a c o nsec u enc i a. las. del. embarazo.. El 2 0 1 5 ,. en. mundo. el. el. promedio. de 2 1 6 Muertes Maternas (MM). en. desarrollo. NV.. l 00. Llll. Las. mil. fue. cifras. y en. 239. más. bajas. Razón. de. por. de. mil Nacidos Vivos (NV);. l 00. América Latina y. las. Mortalidad Materna (RMM) fue. el. NV. (Baaco Mundial, 2 0 1 5 ) . Hay grandes. m is mo. país y. entre. mujeres. con. ingresos. los. Caribe fue 67 MM por. Grecia, Polonia. ostentan. en. e. Islandia. disparidades. altos y bajos y. con. entre. entre. países. 1 0 0 mil. 3 MM por. países. y. en. p o bl ac ión rural. y urbana (OMS, 2 0 1 4 ) .. En. el. Perú según. NV (INEI,. el. Instituto Nacional. 2 0 1 3 ) ; según. NV (Banco Mundial,. la OMS y. 2015). y. en. el. de. Estadística. es. Banco Mundial. Ancash. en. el. es. de. de. 93 MM. por. 100 mil. 68 MM por. 1 0 0 mil. periodo 2 0 0 7 - 2 0 1 1 , la RMM fue. 122 , 5 MM por 1 00 mil NV (MINSA, 2 0 1 3 ) .. En. comparación. con. suficiente para lograr. La atención. otros. la. meta. especiaLizada. de. las. en. a lre d e d o r. de. Desarrollo S ostenible. NV. gestantes y. entre. materna. recién. del 44%. 2016. la OMS. y. paises el Perú ha. propone. durante. nacidos. La. entre. 2030.. milenio fijada. del. aates,. es. mejorado. y. Dentro. de. resolver las. parto. mortalidad materna. la RMM. las. indicador. pero. no. lo. 66,3.. después del. 19 9 0 y 2 0 1 5 y la. reducir. en. este. meta. puede. mundial. actual. estrategias. para. desigualdades en. reducir. ha. se. gl o bal. m u ndia l a menos de. salvar. de. la ca li d a d de. vida. reducido. la Agenda. 70 por. la. la. 1 0 0 mil. m o r ta li d ad. los. se rvici o s. 1.
(10) de. atención. de. la. salud. reproductiva,. materna. y neonatal. y el. acceso. a ellos;. lograr una cobertura sanitaria universal para una atención integral; abordar todas. las. causas de. mortalidad. discapacidades. materna, de. conexas;. reforzar. morbilidad. los. reproductiva. sistemas. de. salud. y materna,. para. que. y de. puedan. responder a las necesidades y prioridades de las mujeres y niñas; y garantizar la. rendición. de. cuentas. con. el. fin. de. mejorar. la. calidad. de. la. atención. y. la. equidad.(OMS, 2 0 1 5 ) .. En. España,. el. estudio. "Análisis. de. la. morbimortalidad. materna. de. las. pacientes con preeclampsia grave, eclampsia y síndrome HELLP que ingresan en. una. Unidad. Universitario. de. Cuidados. Carlos. Intensivos. Haya,. Málaga,. gineco-obstétrica"-. se. encontró. que. la. Hospital. edad. Regional. media. fue. de. 30,47±5,7 afias, con una distribución diagnóstica al ingreso de 78% de pacientes. con preeclampsia grave, 16% por síndrome HELLP y 6% con eclampsia, semana. gestacional. 31,85±4,45.. Fueron. primigestas. el. 63%. con. enfermedades previas. La tasa de complicaciones fue del. en. 9%, insuficiencia renal aguda en. materna. presencia. fue. de. 1,5%. (4. pacientes). complicaciones. y. y. un. escasa. relacionó. nivel. con. superior. de. de. 14% (fracaso cardiaco. 5% y coagulopatía en. se. prevalencia. 2%).. La mortalidad. la. no-primigestación,. la. transaminasa. GOT. la. a. 7 1 mg/dl. (Curiel-Balsera, E. y Col. 2011).. El estudio. transversal "Características. epidemiológicas. extremadamente. grave de mortalidad materna en tres provincias de Cuba, 2009" con el objetivo de. caracterizar. la. morbilidad. materna. extremadamente. grave. en. La. Habana,. Camagüey y Santiago de Cuba, tuvo como universo a todas las gestantes que se. diagnosticaron como morbilidad materna extremadamente grave. La información. se obtuvo, a través de la historia clínica. Resultados: fueron diagnosticadas 222. pacientes.. Los. malnutrición, 55. riesgos. (29,3. preconcepcionales. con. mayor. %), fundamentalmente obesidad (67,3. (24,5 %) y multiparidad (22,5 %).. frecuencia. fueron. %); edad extrema. La hipertensión arterial 70 (37,2 %) y la pre. eclampsia-eclampsia 79 (42,2 %) se identificaron dentro de los riesgos matemos. y perinatales. El 39,2 % de las gestantes presentaron complicaciones después del. parto.. Las mayores cifras de morbilidad fueron (50%); por cirugía se reportó el. 2.
(11) 49,5. %,. mientras. que. en. los. dos. grupos. restantes. se. presentó. el. shock. hipovolémico con el 3 1 , 5 %. Por lo tanto la morbilidad materna extremadamente. grave. ocurre. con. mayor frecuencia. después. del. parto. y sus. principales. causas. están relacionadas con la pérdida masiva de sangre. (Álvarez, M. y Col. 2009).. En. materna con. el. Argentina. objetivo. se. de. realizó. la. fortalecer el. Evaluación. sistema de. integral. de. vigilancia. la. mortalidad. y reorientar. las. políticas de salud reproductiva para evitar las defunciones maternas. El estudio. metacéntrico. cuantitativos,. basado. incluyó. en. un. la. población,. combinó. métodos. análisis descriptivo del sub. causas de defunción, un estudio caso-control para. registro. cualitativos. y. y distribución de. identificar. los. factores. de. riesgo en la prestación de atención de salud y autopsias verbales para analizar los. determinantes. sociales. asociados. durante 2002 se registraron. 121. fueron. de. complicaciones. infecciones/septicemia. (9,5%),. a. la. mortalidad. materna.. defunciones maternas.. abortos. trastornos. Como. resultados:. Las causas más comunes. (27,4%),. hemorragias. hipertensivos. (8,4%). y. (22, 1 %),. otras. (32,6%). El sub registro fue del 9,5% para las defunciones maternas (n. del. 15,4%. para. las. defunciones. maternas tardías. (n. =. 26).. La. causas. = 95) y. probabilidad. de. morir fue diez veces mayor en ausencia de atención obstétrica esencial, guardia. activa y personal calificado, y se duplicaba cou cada aumento de. edad. Otros factores contribuyentes fueron. LO años de la. las demoras en el reconocimiento de. las «señales de alarma»; la resistencia a buscar atención para ocultar un aborto. provocado;. los. retrasos. diagnóstico. erróneo. o. del. falta. inicio. de. del. tratamiento. suministros;. y. los. como. retrasos. consecuencia. de. la. de. un. derivación. y. descriptiva. y. transporte en las zonas rurales. (Ramos, S. y Col. 2007).. A. nivel. nacional. en. la. investigación. de. tipo. analítica,. retrospectiva "Factores clínicos y epidemiológicos que inciden en. la mortalidad. materna"- 201 l , en el Hospital Sergio E. Bernales, con el objetivo de identificar. los. factores. clínicos y epidemiológicos. que. inciden. en. la. mortalidad. materna,. utilizando historias clínicas y fichas de investigación epidemiológica se obtuvo. como resultados: registro de 5 1 , 4 5 0 nacidos vivos, 49 muertes maternas, tasa de. MM 95.23 por. 100 mil nacidos vivos. Los factores clínicos fueron:. infección de. 3.
(12) transmisión. vesicular. sexual. 6.12%,. 24.48%, anemia. tuberculosis. 22.44%,. pulmonar. infección. 2%,. y. los. urinaria. factores. 16.32%,. litiasis. epidemiológicos. fueron: edad promedio, 28 años (67% tenia 1 9 a 35 años); 94% poseían un grado. de. instrucción;. marginales,. 55%. 59%. procedían. multíparas;. de. 63%. zonas. no. urbanas;. usaba. método. 32%. de. de. zonas. planificación. urbano. familiar;. 35% sin control prenatal; 55% control inadecuado; 5 l % convivientes y 26% con. antecedente. causas. 18.36. de. aborto.. principales:. %.;. muerte. apendicitis. el. Se. registró. aborto. indirecta. aguda. muerte. materna. directa. 30.6 l % e hipertensión. 3 l % predominando. 6. l 2%;. concluyendo. la. que. en. inducida. por. colecistitis. existen. 69%. siendo. la. gestación. aguda. factores. las. 6.12%. clínicos. y. y. epidemiológicos que inciden en la mortalidad materna. (Cbumpitaz, J . 2 0 1 2 ) .. Asimismo,. Nacional. el. Docente. estudio. "Morbilidad. Madre-Niño. San. materna. Bartolomé,. extrema. Lima,. en. 2007-2009". el. Hospital. tuvo. como. objetivo caracterizar la morbilidad materna extrema (MME) en dicho hospital. El. estudio. observacional,. retrospectivo,. de. corte. transversal. presentó. como. resultados: la morbilidad materna extrema (MME) afectó a 0,94% de pacientes,. con índice de mortalidad de 0,032, razón de morbilidad materna (MM) de 9,43 y. relación MMEJMM de 30,43. Estuvo relacionada con edad materna mayor de 35. años,. nivel. educativo. bajo,. multiparidad,. falta. de. control. prenatal,. períodos. intergenésicos corto o prolongado, gestaciones pre término, terminando la mayor. parte. ea. cesáreas,. biperteasiva. de. la. con. tasa. gestación. alta. fue. de. la. mortalidad. causa. más. periaatal.. importante. La. de. enfermedad. MME (42,2%),. seguida por la hemorragia puerperal ( 1 7 ,5%). Hubo alteración de la coagulación. en 33,5%, transfusiones en 27 ,2% y alteración de la función renal en 26, 7%. Los. retrasos relacionados con la calidad de la prestación del servicio (tipo IV) fueron. los. que. más. Conclusiones:. proporción. 13artolomé,. de. se. asociaron. La. morbilidad. casos. siendo. la. en. (58,3%). el. causa. materna. con. ocurrencia. extrema. Hospital. más. la. se. Nacional. frecuente. la. de. presentó. Docente. enfermedad. casos. ea. una. de. MME.. importante. Madre-Niño. bipertensiva. San. de. la. gestación. (Reyes-Armas y Villar, 2 0 1 2 ) .. 4.
(13) El estudio Mortalidad Materna en la Dirección Regional de Salud Ancash. tuvo como objetivo: determinar la tendencia de la razón de mortalidad. El diseño. fue epidemiológico descriptivo, retrospectivo. Se analizó las Fichas de. lnvestigación. servicios. Epidemiológica. de salud de. de. muertes. maternas. de. 209/100,000. 90/100,000 NV. en el año 2009. El. indirecta. ocupó. 13%. el. e. incidental. primer. placentaria. 4 l%. bipertensiva del. indirectas:. la. en. la. Red. de. los. 1 9 9 9 al 2009. Los resultados del análisis de. 242 fichas epidemiológicas de muertes maternas. disminuyó. ocurridas. la DffiESA y las muertes ocurridas ea los domicilios de la. jurisdicción correspondiente, durante. materna. materna.. lugar. y. 4%.. el. con. atonía. embarazo. 56%,. uterina. y. la. vivos,. en. la razón. de mortalidad. 1999,. una. a. razón. de. tipo de muerte materna fue directa en 83%,. Dentro. l 9%,. tuberculosis. nacidos. fueron:. de. las. siendo. 3 7%;. las. en. infecciones. neumonía. causas. más. directas,. frecuentes:. segundo. lugar. 7% y aborto 4%.. (58%),. la. ocuparon. el. la. hemorragia. la. retención. enfermedad. Entre. las. primer. causas. lugar.. El. fallecimiento ocurrió en el momento del parto (57%), en el embarazo (23%) y el. puerperio (20%). Se concluyó que la razón de mortalidad materna en la DffiESA. Ancash. siendo. tuvo. alta. muerte. una. de. tendencia. acuerdo. materna. fue. la. a. a. los. disminuir. estándares. hemorragia,. en. forma. significativa,. internacionales.. seguida. de. la. La. pero. primera. enfermedad. continuó. causa. hipertensiva. embarazo, infecciones y aborto. La mayoría falleció en su domicilio.. de. del. (Wong, L.. y Col. 20ll).. El. estudio. descriptivo-retrospectivo. "Características. clínicas. epidemiológicas de la muerte materna Hospital Regional docente Trujillo. 2009",. tuvo. como. epidemiológicas de. que. la. objetivo:. muerte. determinar. las. materna. Entre. la primera causa de mortalidad. materna. los. fue. características. y. 1999 al. clínicas. y. principales resultados se halló. la enfermedad h.ipertensiva del. embarazo con 42.3%, el 3 8 . 5 % de las muertes maternas sucedieron entre las 28 a. 36. semanas. directa.. El. antecedente. prenatal.. Se. de. gestación,. 40.4%. de. de. 73.1%. fallecidas. embarazo. concluyó. el. previo,. que. la. en. tuvo. el. causa. el. nivel. 7 1 .2%. de. puerperio,. educativo. tuvieron. muerte. el. por. materna. 63.5%. fueron. de. tipo. pnmario;. en. 73. 1 %. lo. un. control. menos. más. frecuente. fue. la. 5.
(14) enfermedad. hipertensiva. del. embarazo,. en. ocurriendo. mayor. porcentaje. en. el. puerperio, siendo la culminación de la gestación por vía vaginal y cesárea cou la. misma frecuencia.. La gran. mayoría. fueron amas de casa,. con. antecedente de:. embarazo previo, procedencia de la región costa y en mujeres que tuvieron por lo. menos un control prenatal. (Urrunaga y Valladares, 2 0 1 1 ) .. El. estrategia. discutir. estudio. para. las. la. Familiar. "Planificación. reducir. la. mortalidad. requiere. materna". investigaciones recientes. sobre. el. con. atención. el. estado. especial. objetivo. actual. de. de. corno. socializar. los servicios. y. de. planificación familiar y su relación con las cifras de mortalidad materna a fin de. consensuar una propuesta guía para su uso en el sector público. Metodología: Se. convocó tres Foros Regionales. nivel. nacional. (Arequipa,. y otro. Piura. y. a nivel. con la participación de un grupo de expertos a. de. Ucayali).. tres. Se. regiones. involucradas. consensuó. el. en. la. contenido. intervención. temático. y. la. metodología a seguir en el desarrollo del evento. Los contenidos se centraron en. una. revisión. Encuesta. de. los. ENDES. Derechos. 20 l O,. Sexuales. las. cifras. y Reproductivos,. de. mortalidad. los. resultados. materna. de. la. recientemente. procesadas por la Dirección General de Epidemiología del Ministerio de Salud,. la evaluación de la mortalidad materna, la planificación familiar y de la Mesa de. Concertación. amplia. existen. para. Ja. participación. evidentes. particularmente en. Lucha. de. Contra. la. representantes. avances. en. lo. Pobreza. de. a. nivel. instituciones. referente. a. la atención prenatal, atención. salud. regional.. y se. Resultados:. pudo. sexual. institucional. y. obtener que. reproductiva,. del parto. y otras. intervenciones obstétricas que han pennitido reducir la Razón de Muerte Materna. en. los. últimos. I O años;. sin. embargo existen. brechas. a superar en. la. atención. obstétrica entre los grupos vulnerables y en actividades de planificación familiar,. dado. que. la. fecundidad. no. ha. bajado. según. el. deseo. de. las. mujeres,. las. adolescentes se siguen embarazando en cifras altas, hay un número importante de. embarazos no deseados y como consecuencia. alarmantes.. Conclusión:. Si. se produce. un. las cifras de aborto inseguro son. fortalecimiento de. las actividades de. planificación familiar podemos cumplir con las metas del milenio en relación al. 6.
(15) acceso a los servicios de salud sexual y reproductiva, sin discriminación y reducir. aún más la razón de mortalidad materna. (Távara, L. y Col. 2 0 1 1 ) .. El. estudio. Nacional. Daniel. "Factores. AJcides. asociados. Canión. del. a la Mortalidad Materna. Callao,. de. 1. enero. en. del. el. 2000. Hospital. al. 31. de. diciembre del 2009", con el objetivo identificar los factores asociados a la muerte. materna,. básicas.. describir. características. Metodología:. tipo de. sociodemográficas,. obstétricas. y. las. causas. investigación descriptivo, retrospectivo, de casos.. La muestra fue de 38 muertes maternas y se utilizó una ficha de recolección de. datos. Resultados: en cuanto al tipo de muerte, el 73.7% fue por muerte directa y. el 26.3% fue indirecta. La procedencia fue del Callao en un 47,4%, con estado. civil de convivientes en un 55.3%, grado de instrucción secundaria completa en. llll. 57 .9% y ocupación de amas de casa en un 92. l %. El 63.8% fueron multíparas. y el 68.4% contaban con controles prenatales. Un 57.9% de los casos no fueron. transferidos. embarazo,. de. un. otro. centro. 52.6%. de. fueron. salud. y. en. cesareadas.. cuanto. Dentro. a. de. la. la. forma. causa. de. finalizar. básica. de. el. muerte. directa la mayor frecuencia fue por enfermedad hipertensiva del embarazo con. 34.2%,. las. hemorragias. con 23.8% e infecciones. con. 15.8%.. Fallecieron. LUJ. en. la. UCI 78.9% de los casas. El 7 l . l % fallecieron durante el puerperio. En cuanto al. año de fallecimiento hubo mayor frecuencia de muertes durante el 2008 con un. 18.4%.. años.. La. media. edad. Conclusiones:. ingreso. a UCI. completa. fueron. se. como. sociodemográfícas. de. de. fue. de. 27. identificó. la. factores. con. mayor. y arnas de casa.. años con. cesárea,. asociados. a. incidencia. una desviación. complicaciones. muerte. fueron:. materna.. estándar de 7.2. del. Las. convivientes,. Las características obstétricas con. puerperio. e. caracteristicas. con. secundaria. mayor. incidencia. multíparas, controladas y t é rm i n o del embarazo por cesárea. La mayoría. muertes. maternas. fueron. por. causas. directas. y. de. ellas. los. transtornos. hipertensivos del embarazo ocuparon el primer lugar, las hemorragias en segundo. lugar y finalmente las infecciones. (Mogrovejo, A. 2010).. A. a.ivel. Mortalidad. 2004. hospitalario. Materna. Nuevo. del. Ch.imbote". el. estudio. Hospital. con. el. "Análisis. de. Eleazar Guzmán. objetivo. de. los. factores. Barrón-. identificar. los. Julio. de. riesgo. 1994. factores. de. a Junio. de. riesgo. 7.
(16) asociados a mortalidad materna como factor de riesgo reproductivo y patologías. obstétricas,. utilizó. el. diseño. epidemiológico. retrospectivo,. analítico.. Los. resultados fueron: la tasa de mortalidad materna fue de 43.8%, en posición media. dentro. de. la. frecuentes. urbano. mortalidad. fueron. marginal. hi p o v o l é rni c o. y. intrahospitalaria. paridad. (44.44%),. (66.67%),. ACV. toxemia. ( l 4 . 8 1 %).. del. país.. convivencia. (33.3%),. Los. Los. (59.26%),. shock. factores. factores. de. riesgo. procedencia. séptico. riesgo. de. (25.93%),. que. no. han. más. zona. shock. tenido. significado estadístico a diferencia de otros estudios son: edad materna, grado de. instrucción,. ocupación, control. prenatal.. Las causas de. muerte. materna directa. fueron del 74.07%, las indirectas (22.22%) e incidental en un 3. 71 %. Las muertes. maternas ocurrieron durante el puerperio (70.37%), y la mayoria fueron referidas. (70.37%). (Arroyo, E. y Col. 2004).. Asimismo,. de. nesgo. asociados a la Mortalidad Materna en el Hospital Regional de Chimbote. para el. periodo. 1990-. la. 1998". "Identificación. investigación. con. el. asociados con la mortalidad. objetivo. de. identificar. materna, tales como:. y. factores. los. factores. de. riesgo. factor de riesgo reproductivo,. patología. obstétrica,. salud.. metodología fue estudio analítico retrospectivo y de corte transversal,. La. factor socioeconómico. de. factor relacionado. al. servicio. de. casos y controles. El análisis estadístico se hizo a través de la razón de productos. cruzados. posición. (O.R).. Resultados:. intermedia. La. TMM. intrabaospitalaria. fue. del. de. país.. 151.79. Las. por. causas. 100. de. mil. muerte. NV .,. en. materna. fueron directas en 65%, indirectas en 30% y no relacionadas en 5%. Los factores. de riesgo. importantes por el. O.R.. con. s i gni fi c a c i ó n. control prenatal (67%), inaccesibilidad al. estadística. fueron:. falta de. servicio (66%), analfabetismo (60%),. hemorragia (44%), no trabajar (41 %), paridad:. ly>4 (40%), infección puerperal. y toxemia ( [ 9 % ) y aborto séptico (7%). Conclusión: Se encontró asociación entre. muerte. materna. y. falta. de. control. prenatal,. analfabetismo,. inaccesibilidad. servicio y patologías prevalentes del embarazo, parto y puerperio.. al. (Munaylla,. R. 2000).. 8.
(17) 1.2. Justificación de la investigación. La mortalidad materna grave problema de salud pública es inaceptablemente alta. en países en vías de desarrollo. Cada día mueren en todo el mundo, 830 mujeres. por. causas. podrían. relacionadas. baber. sido. con. el. evitadas,. embarazo,. por. lo. cual,. parto. y. puerperio,. están. dentro. de. estas. y. las. muertes. prioridades. de. políticas de salud mundial y del Perú (OMS, 2 0 1 5 ; MINSA, RM-Nº207-2009).. La mejora de la salud materna es. uno de. los ocho Objetivos de Desarrollo del. Milenio (ODM) adoptados por la comunidad internacional en el año 2000. Con. respecto. al. ODM. 5,. los. países. dentro. de. ellos. reducir la mortalidad materna en un 75% entre. el. Perú,. se. comprometieron. a. 1 9 9 0 - 2 0 1 5 siendo necesaria una. evaluación de los logros alcanzados y limitaciones.. Según. la OMS, la RMM promedio en países en desarrollo es: 230 por. NV, en comparación con países desarrollados cuya cifra es:. Son. dramáticamente. notorias. las. disparidades. entre. 16 por. regiones,. 1 0 0 mil. 100 m i l NV.. países,. personas. con ingresos altos y bajos y entre población urbana y rural (OMS, 2014).. La. RMM en el Perú. es de 93 MM por. 49,7% entre los años. sin. embargo,. defunciones. esta. mil. NV, ésta ha disminuido en. 1994-2000 y 2 0 0 4 - 2 0 1 0 al pasar de. es. por cada. como RMM en. 100. Perú. una. cifra. IOOmil. la. distante. NV).. cifra de. de. La OMS. 89 (OMS;. la. meta. 1 8 5 a 93 (INEI, 2 0 1 3 ) ;. del. sin embargo,. Estadísticas. un. milenio. señala. 2015. (66,3. para el 2 0 1 4. Mundiales, 2 0 1 4 ) y el. Banco Mundial precisa que es de 68.. Este estudio es una contribución. clínicos causales de. Guzmán Barrón. muerte. del Distrito. y aporte en cuanto a determinantes sociales y. materna en. usuarias del. Hospital. Regional Eleazar. de Nuevo Cbimbote, Ancash. Tiene gran. impacto. social, beneficiará a 1 6 , 1 2 7 mujeres en edad fértil que se atienden anualmente en. dicho Hospital (MINSA-Estadística Hospital EGB, 2 0 1 5 ) .. En el Perú, como en otros países latinoamericanos, la maternidad se vivencia con. gran. expectativa. familiar. y. social,. pero. st. este. hecho. evoluciona. desfavorablemente puede convertirse en tragedia. El nacimiento de un/a niño/a es. una celebración especial, y se espera un. final. feliz con madre y. producto de la. concepción saludables.. 9.
(18) La. mortalidad. materna. ocasiona. un. daño. irreparable. a. las. familias. y. a. la. sociedad, porque la mujer, interviene en la formación y crianza de los hijos, por. lo. tanto,. su. muerte. cambia. radicalmente. la. dinámica,. proyecto y planificación. familiar. El problema es más significativo cuanto más pobre es la familia.. En Ancash, en la década del 2006 al 2 0 1 5 ocurrieron 181 muertes maternas entre. directas. e. indirectas;. (RENACE-MrNSA,. no. se. 2015).. incluyeron. las. Predominaron en. no. el. relacionadas. grupo etáreo. o. de. incidentales.. 15. a. 19. años. (26, 7%) seguido del grupo de 20-24 años (23,3%) y de 30-39 años (20,0%).. La RMM en A.ncash en el periodo del 2 0 0 7 - 2 0 1 1. fue de 1 2 2 . 5 por LOOmil NV.,. cifra que superó el promedio del Perú, de 1 0 5 . 7 (MINSA., 2 0 1 3 ) y en el Hospital. Regional. EGB,. registraron. en. 3,632. el. periodo. NY. (551. de. octubre. 2013. correspondientes. al. al. 22. año. de. septiembre. 2013. y. 3081. 2014;. del. se. 2014),. siendo el Hospital EGB el que cuenta con el 5 6 . 1 % de registros.. Cabe precisar también que Cajamarca, Ancasb y Ayacucho son las regiones con. mayor incremento de partos en el grupo de menores de. Este. estudio. adolescentes. analizará. y. potencialmente. la. variable. jóvenes. implica. perdidos. (A VPP),. edad,. mayor. pues. si. la. población. importante. 15 años (UNFPA, 2 0 1 l).. muerte. materna. afectada. indicador. de. en. ocurre. años. de. desarrollo. en. vida. humano. actual, siendo más grave la situación de salud y pérdida del potencial productivo. (población económicamente activa - PEA) y reproductivo para el país.. Aportará información importante a la comunidad académica y profesional de la. Provincia. última. del. Santa,. actualizará. investigación. intrahospitalario. fue. en. el. la. 2004;. información. la. Región. Ancash. permitirá. sobre. data. mejorar. los. esta. problemática,. del. 2009. programas. y. de. cuya. a. nivel. atención. existentes y generar programas de capacitación para profesionales de la salud y. población beneficiaria.. Este. estudio es el. Mortalidad. Universidad. primero de. Materna. que. incluirá. una. Macroinvestigación en. asumiendo. como. Proyectos. de. Salud Pública. responsabilidad. intervención. social. y. fi n. sobre. de. Multisectorial. la. e. Interdisciplinaria, evaluación del impacto social y procesos de mejora.. 10.
(19) l.3. Problema. La investigación científica es uno de los principales fines de la Universidad San. Pedro, así como. cual, esta. la docencia, proyección social y extensión universitaria, por lo. investigación abordó. problema de. diagnóstico. salud pública. para. la problemática de la mortalidad materna, grave. a nivel. identificar. las. mundial,. principales. regional y nacional.. características. Constituye. el. epidemiológicas. y. clínicas que inciden en las muertes maternas ocurridas durante el ú l ti m o decenio. en. el. Hospital. Regional. Eleazar. Guzmán. Barrón;. así. como. actualizar. la. información acerca de las actuales causas básicas y tipo de muerte materna para. poder intervenir y contribuir con la transformación de esta realidad.. Este estudio. ha sido planteado. como parte de un Macroproyecto, diseñado por. investigadoras de la Escuela Profesional de Obstetricia - Facultad de Ciencias de. la. Sal ud.. Se propone continuar con otras. principales. factores. para. y. evitar. reproductiva. intervinientes,. prevenir. esta. concluyendo. diseñar estrategias. problemática. con. la. investigaciones para correlacionar los. social. evaluación. de. intervención. y promover. del. impacto. la salud. social.. factibles. sexual. Para. ello. y. se. formula el siguiente problema:. ¿Cuáles. son. mortalidad. las. características. materna en el. epidemiológicas. y clínicas. que. incidirían. Hospital Regional Eleazar Guzmán B arr ó n. en. la. de Nuevo. Chimbote durante el período 2 0 0 6 - 2 0 1 5 ? .. 1.4.Marco referencial. El. proyecto. equipo. de. de. i n v e s ti g a c i ó n. investigadoras. y. planteado. se realizó. estudiante. de. la. durante. Escuela. el. de. año. 2016. Obstetricia. por. el. de. la. Universidad San Pedro, en el Ministerio de Salud - Hospital Regional "Eleazar. Guzmán. Barrón",. Santa-Región. categorizado. ubicado. en. Ancash-Perú.. en. el. nivel. El. de. el. distrito. Hospital. atención. de. Nuevo. pertenece. II-2,. Chimbote. a la Red. siendo. de. - Provincia. Pacífico. referencia. Sur,. para. del. está. casos. complejos de ginecología y obstetricia que no se pueden resolver en otros niveles. de atención de. la jurísdicción o ámbito geográfico. Comprende tres Provincias:. 11.
(20) Santa, Casma y Huanney que a su vez incluye a los hospitales de apoyo "Casma". y "Huarmey" (Ver anexo N º l ) .. l.4.1.. Conceptualización y operacionalización de Variables. Las variables de estudio son:. -Caracteristicas epidemiológicas. Variables Independientes:. -Características clínicas. Variable Dependiente:. a). Características. culturales,. epidemiológicas:. educativos. reproductivo:. - Mortalidad materna. gestación,. y. Son. los. poblacionaJes. parto. y. elementos. que. puerperio. para. o caracteres. intervienen. obtener. en. como. el. sociales,. proceso. resultado. dos. posibilidades: un neonato y madre saludables o morbilidad y mortalidad materna. y perinatal. Variable cualitativa politómica.. b) Características clínicas: Son los elementos o caracteres clínicos personales y. obstétricos. que. puerperio para. intervienen. obtener como. en. el. proceso. resultado. dos. reproductivo:. posibilidades:. saludables o morbilidad y mortalidad materna y perinatal.. gestación,. un. parto. y. neonato y madre. Variable cuantitativa. politómica.. e). Muerte. materna:. Es. la. defunción. o. muerte. de. una. mujer. mientras. está. embarazada, durante el parto o dentro de los 42 días siguientes al término de su. embarazo, independientemente de. la duración y localización del embarazo, por. cualquier causa asociada o agravada por el embarazo o su. manejo, pero no por. causas accidentales o incidentales (INEI, Glosario de t é rm i n o s - 2 0 1 3 ) .. Variable. cualitativa politórnica.. 12.
(21) l.4.2. Marco Conceptual. l.4.2. l. Muerte materna. Se define como la defunción de una mujer mientras está embarazada o dentro de. los. 42. días. siguientes. al. término. de. su. embarazo,. independientemente. de. su. duración y el sitio del embarazo, debida a cualquier causa relacionada o agravada. por el. embarazo. o su. atención,. pero. no por causas accidentales. o incidentales. (INEI, Glosa rio de términos - 2 0 1 3 ).. • Tipo. de. Muerte Materna. obstétricas. del. tratamientos. cualquiera. incorrectos. de. hemorragias,. (INEI,. embarazo,. las. parto. o. de. o. parto. de términos. Son. las. que. puerperio,. una. circunstancias. eclampsia,. Glosario. Directa:. cadena. de. de. de. intervenciones,. Algunas. aborto. séptico,. son. a. fi sioló g icos. del. tu bercu l osis ,. de. suicidio. causas. obstétricas. embarazo .. VIH/SIDA,. causadas. en. por. uterina,. etc.. - 2013).. existente antes del embarazo o de. debida. omisiones,. originada. ruptura. • Tipo de Muerte Materna Indirecta: Son las que resultan de. oo. complicaciones. acootecimieotos. mencionadas.. obstruido,. resultan. una. enfermedad. directas. Algunos. anemia,. durante el embarazo o. pero. ejemplos:. malaria, etc.. período. que. si. surge. agravada. consideran. puerperal. (]NEI,. enfermedad. durante el. por. mismo,. los. cambios. cardiovasculares,. enfermedades. Se. una. también. Glosario. los. casos. t é rmin o s. de. - 2013). • Tipo de Muerte Materna. está. r elacionada. existente. causa. Relacionada o Incidental:. con el embarazo,. intercurrente. que. se. parto. agrave. o. puerperio,. por. externa a la salud de la madre, es decir. ejemplo:. familiar,. (INEI,. o. No. accidentes. herida. Glosario. de. por. de. tránsito, muerte. arma. de. términos. fuego,. efecto. las. violenta. del. con. una. mi s m o .. incidentales. por. h o micidio,. ni. Es. a q ue ll a. enfermedad. Ocurre. no. por. y accidentales.. desastres naturales,. muerte. que. no. pre. una. Por. violencia. determin ada ,. etc.. - 2013).. 1.4.2.2. Establecimiento de Salud Categoría JJ - 2. E sta b leci m ie n to. las. n ecesidades. atención. de salud. de. del. salud. segundo. de. la. nivel de atenci ó n, responsable de satisfacer. p obl a ció n. integral especializada en forma. de. ámb i t o. a mbulatoria. referencial,. y hospitalaria,. brindando. con. énfasis. 13.
(22) ea. la. recuperación y rehabilitación. de. problemas de salud, con. atención. las 24. horas (INEI, Glosario de términos - 2 0 1 3 ) .. 1.4.2.3. Causa Básica de Muerte Materna. Enfermedad. o afección. que. dio. inicio. a. la. cadena. de. eventos. mórbidos. que. llevaron a la muerte o las circunstancias del accidente o del episodio de violencia. que produjeron una lesión fatal. La causa de muerte única identificada debe ser lo. más específica posible. (Terminología C ! E - L O - P á g . 1 8 . Guía OMS).. 1.4.2.4. Razón de Mortalidad Materna: Es el n ú m e r o de defunciones maternas. por. 100 mil nacidos vivos en un año, por cualquier causa relacionada o agravada. por el embarazo. Esta razón mide la probabilidad de muerte de una mujer una vez. que se embaraza, conocida como riesgo obstétrico.. 14.
(23) "'. ,:,. -=. "' E. -�. 1. B. •C,. ¡..... E. -"' .5. -;;¡-o. e !l 3. E. �. ". o. = .§ . ¡j. e, "' o " o. � �. � o. � o. ,e;. ee. �. 1. .... "'. ,:,. � o. ,e;. I. "'. ,e;. �. �. o. o. 1. �. �. o. o. CI). o ..e. "' "' "' "' "' -e"' "' v -e " "' -ev !l -e °' "' "' �. ... l!. u. o e;. ee. N. M. ee. "'. o. "'. N. "'. ee. ·¡¡,. "' "' o "' "' o -e- e "' "' -e- "'. N. M. "' ee. ·¡:. M. " " " " " " " " � 9 9 9 9 9 9 9. o. �. " "' -e 5 <E e -¡¡ "' s E o c. " o " z " '1 � � '1 .c. ·¡¡,. -c. ;;; . ¡¡,. ·¡;. E . ;: -e. "'. !l. E. "' "' �. -c. ·;:. ·¡::. . ¡::. e;. -¡¡. s. ;;;. o -e "'. e. "' .:: .:! o o g � u u o > z. '1. I. "'. -c. s. e. s. M. ¡·:. ¡ .:. "'. � o ,e;. "'. N. -o. � o ,e;. ,e;. I. I. iÍ. � :¡;. ". o. ;;¡. I. !l. "'. -o O.. · :!!. �. .o. ¡J. !l. -e. .:'!. �. s. E. o. " E. :a. ¡jl. �. e. o. 9 Z "! "!. ". "!. 1. o . :':. oÍ u ::,. . 21. .z u. " " " "' I UJ ". .,. "'. .=!. -.... .!!1. " t: ... "' u ". e. u. ·O · ¡:¡. o. ee. ü >. 1'l " .,. a. i. "-'. o. o.. 5. " u " o. o::.
(24) "'. rl. ,.;;-o,. E. �. ¡¡¡ �. �. E. � �. "' e "' � s " "' "' N E E. -o. "'. e. !] .. e>. 5. I. "'. � � o. E. 1 6 t. N. �. e:. e. �. " � ". 1. " � •. •. ª. �. ". o. -o o -e. ..:, "'. '[. ". r-. "O. "' "'. •CIS. 11). ! �. E. !lJ. �. '? '? �. 1. -¡¡. B. @ �. e: o ·;:;. '". :l. -o o. E. eo ". .D. o o. -e. -o ". ee. ¡;:. -o -¡:. e. -o. ee. ¡;j t.tJ. o. e,. ·E. �. N. "' ;;;. u. -o o. �. -o "' E .o. �. E. t.tJ. ". "'.
(25) o. -�. i e. o .2. �. j ..,. e. 8. E. ca. ·O. g. �. ,¡¡; "§. E -¿¡; -�. 1= · 2 e 5 _. :::::, o ,__. o �. ....... ca. ca. o. z o ;r: o co z z 1. '. '. •. '. '. '. � �. o " o " ·o e. � o. e: o. t. o .n. "' 'O ". " .,. ·;;; .. o. e:. 'O. o . e:. o. z;. 2. co " �. 2. ". e, .5. "'. b. ". e o. "'. 'O. ". o. �2. o. �. .g. " ". o. "'. �. a. <;:;. "'. 'O -;;¡. o. :z e o.. ·. e �. �. E. � ,.E. � ·O. e:. o. eo :.'.l � -�. a. 00. .5.
(26) 00. .-<. o. ". -o. o >. u. � o. ... "' o. E ... " s "' E. B e. " E o. ". t. :: ". ¿ ¿ .. .,2. e: "'. t 'oí E -o. "'. :';!. �. .... o. �. " ::, ". t. E. "' u. :[ii .o. ". -o. o o.. ¡::. � "' ::,. "' u.
(27) 1.5.Hipótcsis. Existen. características. y. epidemiológicas. mortalidad materna en el Hospital Regional. clínicas. que. incidirían. en. la. Eleazar GL1Zmán Barrón de Nuevo. Chimbote durante el período 2 0 0 6 - 2 0 1 5 .. 1 . 6 . Objetivos. 1 . 6 . 1 . Objetivo general:. Determinar las principales características epidemiológicas y clínicas que inciden. en. la. mortalidad. materna. en. el. Hospital. Regional. Eleazar. Guzmán. Barrón. de. Nuevo Chimbore durante el periodo 2 0 0 6 - 2 0 1 5 .. 1.6.2. Objetivos Específicos:. 1.. Cuantificar. los. casos. Eleazar Guzmán. de. mortalidad. materna. en. el. Hospital. Regional. Barrón (HREGB) de Nuevo Cbimbote durante el período. 2006-2015.. 2.. ldentificar. la. causa. básica. de. muerte. materna. en. el. HREGB. de Nuevo. Chimbote durante el período 2 0 0 6 - 2 0 1 5 .. 3.. Tipificar la muerte materna y el. momento reproductivo en que se produce,. en el HREGB de Nuevo C himbote durante el período 2006-2015.. 4.. Identificar. educativo,. materna. las. principales. estado. ci vi l ,. ocurridos. en. el. características. ocupación. HREGB. y. de. e p idemiol óg icas :. procedencia. Nuevo. en. los. Chimbote. edad,. casos. durante. de. el. ni v el. muerte. período. 2006-2015.. 5.. Identificar las principales características clínicas personales en los casos de. m uerte. materna. ocurridos. en. el. HREGB. de. Nuevo. Chimbote. durante. el. periodo 2 0 0 6 - 2 0 1 5 .. 6.. Identificar. paridad,. estado. gravidez,. atenciones. materna. el. número. prenatales. ocurridos. obstétrico. en. y. el. de. durante. abortos,. p l ani fi c a c i ó n. HREGB. de. el. embarazo:. edad. periodo. interge né sico ,. familiar. en. los. Nuevo C himbote. gestacional,. número. de. casos. de. muerte. durante. el. periodo. 2006-2015.. 19.
(28) 7.. Identificar. el. diagnóstico. de. ingreso. de. los. casos. de. muerte. materna. ocurridos en el HREGB de Nuevo Chirnbore durante el período 2 0 0 6 - 2 0 1 5 .. 8.. Identificar. puerperio. las. en. principales. los. casos. características. de. muerte. clínicas:. materna. durante. ocurridos. en. el. el. parto. HREGB. y. de. Nuevo Cbimbote durante el periodo 2 0 0 6 - 2 0 1 5 .. 2.. Metodología del trabajo. 2.1. Tipo y Diseño de investigación. Tipo:. básica,. cuantitativa. de. acuerdo. a. su. orientación. objetivos.. y. Diseño: descriptivo, retrospectivo, transversal.. 2.2. Población. 100% de. casos. de muerte. (2006-201 5) en el Hospital. U. nidad. e. d. materna. Aná. lisis. oc urr ida. materna. R. egiona l.. crite ri os. y. durante. el. e p i d emioló g ica. Nacional de. i g ilanc i a. T. odas. pu. 1. l. as. e rp erio.. 0 - MM. defunciones. .. según. -. la. reco l ección. de datos. gistro de. Re. consider ó como. fu. necología y. Gi. H. de. R. ospi t al .. a. l. M. ente:. O. F. isis. icha de. ortalidad. l. e consideró. D. -. chas. S. de. istema. os siguientes criterios:. a. la. estación,. g. tadística. -. C. -. y. parto. ódigo. -. CIE. ternacional. Es. de. In. terna).. Ma. R. ocumental utilizando como. egistro e l ab o rada para. aterna del. o. fi. muerte. nvestigación. M. N. e. d. en. os p i ta l. O y 50 años de eda d .. H. ospital. e. s. t. al. GB.. E. uvo acceso a las. t. ara medir la vali d e z de contenido del. P. H. a historia c líni ca materno peri n a t al. bste tr icia.. años. !O. l. relacionado. evisión-Mortalidad. An ál. del. Clínicas. (. i. confirmado. registrado. y. estudio. Clasificación. OMS. Caso. S. I. periodo de. casos.. i n t e r és :. diagnóstico. .. 18. storias. E. e em p l eó la Técn.ica de. de l. Hi. cnicas e i nstrum en t os de. de. de. pidemio l ó g ica .. con. S. de. o. Té. Ficha. ota l :. dades comprendidas entre. -. Enfermedades-Décima. 2.3. E. T. período. inves t igació n. V. registrados durante el. Fi. strumento de. in. ,. fin. denominada. .. (FRMM-EGB). d. chas. el. E. D. e. S. epartamento. pi d emioló g ic a s. instrumento se s o m etió a. 20.
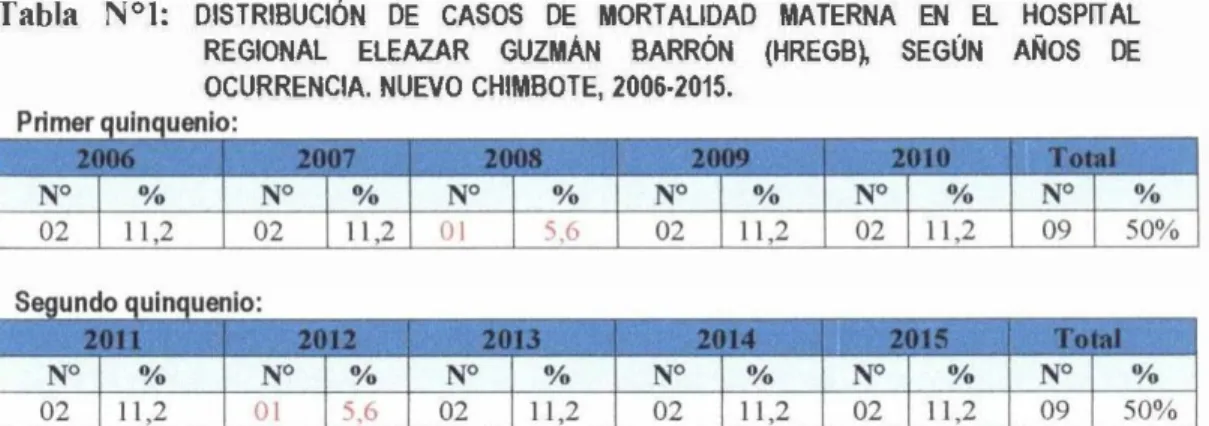
(29) juicio de expertos.. Estos fueron docentes de la Universidad Nacional Federico. Villarreal de Lima con grado de Dr. en Salud Pública y en Medicina así como. obstetras. con. grado. de. Mg.. obstétrico. de. Se realizó un análisis descriptivo univariado de interés en la posición, con. los. y. la. especialidad. de. alto. riesgo. Chimbote.. Procesamiento y Análisis de la Información. valores. de. estándar. y. codificaron,. utilizó. el. medición. razón. se. de. de. realizó. software. frecuencia,. mortalidad. el. SPSS. porcentaje,. materna,. control. de. versión. 24.0.. media. por. quinquenios.. calidad y para el. Para. la. aritmética,. análisis. presentación. desviación. Los. datos. informático. de. resultados. se. se. se. emplearon tablas estadísticas de distribución de frecuencias y gráficos de barras. y circular.. 3. Resultados. Tabla. NºI:. DISTRIBUCIÓN REGIONAL. DE. CASOS. ELEAZAR. DE. MORTALIDAD. GUZMÁN. BARRÓN. MATERNA (HREGB�. EN. EL. SEGÚN. HOSPITAL AÑOS. DE. OCURRENCIA. NUEVO CHIMBOTE, 2006-2015.. Fuente: Historias Clínicas e Informe de Mortalidad Materna del Sistema lnfonmátioo Perinatal del Departamento de Gineco-obstetricia del HREGB.. En la Tabla Nº1: observamos el total de 18 casos de muerte materna registrados en el periodo de estudio comprendido entre el 2006-2015, de los cuales 9 casos (50%) se registraron en el primer quinquenio. y 9 en. el. segundo. quinquenio.. Asimismo,. según. años. de. ocurrencia,. la. mortalidad materna es estable a lo largo de los 1 O años estudiados. La tendencia es la misma para el primer y segundo quinquenio, manteniéndose en un 1 1 , 2 % durante los años 2006, 2007,. 2009-2011 y 2013-2015. Durante el año 2008 y 2012 baja a la mitad, al 5,6%.. 21.
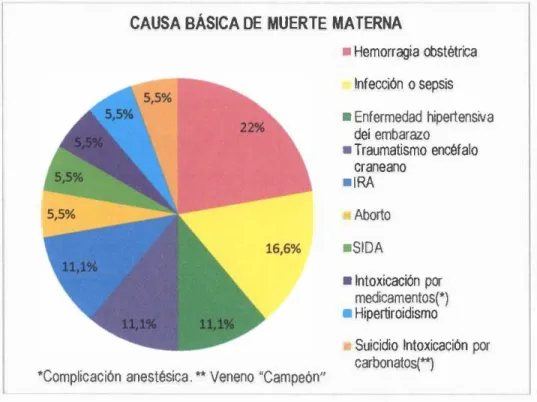
(30) Tabla. Nº2:. RAZÓN. DE. MORTALIDAD. MATERNA. EN. EL. HOSPITAL. REGIONAL. ELEAZAR. GUZMÁN BARRÓN (HREGB� NUEVO CHIMBOTE, 2006-2015.. -JII1UWJII1iMIIICMIIIPWfill1MIII RN VIVOS MORTALIDAD. IIIFWJIJ@WJIIIE•IL•miiil. 1812. 1805. 2117. 2297. 2234. 2237. 2355. 2456. 2344. 2361. 02. 02. 0. 02. 02. 02. 01. 01. 02. 02. 22,018 16. 110,37. 110,80. 0. 87,07. 89,52. 89,40. 42,46. 40,71. 85,32. 84,70. Ratio. MATERNA. RA2ÓNDE MORTALIDAD. 74,03. MATERNA (RMM'.. Fuente: Informe de la Oficina de Estadistica del HREGB.. En la Tabla Nº2: observamos que durante la década 2006-2015, se registraron 22,018 Nacidos Vivos (NV) y la RMM ratio fue 74,0 MM por 100 mil NV. El cálculo de la RMM solo incluyó muertes maternas directas e indirectas;. no se consideraron. 2 muertes. no. relacionadas,. con. las cuales. totalizan 1 8 . (Una ocurrida en el 2008 y otra el 2013). En el I quinquenio: la RMM ratio fue: 79,5 y en el II quinquenio fue 68,51 MM por 100 mil NV.. RAZÓX DE :\l:ORTAIJDAD ltATIR.�A EN EL IIREGB. o .. 2Cní. 'l007. m. 200J. 2010. 2011. 2012. 2013. 2014. 201S. I. Figura N º l : RAZÓN DE MORTALIDAD MATERNA EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. Tabla. Nº3:. DISTRIBUCIÓN DE CAUSA BÁSICA DE MUERTE MATERNA EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. Nº. 'lo. Hemorragia obstétrica. 04. 22,0. Infección o sepsis. 03. 16,6. Enfermedad Hipertensiva del embarazo. 02. 11,1. Traumatismo encéfalo craneano (TEC). 02. 11, 1. CAUSA BASICA DE MUERTE MATERNA. 02. Aborto. 01. 5,5. SIDA. 01. 5,5 5,5. Intoxicación por medicamentos(*). 01. Hipertiroidismo. 01. 5,5. Suicidio: Intoxicación por carbcnatos t"). 01. 5,5. Fuente: Ficha FRMM-EGB. 'Complicación anestésica.. Tabla. 11,1. Infección respiratoria aguda (IRA). Nº3:. predomina como. causa. tt. básica de muerte. Veneno 'Campeón".. materna. la. hemorragia obstétrica. con. 22,0%, en segundo lugar la infección o sepsis (16,6%) y en tercer lugar coinciden con 1 1 , 1 % : la enfermedad hipertensiva del embarazo, TEC e IRA. El aborto fue del 5,5%. La hemorragia se. 22.
(31) debió a: atonla uterina: 2 casos ( 1 1 , 1%); embarazo ectópico: (5,5%) y mola hidatiforme: (5,5%). La. muerte. indirecta. complicación. fue. anestésica. por.. IRA. (5,5%),. ( 1 1 , 1%),. SIDA. hipertiroidismo. (5,5%),. (5,5%). y. intoxicación suicidio. por. (5,5%).. medicamentos La. muerte. no. relacionada ( 1 1 , 1%), se debió a TEC grave: por calda y homicidio: disparo en la cabeza.. CAUSA BÁSICA DE MUERTE MATERNA • Hemorragia obstétrica. Infección o sepsis. • Enfermedad hipertensiva del embarazo • Traumatismo encéfalo craneano • I RA. Aborto. •SIDA. • Intoxicación por medicamentos(*) • Hipertiroidismo. Suicidio Intoxicación por carbonatos(**) •complicación anestésica . .. Veneno 'Campeón". Figura N°2: DISTRIBUCIÓN DE CAUSA BÁSICA DE MUERTE MATERNA EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. TABLA Nº4: DISTRIBUCIÓN DE TIPO DE MUERTE MATERNA EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. TIPO DE MUERTE MATERNA. Nº. %. Directa (causas obstétricas). 10. Indirecta (causas no obstétricas). 06. 33,3. No relacionada (incidental). 02. 11,1. 55,5. Fuente: Ficha FRMM-EGB.. En la Tabla Nº4: se puede apreciar que el tipo de muerte materna directa (por causas obstétricas) ocupa el primer lugar con 55,5%, en segundo lugar la muerte materna indirecta (por causas no obstétricas) tiene el 33,3% y finalmente la de tipo no relacionada (incidental) con el 1 1 , 1 % .. 23.
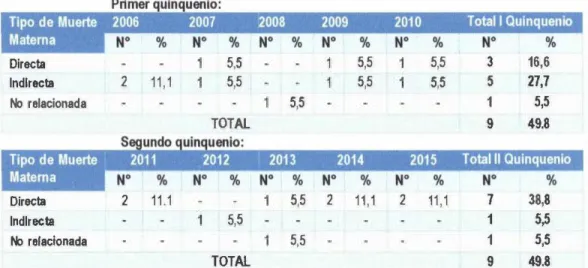
(32) TIPO DE MUERTE MATERNA. •DIRECTA. • INDIRECTA. • NO RELACIONADA. Figura N°3: DISTRIBUCIÓN DE TIPO DE MUERTE MATERNA EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. Tabla NºS: DISTRIBUCIÓN DE CASOS DE MORTALIDAD MATERNA POR QUINQUENIOS SEGÚN TIPO DE MUERTE MATERNA EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. Directa lndlreclll. 2. 11, 1. 5,5. 5,5. 5,5. 5,5. 5,5. 3. 16,6. 5,5. 5. 27,7. 5,5. No relacionada. TOTAL. Directa. 2. 5,5. 11.1. lndlreclll. 5,5 5,5. No relacionada. TOTAL. 2. 11,1. 2. 11,1. 1. 5,5. 9. 49.8. 7. 38,8. 1. 5,5. 1. 5,5. 9. 49.8. En la Tabla Nº5: en el primer y segundo quinquenio coincide el mismo número de casos de muerte materna: 09 casos respectivamente (50%). En el primer quinquenio se ubica en primer lugar la muerte materna de tipo indirecta (causas no obstétricas) con el 27,7%, en segundo lugar la de tipo directa (causas obstétricas) con 16,6% y finalmente la de tipo no relacionada o incidental con el 5,5%. En el segundo quinquenio es a la inversa; en el primer lugar se ubica el tipo de muerte materna directa con el 38,8%, en segundo lugar la de tipo indirecta con igual porcentaje que la de tipo no relacionada con 5,5%.. 24.
(33) Tabla. N°6:. DISTRIBUCIÓN DE MOMENTO REPRODUCTIVO EN QUE SE PRODUCE LA MUERTE MATERNA EN EL HREGB. NUEVO CHIMBOTE, 2006·2015.. MOMENTO REPRODUCTIVO. Nº. %. Embarazo. 13. 72,2. Puerperio. 5. 27,7. Parto. Fuente: Ficha FRMM-EGB.. En la Tabla Nº6. observamos que el momento reproductivo en que ocurrió la muerte materna fue. en primer lugar durante el embarazo: 72,2% y en segundo lugar en el puerperio: 27,7%. No hubo casos durante el parto.. MOMENTO REPRODUCTIVO. •EMBARAZO •PUERPERIO. Figura N°4:. DISTRIBUCIÓN DE MOMENTO REPRODUCTIVO EN QUE SE PRODUCE LA MUERTE MATERNA EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. Tabla N°7: CARACTERISTICAS EPIDEMIOLÓGICAS DE MORTALIDAD MATERNA EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. CARACTERISTICAS. Nº. %. EPIDIMIOLÓGICAS EDAD. 21. 01. 5,6. 22. 01. 5,6. 23. 01. 5,6. 25. 03. 16,7. 27. 04. 22,2. 29. 02. 11,1. 30. 01. 5,6. 31. 01. 5,6. 35. 02. 11,1. 46. 01. 5,6. 49. 01. 5,6. 25.
(34) RANGO DE EDAD. De 20 a 24 años. 03. 16,7. De 25 a 29 años. 09. 50,0. De 30 a 34 años. 02. 11,1. De 35 a 39 años. 02. 11,1. De 45 a 49 años. 02. 11,1. NIVEL EDUCATIVO. Analfabeta. 03. 16,7. Primaria. 04. 22,2. Secundaria. 06. 33,3. Superior. 04. No registra. 01. 22,2 5,6. ESTADO CIVIL. Soltera. 04. 22,2. Conviviente. 09. 50,0. Casada. 03. 16,7. No registra. 02. 11,1. OCUPACIÓN. Labores del hogar. 16. Estudiante. 02. 88,9 11,1. PROCEDENCIA. Rural. 03. 16,7. Urbano-marginal. 04. 22,2. Urbana. 11. 61,1. Fuente: Ficha FRMM-EGB.. En. la. Tabla. Nº7,. destacan. entre. las. características. epidemiológicas. de. muerte. materna. las. siguientes: Acerca de la edad: el mayor número de muertes maternas ocurrió en la población en etapa de vida joven entre 20 a 29 años de edad (66,7%), seguido de las mujeres de 35 a 49 años (22,2%) y adultas entre 30 a 34 años ( 1 1 , 1%). La edad mínima fue de 21 años y la máxima de 49, la media aritmética fue de 29,61. con una desviación estándar de ±7 ,5 y rango de 28.. No se. registró muerte materna en la etapa de vida adolescente. Acerca del rango de edad: concentra el mayor número de casos el de 25 a 29 años (50%). De. manera global destaca por su importancia en salud reproductiva el rango entre los 20 a 34 años que corresponde a la edad fértil ideal de la mujer, con 77,8%. Finalmente los rangos de edad extrema, es decir de mujeres añosas entre 35 a 49 años (22,2%) y adolescentes 0%. Acerca. del. nivel. educativo:. Predominan. en. primer. lugar. los. casos. con. nivel. educativo. secundaria 33,3% y en segundo lugar las de educación superior y educación primaria comparten el mismo porcentaje del 22,2%. El porcentaje de analfabetas fue del 5,6%. Acerca. del. estado. civil:. las. convivientes. observamos globalmente esta variable. representan. el. 50%. y. las. solteras. el. 22,2%.. Si. encontramos que el 66,7% de mujeres que fallecieron. tenían pareja (convivientes y casadas). Acerca. de. la. ocupación:. El. 88,9%. se dedicaban. a labores. del. hogar y el. 11,1%. fueron. estudiantes. Acerca de la procedencia: La mayor proporción fueron de procedencia urbana: 6 1 , 1 % y urbano. marginal: 22,2%. Solo el 16,7% fue de zona rural.. 26.
(35) RANGO DE EDAD. 10 9 8 7. 6. 5 4 3. 2 1. o DE 2 0 A 2 4. DE 2 5 A 2 9. DE30A34. DE 35 A 39. DE 45 A49. AÑOS. AÑOS. AÑOS. AÑOS. AÑOS. Figura Nº5: CARACTERISTICAS EPIDEMIOLÓGICAS DE MORTALIDAD MATERNA EN EL HREGB. NUEVO CHIMBOTE, 2006·2015, SEGÚN RANGO DE EDAD.. Tabla. N°8: PRINCIPALES CARACTERISTICAS CLINICAS EN LOS CASOS DE MUERTE MATERNA OCURRIDOS EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. ANTECEDENTES PERSONALES PATOLÓGICOS. %. Nº. Sin antecedentes. 11. 61, 1. VIH-SIDA. 01. 5,6. Enfermedad renal. 01. 5,6. Hipertiroidismo. 01. 5,6. Otro t'). 01. 5,6. No registra. 03. Fuente: Ficha FRMM-EGB.. 16,7. ('): Cesareada anterior 3 veces.. En esta Tabla Nº8, destacan los casos que no presentaron antecedentes personales patológicos con el 6 1 , 1 % y no se. Tabla. Nº9:. registró antecedentes en el 16,7%.. ESTADO. OBSTÉTRICO. DURANTE. EL. EMBARAZO. EN. LOS. CASOS. DE. MUERTE. MATERNA OCURRIDOS EN EL HREGB. NUEVO CHIMBOTE, 2006·2015.. ESTADO OBSTÉTRICO. Nº. %. Edad gestacional. 9. 01. 5,6. 10. 01. 5,6. 15. 01. 5,6. 16. 01. 5,6. 20. 01. 5,6. 22. 01. 5,6. 26. 01. 5,6. 27. 02. 1 1 ,1. 28. 02. 1 1 ,1. 30. 01. 5,6. 31. 01. 5,6. 27.
(36) 5,6. 35. 01. 40. 04. 22,2. Menos de 22 semanas. 05. 27,8. De 22-36 semanas. 06. 33,3. De 37-40 semanas. 07. 38,9. Rango de edad gestacional. Paridad. Nulipara. 02. 11,1. Primípara. 03. 16,7. Secundípara. 05. 27,8. Multípara. 06. 33,3. No registra. 02. 11, 1. Primigesta. 03. 16,7. Segundigesta. 01. Gravidez. 5,6. Multigesta. 10. 55,6. Gran multigesta. 01. 5,6. No registra. 03. 6,7. o. 02. 1 1 ,1. 1. 03. 16,7. 2. 01. Número de abortos. No registra. 12. 5,6 66,7. Período íntergenésíco. Primer embarazo(no aplica}. 05. < de 2 años. 01. De2a4años. 03. 16,7. De 4 años a más. 03. 16,7. No registra. 06. 33,3. o. 08. 44,4. 2. 03. 16,7. 3. 02. 11,1. 4. 02. 11, 1. 5. 01. 5,6. 6. 01. 5,6. 9. 01. 5,6. 27,8 5,6. Número de control prenatal. Rango de control prenatal. <6APN(sin control). 16. 88,9. 6 APN(controlada-mínímo). 01. 5,6. >6APN. 01. 5,6. Planificación familiar. No usó DIU. 13. 72,2. 01. 5,6. Hormonal. 03. 16,7. Barrera. 01. 5,6. Fuente: Ficha FRMM-EGB.. 28.
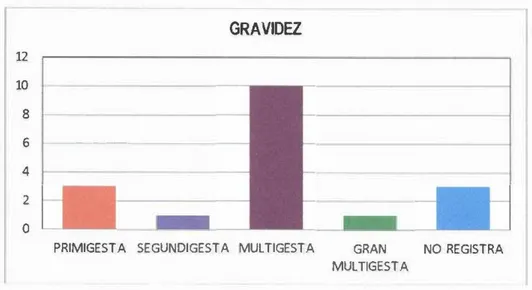
(37) En cuanto al Estado Obstétrico se observa que respecto a la edad gestacional: el 38,9% tuvo entre 37 a 40 semanas de gestación, seguido del 33,3% que tuvo entre 22 a 36 semanas y el 27,8%. tuvo. menos. de. 22. semanas.. La. media. aritmética. fue. de. 23,7. con. una. desviación. estándar de ±0,8. Acerca de la paridad: en primer lugar se encuentran las multíparas con 33,3% seguido de las secundíparas con 27,8% y primíparas con 16,7%. Acerca. de. la. gravidez:. predominaron. las. multigestas. con. 55,6%. y en. segundo. lugar. las. primigestas y la subvariable no registra con 1 6 , 7%. Acerca del número de abortos: en el 66,7% de casos no se registró el dato del número de abortos, el 16,7% tuvo un aborto y el 1 1 , 1 % no tuvo ninguno. Acerca del periodo íntergenésíco: en el 33,3% de casos no se registró el dato del periodo intergenésico; en el 27,8% no aplica este dato por ser su primer embarazo; sólo el 5,6% tuvo un periodo intergenésico corto. Acerca del número de atención pre-natal (APN): el 44,5 no tuvo ninguna APN, sólo el 1 1 , 2 % tuvo entre 6 y 9 APN, alcanzando la categoría de controlada. Acerca del número de atención pre-natal según rangos: el 88,9% tuvo menos de 6 APN, lo cual en Obstetricia se considera como categoría sin control y solo el 11,2% fue controlada, con 6 APN (5,6%) y más de 6 APN (5,6%). Acerca. de. la. planificación. familiar:. La. mayoría. de. las. mujeres fallecidas. no. uso. ningún. método anticonceptivo para planificar su familia (72,2%), solo el 16,7% uso método hormonal.. PARIDAD. 7. 6. 5. 4. 3. 2. 1. o NUlÍPARA. Figura. N°6:. PARIDAD. PRIMÍPARA. EN. LOS. SECUNDÍPARA. CASOS. DE. MUERTE. MULTÍPARA. MATERNA. NO REGISTRA. OCURRIDOS. EN. EL. HREGB.. NUEVO CHIMBOTE, 2006-2015.. 29.
(38) GRAVIDEZ 12. 10. 8. -. 6. - --. 4. 2. o PRIMIGESTA. SEGUNDIGESTA. MULTIGESTA. GRAN. NO REGISTRA. MULTIGESTA. Figura N°7:. GRAVIDEZ EN LOS CASOS DE MUERTE MATERNA OCURRIDOS EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. RANGO DE ATENCIÓN PRENATAL. • < 6 APN( SIN CONTROL). • 6 APN(CONTROLADA MINIMO) >6APN. Figura. N°8:. RANGO. DE. ATENCIÓN. PRE-NATAL. EN. LOS. CASOS. DE. MUERTE. MATERNA. OCURRIDOS EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. 30.
(39) Tabla N º I O : DIAGNÓSTICO DE INGRESO DE LOS CASOS DE MUERTE MATERNA OCURRIDOS EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. DIAGNÓSTICO DE INGRESO. Nº. . Gestante de 26 semanas+VIH+Síndrome Diarreico. 01. 5,6. . Gestante de 27 semanas + Parocardiorespiratorio +. 01. 5,6. . Gestante de 28 semanas + ACV(*) + Preeclampsia. 01. 5,6. . Gestante de 30 semanas + TEC(**) grave. 01. 5,6. . Gestante de 27 semanas por FUR +Polihidramnios +. 01. 5,6. 01. 5,6. %. Intoxicación por órganos carbonatados. No trabajo de parto .. Dic.. Aborto Retenido+. Dic.. HUD(***). . Gestante de 9 semanas x ECO + Pielonefritis. 01. 5,6. . Gestante de 28 semanas+ Hipertiroidismo. 01. 5,6. . Gestante de 1 6 semanas+ TEC grave. 01. 5,6. . Mola hidatiforme + Anemia leve. 01. 5,6. . Embarazo ectópico complicado + Anemia severa. 01. 5,6. . Gestante de 31 semanas+ Eclampsia+ No trabajo de parto+. 01. 5,6. 01. 5,6. Dic.. ACV. . Gestante de 1 5 semanas 6/7 + Amenaza de aborto+ cesareada anterior 3 veces . D/c.Endometritis puerperal+ Bronquitis aguda. 01. 5,6. . Puérpera mediata de 18 d í a s + Bronconeumonía. 01. 5,6. . Puérpera de 6 horas+ Shock hipovolémico + Anemia severa+. 01. 5,6. 01. 5,6. 01. 5,6. .. Dic.. Sepsis +. Dic.. IRA +. Preeclampsia. Dic.. . Puérpera d e ± 5 dias+ Dic. Retención de restos placentarios+ Dic.. Sepsis +. Dic.. Anemia+. Dic.. Embolia pulmonar. . Puérpera de parto domiciliario de 3 días+ Retención de placenta+ Shock séptico Fuente: Ficha FRMM-EGB.. (') ACV: accidente cerebro vascular.. (**)TEC: Traumatismo encéfalo craneano.. ('**). HUD: hemonragia. uterina disfuncional.. En la Tabla Nº10, los 18 diagnósticos de ingreso son diversos y especlficos para cada caso. De ellos. 13. que. representaron. representaron el. el. 72,2%. correspondieron. a diagnósticos de. 27,7% fueron diagnósticos del puerperio.. la gestación. y 5 que. No hubo diagnóstico de ingreso por. parto.. Tabla N º l l :. DIAGNÓSTICO DE INGRESO SEGÚN TRIMESTRE DE GESTACIÓN DE LOS CASOS DE MUERTE MATERNA OCURRIDOS EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. TRIMESTRE DE GESTACIÓN. Nº. %. 1er Trimestre ( 1 3 semanas). 04. 30,7. 2do Trimestre (De 14 a 27 semanas). 05. 38,4. 3er Trimestre (De 28 a 40 semanas). 04. 30,7. Fuente: Ficha FRMM-EGB.. 31.
(40) En esta Tabla Nº11: los diagnósticos de ingreso se han categorizado por trimestres de la gestación para facilitar su clasificación. Predominan el diagnóstico de gestación en el segundo trimestre, es decir entre. las. 14 a 27 semanas de gestación. con el 38,4% y en. igual proporción. en. el. primer. trimestre: hasta las 1 3 semanas de gestación y tercer trimestre: de 28 a 40 semanas con el 30,7% respectivamente.. Tabla. Nºl2:. PRINCIPALES CARACTERISTICAS CLINICAS DURANTE EL PARTO Y PUERPERIO EN. LOS. CASOS. OE. MUERTE. MATERNA. OCURRIDOS. EN. EL. HREGB.. NUEVO. CHIMBOTE, 2006-2015.. CARACTERISTICAS CLINICAS DURANTE EL. Nº. %. PARTO Y PUERPERIO. Complicaciones en el parto Eclampsia (*). 5,6. 01. Patologías en el puerperio . Infección puerperal. 03. . IRA. 01. 5,6. . Hemorragia. 01. 5,6. 16,8. Fuente: Ficha FRMM-EGB. *Gestante que ingreso con diagnóstico de eclampsia. En la Tabla Nº12: Entre las principales caracterlsticas clínicas: subvariable complicación del parto se. identificó. la. eclampsia con. el. 5,6% y entre. las. primer lugar se ubicó la infección puerperal con un. patologías. del. puerperio,. en. 16,8 %.. PATOLOGÍAS EN EL PUERPERIO. INFECCIÓN PUERPERAL. Figura. N°9:. PATOLOGfAS. EN. IRA. EL. PUERPERIO. HEMORRAGIA. EN. LOS. CASOS. DE. MUERTE. MATERNA. OCURRIDOS EN EL HREGB. NUEVO CHIMBOTE, 2006-2015.. 32.
(41) 4.. Análisis y discusión. Realizar. una. Regional. período. vida,. investigación. Eleazar. Guzmán. comprendido. del. cuidado. de. entre. la. acerca. Barrón. de. la. (HREGB). 2006-2015,. salud. mortalidad. sexual. de. materna. Nuevo. e nfr e n t ó. nos. y reproductiva. en. el. Chirnbote. con. nuestra. desde. Hospital. durante. filosofia. nuestro. el. de. particular. punto de vista como obstetras y la reflexión y análisis critico de cuánto estarnos. haciendo por revertir esta dolorosa realidad de nuestra Región y del país.. significado. continuar. un. análisis. nuestro. profundo,. trabajo. como. que. nos. deja. retos. investigadoras. en. y. la. compromisos. contribución. Ha. para. de. esta. problemática social, buscando comprender las causas para evitar y prevenir la. muerte materna.. Resultados. del. estudio:. Nacidos Vivos (NV) y. durante. la. década. 2006-2015. se. registraron. 22,018. 16 Muertes Maternas (MM), obteniendo una Razón de. Mortalidad Materna (RMM) ratio de 74,0 MM por 1 0 0 mi I NV. El cálculo de la. RMM solo incluyó muertes maternas directas e indirectas; no se consideraron 2. 1 8 (Una ocurrida en el 2008 y. muertes no relacionadas, coa las cuales totalizan. otra el 2 0 1 3 ) .. Se. registró. el. 50%. de. manteniéndose en un. casos. en. cada. quinquenio. con. una. tendencia. 1 1 , 2 % durante los años 2006, 2007, 2 0 0 9 - 2 0 1 1. 2 0 1 5 . Durante el año 2 0 0 8 y 2 0 1 2 baja al 5,6%. (Ver Tabla Nº. podría. atribuirse. Presupuesto. Salud. por. Materno. a que. durante. Resultados. Neonatal. el. (PPR). con. el. año. el. 2008. cual,. diseño. se. es. de. implementa. lll1. Programa. intervenciones. 1 ).. el. estable,. y 2013-. Este descenso. Programa. de. Presupuestal. de. orientados. a. la. generación de resultados en la mejora de la salud materna y neonatal. En el año. 2009,. se. aprueba. el. Plan. Estratégico. Nacional. Mortalidad Materna y Perinatal (2009-2015) y el 2 0 1. para. 1. la. reducción. de. la. es el año de la aplicación. del Modelo de atención Integral de Salud basado en Familia y Comunidad, así. como la implementación del Plan Bicentenario del Perú hacia el 202 l ; todo ello. puede haber contribuido a la disminución de la muerte materna hospitalaria.. 33.
(42) Al analizar la RMM en la década se observa que es inestable y en el análisis por. quinquenios se observa que la RMM ratio en el I q u in q u e n i o fue: 79,5 y en el Il. quinquenio. fue 68,51. MM por. 100. mil. NV., evidenciándose una significativa. disminución en el II quinquenio. Hay un descenso considerable de 1 1 , 0 .. La importancia de este indicador radica en que mide el riesgo de morir de una. mujer. durante. el. embarazo,. 2 0 0 7 - 2 0 1 1 , la RMM fue de. parto o puerperio.. 122,5 MM por. En. Ancash. en. el. periodo. 100 mil NV (MINSA, 2 0 1 3 ) , en el. Perú según el Instituto Nacional de Estadística es de 93 MM por. (INEI,2013); según el. Banco Mundial. del. es de 68 MM por 100. Mundial, 2 0 1 5 ) y en el estudio fue de 74,0 MM por. 1 0 0 mil NV. mil NV (Banco. 100 mil NV, cifra mayor. que el promedio nacional y el de América Latina y el Caribe que es de 67 por. 100. mil. NV (Banco Mundial, 2 0 1 5 ) . La Meta actual. global de. la Agenda del. Desarrollo Sostenible es reducir la RMM mundial a menos de 70.. Acerca. de. la. primer. lugar. causa. la. básica. o principal. hemorragia. infección o sepsis con el. obstétrica. de. con. muerte. el. materna. 22,0%,. en. se. encontró. segundo. lugar. 16,6% y en tercer lugar hay coincidencia del. en. la. 1 1 , l%. entre: enfermedad hipertensiva del embarazo; traumatismo encéfalo craneano e. infección. sexual. que. las. respiratoria. aguda.. El. y reproductiva tuvo el. hemorragias tuvieron. aborto. 5,5%.. que. es. un. problema. (Ver Tabla Nº3).. como causas:. atonía. Es. grave. importante. en. salud. precisar. uterina (l 1 , 1 %), embarazo. ectópico (5,5%) y mola hidatiforme (5,5%). El estudio realizado en Argentina. por Ramos, S. y Col. 2007, a diferencia del nuestro encontró en primer lugar las. complicaciones. hipertensivos.. del. aborto. Según Tipo. seguido. de. causas. no. obstétricas):. l l, 1 % (Ver Tabla Nº4).. Col.. 2011;. sepsis. de muerte materna se encontró. (por causas obstétricas) en primer lugar:. (por. hemorragias,. 33,3%. y. la. y. transtomos. la de tipo directa. 55,5%, en segundo lugar la indirecta. de. tipo. no. Exactamente coincide con. de Urrunaga y Valladares, 2 0 1 1 ;. relacionada. (incidental):. el estudio de Wong, L. y. de Arroyo,. E.. y Col.. 2004 y de. Munaylla, R. 2000. S i m i l ar al de Mogrovejo, A. 2 0 1 0 , acerca del tipo de muerte. materna directa, pero no en la causa básica que fue por enfermedad h.ipertensiva. y Chumpitaz, J. 2012; quien reportó por aborto.. 34.
Figure

Documento similar
Ciaurriz quien, durante su primer arlo de estancia en Loyola 40 , catalogó sus fondos siguiendo la división previa a la que nos hemos referido; y si esta labor fue de
Por PEDRO A. EUROPEIZACIÓN DEL DERECHO PRIVADO. Re- laciones entre el Derecho privado y el ordenamiento comunitario. Ca- racterización del Derecho privado comunitario. A) Mecanismos
Artículo 8. Las solicitudes de reconocimiento presentadas, en las que se aleguen créditos obtenidos en títulos universitarios oficiales de Graduado, para la convalidación de
El principio general mencionado antes implica, evidentemente, que si la competencia autonómica es exclusiva y plena, las Comunidades Autónomas adoptarán las medidas de
Cedulario se inicia a mediados del siglo XVIL, por sus propias cédulas puede advertirse que no estaba totalmente conquistada la Nueva Gali- cia, ya que a fines del siglo xvn y en
El nuevo Decreto reforzaba el poder militar al asumir el Comandante General del Reino Tserclaes de Tilly todos los poderes –militar, político, económico y gubernativo–; ampliaba
Por lo tanto, en base a su perfil de eficacia y seguridad, ofatumumab debe considerarse una alternativa de tratamiento para pacientes con EMRR o EMSP con enfermedad activa
The part I assessment is coordinated involving all MSCs and led by the RMS who prepares a draft assessment report, sends the request for information (RFI) with considerations,