UNIVERSIDAD REGIONAL AUTÓNOMA DE LOS ANDES ¨UNIANDES¨
FACULTAD DE CIENCIAS MÉDICAS CARRERA DE MEDICINA
INFORME FINAL DE ESTUDIO DE CASO PREVIO A LA OBTENCIÓN DEL TITULO DE MÉDICO CIRUJANO
TEMA:
MENINGITIS BACTERIANA COMO COMPLICACIÓN DE SINUSITIS EN UN PACIENTE PEDIÁTRICO DEL HOSPITAL GENERAL AMBATO DEL IESS.
AUTOR: REDIN CORREA CARLOS XAVIER
TUTORES: DR. LAICA SAILEMA NELSON RODRIGO, MG. DRA. GONZÁLEZ CHICO MARÍA GABRIELA, ESP.
APROBACIÓN DE LOS TUTORES DEL TRABAJO DE TITULACIÓN
CERTIFICACIÓN
Quienes suscribimos, legalmente CERTIFICAMOS QUE: El presente Trabajo de titulación realizado por el señor CARLOS XAVIER REDIN CORREA, estudiante de la carrera de Medicina Facultad de Ciencias Médicas, con el tema “MENINGITIS BACTERIANA COMO COMPLICACIÓN DE SINUSITIS EN UN PACIENTE PEDIÁTRICO DEL HOSPITAL GENERAL AMBATO DEL IESS” ha sido prolijamente revisado, y cumple con todos los requisitos establecidos en la normativa pertinente de la Universidad Regional Autónoma de los Andes – UNIANDES, por lo que aprobamos
su presentación.
Ambato, Octubre del 2019
Dr. Laica Sailema Nelson Rodrigo, Mg. Dra. González Chico María Gabriela, Esp.
DECLARACIÓN DE AUTENTICIDAD
Yo, CARLOS XAVIER REDIN CORREA, estudiante de la carrera de Medicina, Facultad de Ciencias Médicas, declaro que todos los resultados obtenidos en el presente trabajo de investigación , previo a la obtención del título de MEDICO CIRUJANO, son absolutamente originales, auténticos y personales ; a excepción de las citas, porque son de mi exclusiva responsabilidad.
Ambato, Octubre del 2019
--- CI: 1805476759
DERECHOS DEL AUTOR
Yo, CARLOS XAVIER REDIN CORREA, declaro que conozco y acepto la disposición constante en el literal d) del Art. 85 del Estatuto de la Universidad Regional Autónoma de los Andes, que en parte pertinente textualmente dice: El Patrimonio de UNIANDES, está constituido por: La propiedad intelectual sobre las Investigaciones, trabajos científicos o técnicos, proyectos profesionales y consultaría que se realicen en la Universidad o por cuenta de ella.
Ambato, Octubre del 2019
--- CI: 1805476759
DEDICATORIA
El presente trabajo se lo dedico en primer lugar a Dios quien me dio la fuerza y sabiduría para poder llegar hasta este punto, también se lo dedico a mi madre Myrian Janneth, que con su apoyo incondicional frente a las cosas buenas y aún más en las malas, supo brindármelo, además de sus consejos los mismos que me llevaron a ser quien soy y a elegir lo mejor para mi vida.
Tengo que mencionar que recibí una gran guía de mi familia que con su ejemplo de salir adelante y nunca rendirse me dio la fuerza necesaria para alcanzar mis objetivos.
AGRADECIMIENTO
El presente trabajo se lo agradezco a Dios sobre todas las cosas, quien fue el que me dio la oportunidad de vivir y aprender demasiado en este mundo, además llevarme con su bendición durante todo este tiempo.
Al Doctor Nelson Laica que sin su orientación y paciencia durante la elaboración del mismo, no se hubiese culminado.
También a la Universidad Regional Autónoma De Los Andes, UNIANDES, que me vio crecer y me formo tanto personal como profesionalmente durante estos años, no me queda más que decir.
¡Muchas Gracias!
RESUMEN
La frecuente presentación de casos de infecciones respiratorias altas de origen viral y/o bacteriano determinan consultas constantes al personal médico o automedicación y aparecimiento de complicaciones, como la sinusitis que en el peor de los casos pueden desarrollar infecciones neurológicas, (González Saldaña, 2010), lo que se evidencia en el presente caso clínico que motivo su estudio.
La sinusitis puede presentar complicaciones neurológicas bacterianas generando índices de morbilidad y mortalidad que no superan el 5%, cuando ocurre esto se debe a la patogenia de la enfermedad, donde las bacterias se trasmiten de dos maneras una a través de la vía hematógena y otra por continuidad de estructuras anatómicas; existen varios factores de riesgo que permiten que esto suceda, incrementando la posibilidad de meningitis bacteriana lo que conlleva a una mayor morbimortalidad en los pacientes, siendo la causa de ingreso hospitalario y aún más cuando compromete la hemodinamia del mismo, llegando a necesitar unidad de cuidados intensivos (O’Connor Reina, García Iriarte, García Monge, & Gómez Angel, 1998), (González Saldaña, 2010)
ABSTRACT
The frequency of high respiratory infections caused by virus or bacterias are diagnosed by the medical staff. Automedication and complications as sinusitis could develop in neurologic infeccions evidenced in the next clinic case that motivate this study.
Sinusitis could have neurological bacterial complications that represent less than the 5%. When it happens, it is caused by a pathology, where the bacterias go through two ways, the one in hematogenous route and the second is continuing anatomic structures.
There are a lot of risk agents that allow this to happen, increasing the possibility to have bacterial meningitis, and also increased the morbidity and mortality of patients, being the responsable of hospitalization and if appear complications the patient will need intensive care.
ÍNDICE PORTADA
APROBACIÓN DE LOS TUTORES DECLARACIÓN DE AUTENTICIDAD DERECHOS DE AUTOR
DEDICATORIA AGRADECIMIENTO RESUMEN
ABSTRACT
1. INTRODUCCIÓN ... 1
2. DESARROLLO POR EPÍGRAFES ... 2
2.1. Fundamentos Conceptuales ... 2
2.1.1. Epidemiología: ... 3
2.1.2. Etiología: ... 3
2.1.3. Factores de riesgo: ... 4
2.1.4. Patogenia o fisiopatología: ... 4
2.1.5. Clínica: ... 5
2.1.6. Complicaciones: ... 6
2.1.7. Exámenes complementarios: ... 8
2.1.8. Tratamiento: ... 10
2.1.9. Diagnóstico diferencial: ... 9
2.2. METODOLOGÍA ... 12
2.2.1. Paradigma o modalidad de investigación ... 12
2.2.2. Tipo de diseño de investigación ... 12
2.2.3. Tipo de investigación por su alcance ... 13
2.2.4. Métodos, técnicas e instrumentos de investigación ... 13
2.2.5. Técnicas de investigación ... 13
2.3.1. Desarrollo del Caso Clínico... 14
2.3.2. Análisis del caso: ... 23
3. CONCLUSIONES Y RECOMENDACIONES ... 25
3.1. Conclusiones ... 25
3.2. Recomendaciones ... 25
4. REFERENCIA BIBLIOGRÁFICA ... 26
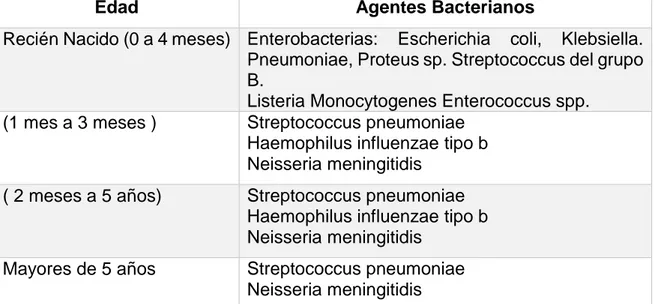
ÍNDICE DE TABLAS Tabla 1: Agentes causales según el grupo de edad ... 3
Tabla 2: Antibioticoterapia empírica ... 10
Tabla 3: Antibioticoterapia específica según el agente causal ... 11
Tabla 4: Dosis y duración del tratamiento ... 11
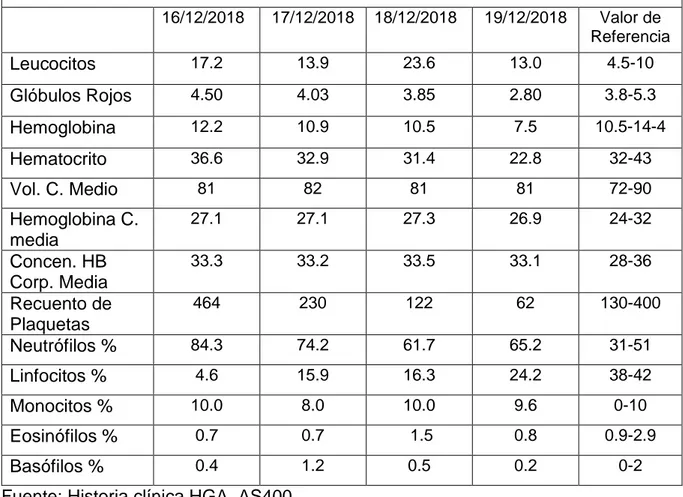
Tabla 5: Biometría hemática ... 19
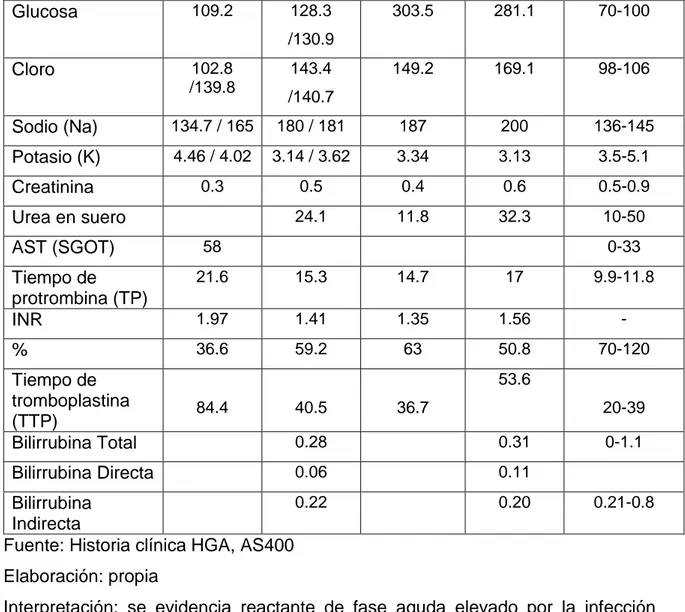
Tabla 6: Química sanguínea ... 19
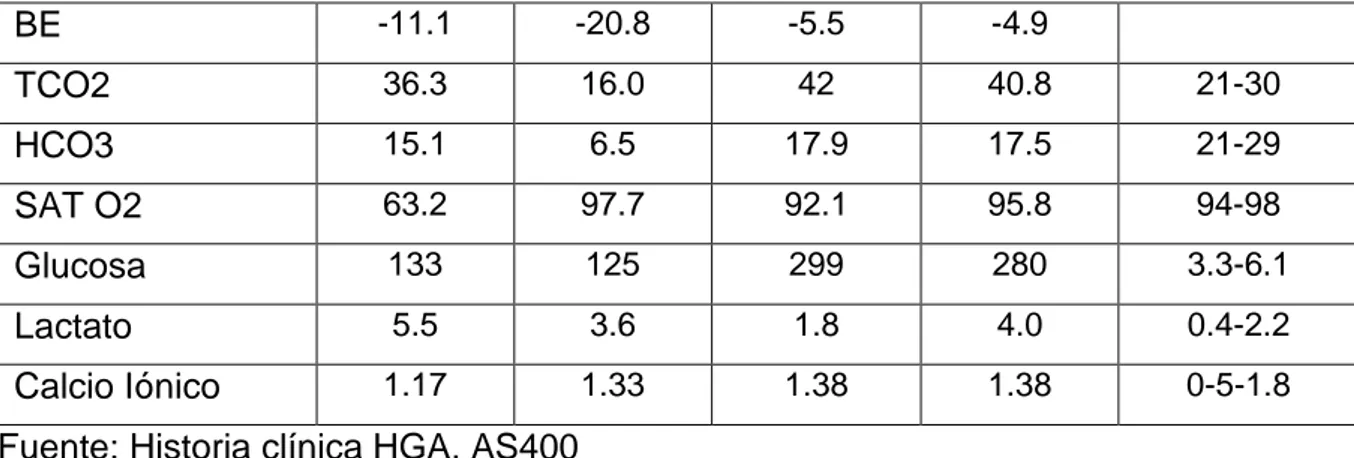
Tabla 7: Gasometría Arterial ... 20
Tabla 8: Hemocultivo ... 21
Tabla 9: Estudio de líquido cefalorraquídeo ... 21
Tabla 10: Rx de tórax estándar ... 22
Tabla 11: Tomografía axial computarizada de cabeza ... 22
1 1. INTRODUCCIÓN
Las complicaciones de la sinusitis tienden a ser graves debido a las estructuras anatómicas que están involucradas en la patología, existen factores de riesgo que predisponen a presentarlas, se clasifican en locales, orbitarias e intracraneales, a esta última pertenece la meningitis bacteriana, durante el pasar de los años ha disminuido su frecuencia relativamente, en la actualidad es poco probable que la extensión se produzca desde un foco sinusal, cuando esto ocurre se debe a una afectación del seno esfenoidal y en menor frecuencia de los senos etmoidal y frontal, existen gérmenes causantes de la patología según la edad y factores predisponentes. (O’Connor Reina et al., 1998), (Baquero,F., Vecino, R y Del Castillo, 2011)
La clínica es parecida a la meningitis de otras etiologías, pueden caracterizarse por fiebre, rigidez de nuca, deterioro del nivel de conciencia, signos de irritación meníngea, tras la sospecha diagnostica de dicha patología se debe realizar complementarios tanto de laboratorio como de imagen, la primera elección será realizar una tomografía simple computarizada para descartar infecciones intracraneales localizadas, se evaluaran los criterios para realizar una punción lumbar con el fin de investigar el líquido cefalorraquídeo. (Baquero,F., Vecino, R y Del Castillo, 2011)
El tratamiento estará guiado según la edad del paciente y a los posibles agentes causales, se inicia empíricamente con cefalosporinas de tercera generación cuando ya se tenga aislado el agente se procederá a elegir el antibiótico correspondiente para el mismo, para que el manejo sea eficaz deberá realizarse un diagnóstico oportuno, (Franco Huerta et al., 2017)
2
Siguiendo los lineamientos de la Universidad Regional Autónoma de los Andes UNIANDES, la línea de investigación del presente caso clínico es salud pública y su sublínea es emergencias médicas.
2. DESARROLLO POR EPÍGRAFES 2.1. Fundamentos Conceptuales
Las infecciones respiratorias altas se caracterizan por afectar la nasofaringe, orofaringe, laringe, tráquea, oídos y senos paranasales. (Macedo & Mateos, 2013) La sinusitis es una inflamación de la mucosa que rodea los senos paranasales, de etiología bacteriana, sin embargo es difícil diferenciarla de una rinofaringitis o una sinusitis alérgica, su cuadro clínico se caracteriza por tos, goteo retronasal que se puede acompañar con fiebre, cefalea, dolor en zonas de senos paranasales, odinofagia, mal aliento, para su diagnóstico se puede realizar cultivo de la nasofaringe, exámenes de imagen como Rx de senos paranasales, tomografía axial computarizada o resonancia magnética de cráneo, el tratamiento se basa en controlar la sintomatología y antibioticoterapia, las complicaciones ya sean craneales o intracraneales son poco frecuente debido a los exámenes complementarios que tenemos disponibles en la actualidad.(Macedo & Mateos, 2013), (Verillaud, Clerc, Herman, & Kania, 2015)
Las complicaciones de la sinusitis se clasifican según la zona que afectan, llamaremos complicaciones locales a las que afectan los senos paranasales y los tejidos adyacentes (lesiones quísticas u osteomielitis), complicaciones orbitarias cuando afectan a las orbitas propiamente dicho (celulitis periorbitaria, orbitaria, absceso subperióstico, absceso orbitario, trombosis del seno cavernoso), y complicaciones intra o endocraneales (meningitis bacteriana, absceso extradural, absceso subdural, absceso cerebral, trombosis del sistema venoso cerebral profundo). (González Saldaña, 2010), (O’Connor Reina et al., 1998)
3 2.1.1. Epidemiología:
Con el transcurso de los años y el avance de la antibioticoterapia y las vacunas para la prevención de esta enfermedad han disminuido el porcentaje de padecer la misma, el valor exacto del porcentaje es aun controversial, sin embargo se estima que como complicación de sinusitis, es poco frecuente está dentro de un 2 al 5%, pero cuando la patología se manifiesta a pesar de la antibioticoterapia y atención de mantenimiento, la mortalidad es del 5 al 10% y cerca del 50% de los pacientes que sobreviven presentan secuelas a largo plazo, estas pueden ser leves hasta graves. (Bernstein, Daniel; Shelov, 2012)
Al ser una enfermedad epidemiológicamente vigilada los casos que se presenten se deben comunicar con la dirección nacional de vigilancia epidemiológica, para que realice el cerco respectivo para esta patología. (Franco Huerta et al., 2017). 2.1.2. Etiología:
Se debe a varios microorganismos y se debe tomar en cuenta la edad del paciente (Tabla 1), factores de riesgo, enfermedades de base y el estado inmunológico que presente, dentro de los más comunes encontramos a: Haemophilus influenzae b,
Neisseriameningitidis C y Streptococcus pneumoniae. (Rogério dos Santos Alves;
Alex Soares de Souza, 2014), (Bernstein, Daniel; Shelov, 2012), (Dom et al., 2010)
Tabla 1: Agentes causales según el grupo de edad
Edad Agentes Bacterianos
Recién Nacido (0 a 4 meses) Enterobacterias: Escherichia coli, Klebsiella. Pneumoniae, Proteus sp. Streptococcus del grupo B.
Listeria Monocytogenes Enterococcus spp. (1 mes a 3 meses ) Streptococcus pneumoniae
Haemophilus influenzae tipo b Neisseria meningitidis
( 2 meses a 5 años) Streptococcus pneumoniae Haemophilus influenzae tipo b Neisseria meningitidis
Mayores de 5 años Streptococcus pneumoniae Neisseria meningitidis
4
2.1.3. Factores de riesgo: (Baquero,F., Vecino, R y Del Castillo, 2011), (Franco Huerta et al., 2017), (O’Connor Reina et al., 1998).
Edad (población pediátrica) Enfermedad respiratoria alta
Terapia antibiótica insuficiente o inadecuada frente al agente causal Huesos porosos
Hipertrofia adenoidea Inmunodeficiencia
Contacto cercano con casos Problemas neuroquirúrgicos Fractura de base de cráneo
Fistulas del líquido cefalorraquídeo
Traumatismo craneoencefálico penetrante
2.1.4. Patogenia o fisiopatología:
La meningitis bacteriana inicia con la colonización bacteriana de la nasofaringe evadiendo los mecanismos de defensa que esta posee y así acceder al plexo subepitelial, en esta instancia puede el portador ser crónico sin enfermedad o producirse una invasión rápida, donde puede tomar dos caminos el primero por vía hematógena siendo esta la más frecuente o el otro de continuidad del epitelio llegan de estas dos maneras al sistema nervioso central. (Dom et al., 2010), (Baquero,F., Vecino, R y Del Castillo, 2011)
5
perdida de la autorregulación cerebro-vascular. (Dom et al., 2010), (Baquero,F., Vecino, R y Del Castillo, 2011)
La vía de continuidad de estructuras anatómicas se refiere a transporte de bacterias por el endotelio, de la misma manera que en la hematógena la colonización de bacterias sigue el trayecto anatómico por el hueso esfenoides hasta llegar al sistema nervioso central y realizar lo mencionado en la anterior vía. (Dom et al., 2010), (Baquero,F., Vecino, R y Del Castillo, 2011).
2.1.5. Clínica:
La manifestación clínica que presenta la meningitis bacteriana va a variar según la edad del paciente, en la mayoría de casos es aguda sin embargo puede progresar rápidamente llevando a un mal pronóstico si no se da un manejo oportuno. (Paris, 2013), (Bernstein, Daniel; Shelov, 2012), (Rogério dos Santos Alves; Alex Soares de Souza, 2014).
Recién nacido: Fiebre Hipotermia Irritabilidad Letargia
Rechazo a la alimentación Vómitos o polipnea
Convulsiones
Parálisis de pares craneales Apneas o fontanelas abombada
Lactante:
Fiebre o febrícula Vómitos
Rechazo a la alimentación Decaimiento
6 Quejido
Alteración del nivel de conciencia Convulsiones
En ocasiones rigidez de nuca
A partir de los 8 a 10 meses: signos meníngeos: Kernig y Brudzinsky
Mayores de 1 año: forma clínica clásica
Fiebre elevada que cede mal a los antipiréticos Cefalea intensa
Vómitos en proyectil Convulsiones
Alteración del nivel de conciencia Rigidez de nuca
Signos de irritación meníngea: Kernig y Brudzinsky
2.1.6. Complicaciones:
Las complicaciones estarán sujetas al tiempo de evolución, clasificándolas en inmediatas en las primeras 72 horas, mediatas después de las 72 horas hasta los 7 días, intermedias entre los 7 a 14 días y tardías o secuelas postinfección, siendo las siguientes: (Robledo, 2013), (Paris, 2013), (Dr. Rodrigo Blamey D., 2014). Intermedias:
Fiebre persistente
Coagulopatía intravascular diseminada (CID) Edema cerebral grave
Hipertensión intracraneal Desequilibrio ácido-base Convulsiones
Estatus epiléptico
Secreción inapropiada de la hormona antidiurética Shock endotóxico
7 Muerte cerebral
Mediatas:
Higroma o colección subdural Empiema subdural
Hidrocefalia obstructiva Ventriculitis
Absceso subdural o cerebral Neumonía
Intermedias:
Atrofia cerebral Crisis convulsivas
Tardías:
Hipoacusia (20 a 30%)
Alteración del lenguaje (15%) Retraso mental (10 a 11%) Secuelas visuales (2 a 4%) Paresias (2 a 4%)
Convulsiones (1 a 8%)
Criterios para ingreso a unidad de cuidados intensivos pediátricos: (Franco Huerta et al., 2017), (Dom et al., 2010).
Focalidad neurológica Shock
Crisis convulsivas
Signos de aumento de presión intracraneal (PIC) Compromiso respiratorio
Inestabilidad hemodinámica
8 Acidosis metabólica
Coagulopatía intravascular diseminada Evolución clínica rápida
2.1.7. Exámenes complementarios:
Exámenes de laboratorio: (Franco Huerta et al., 2017), (Baquero,F., Vecino, R y Del Castillo, 2011), (Dom et al., 2010)
Biometría Hemática: comúnmente presenta leucocitos con neutrofilia, sin embargo si se encuentra un recuento leucocitario normal o disminuido nos indica un mal pronóstico.
Química sanguínea: Reactantes de fase aguda: proteína C reactiva (PCR), procalcitonina (PCT) y velocidad de sedimentación globular (VSG), van a estar aumentados, también se realiza un ionograma con el fin de detectar posiblemente el síndrome de secreción inadecuada de ADH, además tiempos de coagulación completo para identificar signos de coagulación intravascular diseminada.
Gasometría arterial: se alterara según la hemodinámica del paciente, nos permite identificar trastornos en el metabolismo acido-base
Hemocultivo: detecta bacteriemia en un 50 a 60% de los casos
Punción lumbar: para el estudio de líquido cefalorraquídeo (LCR), se debe realizar previamente una tomografía axial computarizada (TAC) O resonancia magnética (RM) de cabeza en pacientes que presenten focalidad neurológica, hipertensión intracraneal o en inmunodepresión. Se realiza un estudio citoquímico y bacteriológico, al realizar la punción se puede observar presión de salida elevada del líquido cefalorraquídeo, liquido turbio o claramente purulento.
Citoquímico:
- Recuento celular aumentado, leucocitos aumentados >1000/mL con predominio de polimorfonucleares (PMN)
- Glucorraquia <40 mg% con relación glucorraquia/glucemia <0.40 - Glucosa muy baja o ausente
9 Bacteriológico presenta:
- Gram + cultivo
- Antígeno para N. meningitis A y C, S, Pneumoniae, H. Influenzae y S. Galactiae tienden a ser específicos pero poco sensibles
Se debe tomar en cuenta que si un cultivo nos da como resultado negativo no se debe excluir la presencia de meningitis porque si la clínica persiste se deberá volver hacer una punción lumbar. (Dom et al., 2010)
Criterios para no realizar punción lumbar: (Dom et al., 2010) - Inestabilidad cardiopulmonar
- Coagulopatía intravascular diseminada (INR >1.4) + Trombocitopenia (plaquetas <50000)
- Presión intracraneal elevada: presencia de coma, pupilas anormales, se evidencia parálisis del tercer o sexto par craneal, bradicardia, papiledema, hipertensión, afectación de la respiración.
- Lesión ocupante en espacio intracraneal - Infección localizada en sitio de punción
Exámenes de imagen: (Rogério dos Santos Alves; Alex Soares de Souza, 2014), (Baquero,F., Vecino, R y Del Castillo, 2011), (Dom et al., 2010).
Rx AP de tórax: nos ayuda a descartar patología asociada
Tomografía axial computarizada (TAC) craneal: se la realiza frente a deterioro neurológico, en sospecha de que exista hipertensión intracraneal, en mala respuesta al manejo del tratamiento propuesto.
Resonancia Magnética (RM): detecta complicaciones como empiema subdural, trombosis venosa, infarto e hidrocefalia, además es útil para el diagnóstico de formas de meningitis nicóticas y bacterianas (M. tuberculosis). 2.1.8. Diagnóstico diferencial:
10
pero sin presentar complicaciones, se manifiesta en brotes epidémicos, con predilección a verano y otoño, sus agentes causales frecuentes son los enterovirus y herpesvirus, los exámenes de laboratorio nos ayudaran a la diferenciación de la misma, el estudio del líquido cefalorraquídeo en la meningitis viral presenta recuento leucocitario menor a 500 células/mm3 con predominio de células mononucleares, glucosa mayor a 35mg/dl, proteínas menor a 90mg/dl, cultivo bacteriano negativo, en examen de laboratorio los leucocitos son menores a 15000. En la meningitis tuberculosa de igual manera el estudio del LCR nos guiara al diagnóstico, presenta recuento leucocitario menor a 1000 células/mm3 con predominio de células mononucleares, glucosa disminuida, proteínas aumentadas, en los exámenes de imagen la Rx. de tórax presenta alteración en el 50% de los casos, la RM de cráneo presenta sobre todo hidrocefalia, y menos frecuente tuberculomas, ventriculitis o infartos cerebrales, sin embargo para el diagnóstico definitivo se aislara el bacilo en el cultivo del LCR. (Baquero,F., Vecino, R y Del Castillo, 2011), (Bernstein, Daniel; Shelov, 2012).
2.1.9. Tratamiento:
Se basa en medidas generales, antibioticoterapia empírica (Ver tabla 2), antibioticoterapia especifica según el agente causal (Ver tabla 3), dosis y duración del tratamiento (Ver tabla 4) y otros como la corticoterapia.
Medidas generales: (Baquero,F., Vecino, R y Del Castillo, 2011)
Se debe iniciar Antibioticoterapia empírica los más pronto posible
Monitorización constante, control de diuresis, ingesta y excreta estricto, control del nivel de conciencia y focalidad neurológica.
Neuroprotección: analgesia, semifowler, agentes hiperosmolares, evitar la
restricción de líquidos.
Evaluar criterios para ingreso a UCIP (Unidad de Cuidados Intensivos Pediátricos)
11
Antibioticoterapia empírica Menor 1 mes Cefotaxima + Ampicilina
1-3 meses Cefotaxima + Ampicilina o Vancomicina Mayor a 3 meses
Alta riesgo de Neumococo Bajo riesgo de Neumococo
Cefotaxima / Ceftriaxona + Vancomicina Cefotaxima / Ceftriaxona
Patología neuroquirúrgica Vancomicina + Cefepime o Meropenem Inmunodeprimido Ampicilina + Cefepime +/- Vancomicina Fuente: (Baquero,F., Vecino, R y Del Castillo, 2011), elaboración propia. Tabla 3: Antibioticoterapia específica según el agente causal
Antibioticoterapia específica según el agente causal Streptococcus pneumoniae Cefotaxima/ceftriaxona
Cefotaxima/ceftriaxona + vancomicina Cefotaxima/ceftriaxona+ vancomicina + rifampicina
Neisseria meningitidis Ampicilina/penicilina G Cefotaxima/ceftriaxona Haemophilus influenzae tipo b Negativo Ampicilina
Positivo Cefotaxima/ceftriaxona Staphylococcus aureus Cloxacilina +/- rifampicina
Resistente Vancomicina + rifampicina o linezolid
Escherichia coli y otras enterobacterias
Cefotaxima/ceftriaxona
Listeria monocytogenes Ampicilina/penicilina G Streptococcus agalactiae Ampicilina/penicilina G
Pseudomonas aeruginosa Cefepime/ceftazidima + amikacina/tobramicina
Fuente: (Baquero,F., Vecino, R y Del Castillo, 2011), elaboración propia. Tabla 4: Dosis y duración del tratamiento
Dosis Duración
Ampicilina 200-300 mg/kg/día cada 6 h
Neumococo 10-14 días
Cefotaxima 200-300 mg/kg/día
cada 6-8 h
Ceftriaxona 100 mg/kg/día cada
12
Cefepime 150 mg/kg/día cada
8 h
Meningococo 5-7 días
Ceftazidima 150 mg/kg/día cada
8 h
S. agalactiae o Listeria
14-21 días
Meropenem 120 mg/kg/día cada
8 h
Rifampicina 20 mg/kg/día cada
12 h Bacilos
gramnegativos 21 días
Vancomicina 60 mg/kg/día cada 6
h
Fuente: (Baquero,F., Vecino, R y Del Castillo, 2011), elaboración propia. Corticoterapia:
La utilización de corticoides reduce las complicaciones o secuelas neurológicas y sordera que produce de la meningitis bacteriana sin embargo no disminuye el índice de mortalidad de la misma, se debe administrar de 30 a 60 minutos antes de la Antibioticoterapia, se utiliza dexametasona en dosis de 0,6 mg/kg/día durante 2-4 días, sus beneficios abarcan la disminución del edema cerebral, de la presión intracraneal y de la permeabilidad de la barrera hematoencefálica. (Dom et al., 2010; Franco Huerta et al., 2017)
Contraindicaciones de su uso: no está indicada en niños <6 semanas, o en aquellos que presenten anomalías congénitas o adquiridas del sistema nervioso central. (Dom et al., 2010), (Franco Huerta et al., 2017).
2.2. METODOLOGÍA
2.2.1. Paradigma o modalidad de investigación
En el presente estudio de caso la modalidad de investigación corresponde a investigación cualitativa.
Cualitativa: porque se analizó la información del paciente que presenta un cuadro de meningitis bacteriana como complicación de sinusitis.
2.2.2. Tipo de diseño de investigación
13
complicación de sinusitis en libros, artículos científicos y guías prácticas clínicas.
2.2.3. Tipo de investigación por su alcance
Descriptiva: se describe la información sobre un caso clínico de meningitis bacteriana como complicación de sinusitis que se presentó un paciente pediátrico en el hospital general Ambato del IESS
Explicativa: Se dio a conocer como se llegó al diagnóstico de meningitis bacteriana como complicación de sinusitis en un paciente pediátrico y los lineamientos que se deben tomar en cuenta para un diagnóstico y tratamiento oportuno, y así evitar las posibles complicaciones en el hospital general Ambato del IESS.
2.2.4. Métodos, técnicas e instrumentos de investigación Métodos del nivel teórico del conocimiento
Analítico – Sintético: Mediante el estudio de un caso de meningitis bacteriana como complicación de sinusitis en el hospital general Ambato del IESS y revisión bibliográfica se llega a establecer de manera oportuna el diagnóstico y el manejo en pacientes que presenten esta complicación.
Enfoque sistémico: se organizó y selecciono la información obtenida más relevante que nos permitió establecer conclusiones y recomendaciones del estudio de caso para presentar los lineamientos básicos de un protocolo diagnóstico y terapéutico.
Métodos del nivel empírico del conocimiento
Observación científica: Conocer la dificultad diagnóstica que presenta un paciente con meningitis bacteriana como complicación de sinusitis en pacientes pediátricos en el hospital general Ambato del IESS.
2.2.5. Técnicas de investigación
Documental: se recopiló toda la información del paciente disponible en el sistema AS400 y los datos disponibles en la historia clínica física.
14
Observación de la historia clínica: Nos permitió reunir información del proceso por el cual se llegó al diagnóstico en un paciente pediátrico con meningitis bacteriana como complicación de sinusitis.
2.3. RESULTADOS:
2.3.1. Desarrollo del Caso Clínico Historia Clínica:
Anamnesis
Datos de filiación
Paciente femenina de 3 años 11 meses de edad, nacida y residente en Ambato, sector: el arbolito, estudiante de inicial, religión mormona, tipificación sanguínea: O (Rh+), no refieren transfusiones sanguíneas.
Motivo de consulta:
Inestabilidad hemodinámica + alteración del estado de consciencia + manejo de neuroinfección + soporte ventilatorio
Enfermedad actual:
15
acuden a clínica privada donde es ingresada por cuadro de deshidratación para lo cual administran medicación que no especifican, con lo cual presenta cierta mejoría, al despertar el siguiente día presenta irritabilidad, agresividad, desorientación, ptosis palpebral, realizan exámenes complementarios, posteriormente presenta obnubilación, taquipnea, cianosis, apnea respiratoria y realiza paro respiratorio por lo que proceden a intubación, acoplándola a ventilación mecánica, no se necesitó protocolo de reanimación cardiaca, llega con transferencia a emergencias pediátricas paciente en malas condiciones generales administran ceftriaxona, dexametasona, ranitidina, metoclopramida, vancomicina, paracetamol, se valora a paciente bajo efectos de sedoanalgesia y se decide el ingreso a la Unidad de Cuidados Intensivos del hospital general Ambato del IESS al no disponer de transferencia a unidad pediátrica de tercer nivel.
Antecedentes pediátricos:
Antecedentes prenatales: refieren 9 controles, 3 ecos con reporte normal, madre refiere haber sufrido accidente por lo cual paso los últimos meses de gesta en
reposo. Antecedentes natales: producto de la tercera gesta, nace a las 39 semanas de
gestación por cesárea debido a cesáreas anteriores, refieren no haber presento llanto inmediato, apgar y antropometría no refiere, requirió hospitalización en neonatología durante 3 días por complicaciones maternas (según refiere madre presento hemorragia uterina por lo cual fue ingresada en terapia intensiva del hospital regional Ambato), dado de alta a domicilio.
Antecedentes postnatales: lactancia materna hasta los 24 meses, ablactación a los 6 meses de edad, esquema de vacunación completo para la edad (no muestran carne), desarrollo psicomotor adecuado para la edad, buen desempeño escolar. Antecedente patológicos personales: no refiere Antecedentes patológicos quirúrgicos: no refiere
16
- Abuelos: diabetes mellitus, hipertensión arterial Examen físico:
Signos vitales:
Tensión arterial: 78/45 mmHg
Saturación O2: 97% fio2:45 % acoplado a ventilación mecánica modo bipap Frecuencia cardiaca: 130 lpm
Frecuencia respiratoria: 25 rpm Temperatura: 35 °C
Cabeza: normocefálica, cabello de implantación normal para la edad. Piel: hidratada, elasticidad conservada
Ojos: pupilas isocoricas de 6 mm de diámetro, areactivas a la luz y a la acomodación, reflejo corneal bilateral ausente.
Boca: mucosas orales semihumedas, piezas dentales en buen estado, presencia de tubo orotraqueal n. 4 fijado a 14 cm.
Nariz: fosas nasales permeables, presencia de sonda nasogástrica en fosa nasal izquierda.
Cuello: no adenopatías, móvil, no ingurgitación yugular, no rigidez nucal. Tórax: simétrico, expansibilidad conservada.
Pulmones: murmullo vesicular presente, no se auscultan ruidos sobreañadidos. Corazón: ruidos cardiacos taquicardicos, rítmicos, hipofonéticos, no se ausculta soplos audibles.
Abdomen: blando, depresible, no doloroso a la palpación superficial ni profunda, RHA ausentes.
17
Extremidades superiores: simétricas, no edemas, pulsos distales disminuidos, llenado capilar 4 segundos
Extremidades inferiores: simétricas, no edemas, pulsos distales disminuidos, llenado capilar 4 segundos, presencia de mottling 3.
Examen neurológico elemental: paciente bajo efectos de sedoanalgesia a base de midazolam y fentanilo, escala de glasgow 3t/15 (O: 1 V: 1t M: 1); rass. -5, bps: 3 reflejo corneal ausente bilateral.
Evolución de la enfermedad 16/12/2018
Paciente con antecedente de infección respiratoria alta debuta con patología neurológica necesitando ingreso a unidad de cuidados intensivos, con diagnostico probable de infección del sistema nervioso central la cual evoluciona desfavorablemente que conllevo a paro respiratorio antes de su ingreso, con probabilidades de mortalidad elevadas se decide realizar complementarios (Ver tablas de complementarios)
17/12/2018
18 18/12/2018
Paciente en sus primeras 48 horas de hospitalización con mala evolución clínica, se mantiene con estado neurológico estacionario sin signos de mejoría, aun con soporte de doble vasopresor, ausencia de reflejos de tronco, se realiza nuevo control de imagen con similares características (Ver tablas 11-12) en laboratorio se evidencia aumento importante de recuento leucocitario, sodio de la misma manera a pesar de medidas instauradas, hiperglicemia, (Ver tablas 5-7) se mantendrá con terapéutica propuesta, además a la espera de electroencefalograma para confirmar muerte encefálica y transferencia a tercer nivel.
19/12/2018
Paciente en su cuarto día de hospitalización con pésima evolución, presenta problema neurológico de origen central sin respuesta adecuada a medidas instauradas, no presenta repunte neurológico, sin signos de mejoría desde su ingreso, aun dependiente de doble vaso activo, ha desarrollado diabetes insípida de origen central que no responde al tratamiento, mantiene alteración de sodio filiado a problema central (Ver tabla 6), por mantener evolución neurológica estacionaria se decide realizar punción lumbar (ver tabla 9) para confirmar sospecha, además se realiza la notificación correspondiente a Ministerio de Salud Pública, con el fin de realizar cerco epidemiológico en la institución, se mantiene con esquema terapéutico antibiótico y antiviral, a la espera de electroencefalograma, trasferencia a unidad de cuidados intensivos pediátrico en tercer nivel y resultados de estudio de líquido cefalorraquídeo.
16:00
19 Exámenes Complementarios
Exámenes de laboratorio: Tabla 5: Biometría hemática
Biometría hemática
16/12/2018 17/12/2018 18/12/2018 19/12/2018 Valor de Referencia
Leucocitos 17.2 13.9 23.6 13.0 4.5-10
Glóbulos Rojos 4.50 4.03 3.85 2.80 3.8-5.3
Hemoglobina 12.2 10.9 10.5 7.5 10.5-14-4
Hematocrito 36.6 32.9 31.4 22.8 32-43
Vol. C. Medio 81 82 81 81 72-90
Hemoglobina C. media
27.1 27.1 27.3 26.9 24-32
Concen. HB Corp. Media
33.3 33.2 33.5 33.1 28-36
Recuento de Plaquetas
464 230 122 62 130-400
Neutrófilos % 84.3 74.2 61.7 65.2 31-51
Linfocitos % 4.6 15.9 16.3 24.2 38-42
Monocitos % 10.0 8.0 10.0 9.6 0-10
Eosinófilos % 0.7 0.7 1.5 0.8 0.9-2.9
Basófilos % 0.4 1.2 0.5 0.2 0-2
Fuente: Historia clínica HGA, AS400 Elaboración: propia
Interpretación: paciente que presenta leucocitosis + neutrofilia asociado a infección bacteriana, hemoglobina y hematocrito que van disminuyendo progresivamente, durante su evolución se nota un mal pronóstico por presentar picos en recuento leucocitario además de la disminución de hemoglobina y hematocrito sin causa aparente.
Tabla 6: Química sanguínea
Química sanguínea
16/12/2018 17/12/2018 18/12/2018 19/12/2018 Valor de Referencia
20
Glucosa 109.2 128.3
/130.9
303.5 281.1 70-100
Cloro 102.8
/139.8
143.4 /140.7
149.2 169.1 98-106
Sodio (Na) 134.7 / 165 180 / 181 187 200 136-145 Potasio (K) 4.46 / 4.02 3.14 / 3.62 3.34 3.13 3.5-5.1
Creatinina 0.3 0.5 0.4 0.6 0.5-0.9
Urea en suero 24.1 11.8 32.3 10-50
AST (SGOT) 58 0-33
Tiempo de
protrombina (TP)
21.6 15.3 14.7 17 9.9-11.8
INR 1.97 1.41 1.35 1.56 -
% 36.6 59.2 63 50.8 70-120
Tiempo de tromboplastina
(TTP) 84.4 40.5 36.7
53.6
20-39
Bilirrubina Total 0.28 0.31 0-1.1
Bilirrubina Directa 0.06 0.11
Bilirrubina Indirecta
0.22 0.20 0.21-0.8
Fuente: Historia clínica HGA, AS400 Elaboración: propia
Interpretación: se evidencia reactante de fase aguda elevado por la infección existente, glucosa, sodio y cloro con valores elevados que durante la evolución presentaban un mal manejo al tratamiento instaurado se le otorgaba dicha elevación a un proceso central, tiempos de coagulación prolongados, función renal y hepática dentro de parámetros normales.
Tabla 7: Gasometría Arterial
Gasometría Arterial
16/12/2018 17/12/2018 18/12/2018 19/12/2018 Valor de Referencia
pH 7.25 7.12 7.45 7.48 7.35-7.45
PCO2 35.2 20.2 25.9 23.9
21
BE -11.1 -20.8 -5.5 -4.9
TCO2 36.3 16.0 42 40.8 21-30
HCO3 15.1 6.5 17.9 17.5 21-29
SAT O2 63.2 97.7 92.1 95.8 94-98
Glucosa 133 125 299 280 3.3-6.1
Lactato 5.5 3.6 1.8 4.0 0.4-2.2
Calcio Iónico 1.17 1.33 1.38 1.38 0-5-1.8
Fuente: Historia clínica HGA, AS400 Elaboración: propia
Interpretación: gasometría previa a su ingreso presenta acidosis metabólica e hiperlactemia, durante su evolución presento gasometrías con origen metabólico y leve hipocapnea, posterior presento gasometría con acidosis respiratoria, continuando presenta valores aceptables sin embargo siempre permaneció con soporte ventilatorio.
Tabla 8: Hemocultivo
Hemocultivo
17/12/2018 Negativo para aerobios hasta el 5 to día de incubación. Fuente: Historia clínica HGA, AS400
Elaboración: propia
Interpretación: se recibe resultado de hemocultivo el día 26/12/2018 posterior a fallecimiento de paciente sin embargo el resultado se pude deber a que ya estaba siendo manejada con antibióticos de amplio espectro y solo el 50% de los casos son positivos. (Dom et al., 2010)
Punción lumbar
Tabla 9: Estudio de líquido cefalorraquídeo
Estudio de líquido cefalorraquídeo
19/12/2018 Fecha de elaboración de la
punción
Bacteriológico:
Negativo para aerobios hasta el quinto día de incubación Citoquímico:
22
pH: 7 Hematíes: 28-30 x campo
Piocitos: 1-3 x campo Fuente: Historia clínica HGA, AS400
Elaboración: propia
Exámenes de imagen
Tabla 10: Rx de tórax estándar
Rx de tórax estándar
16/12/2018 No se evidencia zonas de consolidación, accesos correctamente posicionados
18/12/2018 Placa de control no se evidencia proceso neumónico accesos adecuadamente posicionados Fuente: Historia clínica HGA, AS400
Elaboración: propia
Tabla 11: Tomografía axial computarizada de cabeza TAC de cráneo
16/12/2018 Presencia de signos de edema y compresión de ventrículo izquierdo con borramiento de cisuras
17/12/2018 Signos de hipertensión intracraneal, colapso de ventrículo lateral derecho, no desviación de línea media, área hiperdensa sugestiva de hemorragia subaracnoidea en región occipital
18/12/2018 Signos de hipertensión intracraneal, ausencia de circunvoluciones, no se evidencia signos de sangrado o isquemia, tallo cerebral hipodenso, imágenes sugestivas de inflamación de meninges.
Fuente: Historia clínica HGA, AS400 Elaboración: propia
Tabla 12: Resonancia Magnética de cráneo RM de cráneo
23
Surcos y cisuras de la convexidad están lisos por signos de edema cerebral, el sistema cisterno ventricular esta disminuido hacia las astas frontales, ángulos pontocerebelosos sin procesos ocupantes de espacios senos maxilares, celdillas etmoidales, seno esfenoidal y celdillas mastoideas con hiperintensidad de señal en T2, isointenso en T1 y en flair por proceso inflamatorio- infeccioso de sinusitis/pansinusitis y mastoiditis bilateral. 18/12/2018 Se evidencia signos de hipertensión intracraneal, zonas
hiperintensas puntiformes que se asocian a artefactos, no lesiones isquémicas ni hemorragias
Fuente: Historia clínica HGA, AS400 Elaboración: propia
2.3.2. Análisis del caso:
En el análisis de la paciente me permito analizar los diferentes diagnósticos que progresivamente fue presentando hasta terminar en su fallecimiento.
Primer diagnóstico: Paciente de 3 años 11 meses que presento cuadro clínico de aproximadamente 30 días de evolución caracterizado por rinorrea, tos, cefalea, sensación de alza térmica y malestar general, por lo que acudió a varias consultas médicas donde prescriben analgésicos, antibióticos, antigripales, sin mejoría evidente de su cuadro clínico, se realiza biometría hemática donde reporta leucocitosis con desviación a la izquierda, además se realiza una RM de cráneo, que reporta, senos maxilares, celdillas etmoidales, seno esfenoidal y celdillas mastoideas con hiperintensidad de señal en T2, isointenso en T1 y en flair por proceso inflamatorio-infecciosos, con diagnóstico de pansinusitis y mastoiditis. De este relato puedo inferir que el paciente presento inicialmente un cuadro de infección de vías respiratorias altas posiblemente de origen viral secundariamente bacteriano localizado en senos paranasales, llegando a presentar pansinusitis.
24
en relación a Insuficiencia Respiratoria tipo II, hasta llegar a desarrollar respiración apneica y el consecuente paro respiratorio. La paciente fue atendido en clínica particular donde se realizó manejo de vía área y RCP avanzado, conectado a ventilación mecánica y transferida a esta casa de salud para tratamiento de especialidad.
Tercer diagnóstico: La paciente antes de su ingreso a esta casa de salud presento vómitos en proyectil, irritabilidad, agresividad, desorientación, ptosis palpebral, al examen físico paciente inconsciente, Glasgow 3T/15, conectado a ventilación mecánica, no rigidez de nuca, no signos meníngeos, los exámenes de laboratorio indican biometría leucocitosis con desviación a la izquierda, hemocultivo sin crecimiento bacteriano, estudio de líquido cefalorraquídeo, en el cultivo reporte negativo, citoquímico reporta liquido turbio y glucosa disminuida, imágenes, TAC: hipertensión intracraneal, signos de edema cerebral, compresión de ventrículo, imágenes sugestivas de inflamación de meninges, RM: edema cerebral, sistema cisterno ventricular disminuido. El deterioro neurológico rápido sumado los exámenes complementarios de laboratorio e imagen concluye que el paciente desarrollo un cuadro agudo de meningitis, que al ser una enfermedad de notificación obligatoria requirió el seguimiento del departamento de epidemiologia del Ministerio de Salud Pública.
Con respecto al resultado del hemocultivo en la literatura nos menciona que será positivo en el 50% de los casos y el resultado del estudio del líquido cefalorraquídeo negativo no excluye la presencia meningitis bacteriana ya que la clínica es compatible con la patología y en estos casos se realizaría una nueva punción lumbar. (Dom et al., 2010).
25
rápida que no mejoro pese al tratamiento administrado y el alto índice de morbimortalidad que presenta la patología, conllevo a su fallecimiento.
3. CONCLUSIONES Y RECOMENDACIONES 3.1. Conclusiones
Las consultas por infecciones respiratorias altas de cualquier etiología son frecuentes y al no presentar una clínica tan exacta se puede sospechar de cualquiera de ellas, es por eso que existe la posibilidad que las mismas presenten complicaciones, como en el caso de la sinusitis que dentro de sus complicaciones intracraneales presenta a la meningitis bacteriana como una de las patologías con un índice de morbimortalidad alto, sin embargo es poco frecuente.
Existen múltiples factores de riesgo que predisponen a que la sinusitis presente complicaciones.
La vía de propagación de bacterias para que se produzca meningitis bacteriana son dos importantes, la una hematógena y la otra por continuidad de estructuras anatómicas.
Nos debemos basar e identificar la clínica de la enfermedad de base que presente el paciente para así podernos guiar a la complicación.
El tratamiento inicial será empírico mientras se descubre el agente causal con los exámenes complementarios y así instaurar el especifico
3.2. Recomendaciones
Se recomienda al personal médico tener en cuenta la posibilidad que una infección respiratoria alta se pueda complicar, aunque esto sea poco frecuente.
Se recomienda realizar una historia clínica detallada con el fin de buscar el origen de las enfermedades a tratar.
26 4. REFERENCIA BIBLIOGRÁFICA
1. Baquero,F., Vecino, R y Del Castillo, F. (2011). Meningitis bacteriana. 6, 47–
57. Retrieved from
http://www.aeped.es/sites/default/files/documentos/meningitis.pdf
2. Bernstein, Daniel; Shelov, S. (2012). NEUROFISIOLOGIA Para estudiantes de Medicina. 1. Retrieved from http://www.facmed.unam.mx/Libro-NeuroFisio/ 3. Dom, R., Virgen, H., Proceso, C., Influenzae, H., Fisiopatol, R., & Las, G.
(2010). Meningitis bacteriana aguda.
4. Dr. Rodrigo Blamey D. (2014). MENINGITIS BACTERIANA AGUDA. 25(3), 534–540. Retrieved from https://www.elsevier.es/es-revista-revista-medica-clinica-las-condes-202-pdf-S0716864014700677
5. Franco Huerta, M., Botia Paniagua, E., Ruiz, R. G., Del Saz Saucedo, P., Fernández Caballero, M. M., Conde García, C., … Díaz, D. L. (2017).
PROTOCOLO DE MENINGITIS BACTERIANA AGUDA. Alcázar de San Juan
2017. 36. Retrieved from
http://www.serviciofarmaciamanchacentro.es/images/stories/recursos/recursos /protocolo/infecciones/2017/protocolo_meningitis_def__marzo_2017_.pdf 6. González Saldaña, N. (2010). Complicaciones intracraneales secundarias a
sinusitis. Reporte de dos casos. Revista de Enfermedades Infecciosas En Pediatría, 23.24(94), 69–72.
7. Macedo, M., & Mateos, S. (2013). Infecciones respiratorias. 137–161.
8. O’Connor Reina, C., García Iriarte, M., García Monge, E., & Gómez Angel, D. (1998). Complicaciones de la sinusitis. Atencion Primaria / Sociedad
Espa??Ola de Medicina de Familia y Comunitaria, 21(3), 183–184.
9. Paris, E. S. B. C. (2013). Meneghello. Pediatria (6th ed.). Buenos Aires. 10. Robledo, R. (2013). Meningitis bacteriana. 6(Cuadro I), 18–21.
11. Rogério dos Santos Alves; Alex Soares de Souza, et all. (2014). Nelson Tratado de Pediatria. In Igarss 2014. https://doi.org/10.1007/s13398-014-0173-7.2
12. Verillaud, B., Clerc, N. Le, Herman, P., & Kania, R. (2015). Complicaciones craneales y endocraneales de las sinusitis agudas. 44(15), 1–8.