LA SEGURIDAD DEL PACIENTE EN LA ESE HOSPITAL SAN JOSÉ LA
PALMA
Evaluación del clima de seguridad
Rafael Eduardo Cortés Silva
Directora
Magnolia del Pilar Ballesteros Cabrera
PhD en Salud Pública
LA SEGURIDAD DEL PACIENTE EN LA ESE HOSPITAL SAN JOSÉ LA
PALMA
Evaluación del clima de seguridad
Rafael Eduardo Cortés Silva
Trabajo de grado para optar por el título de Auditor de Salud
Directora
Magnolia del Pilar Ballesteros Cabrera
PhD en Salud Pública
Universidad Santo Tomás, Bogotá Especialización en Auditoría de Salud
TABLA DE CONTENIDO 3
RESUMEN 6
I. PRESENTACIÓN. 6
II. PLANTEAMIENTO DEL PROBLEMA 7
I.A JUSTIFICACIÓN 7
III. OBJETIVOS 9
III.A OBJETIVO GENERAL 9
III.B OBJETIVOS ESPECÍFICOS 9
IV. ASPECTOSTEÓRICOS 9
IV.B PRÁCTICAS SEGURAS 11
V. PROPUESTA METODOLÓGICA 12
V.A OBSERVACIONES PRELIMINARES 12
V.B EVALUACIÓN DEL CLIMA DE SEGURIDAD DEL PACIENTE 13
V.C.1 TIPO DE ESTUDIO 13
V.C.2 POBLACIÓN 14
V.C.3 VARIABLES 14
V.C.4 INSTRUMENTO DE RECOLECCIÓN DE LA INFORMACIÓN 14
V.C.5 PROCESAMIENTO DE DATOS Y ANÁLISIS 18
VI. RESULTADOS 18
VI.A DESARROLLO ACTUAL DE LA ESTRATEGIA DE SEGURIDAD DEL PACIENTE 18
VI.B RESULTADOS DE LA ENCUESTA AL EQUIPO DE SALUD. 20
VI.B.1 UNIDADES FUNCIONALES 20
VI.B.2 DATOS SOCIO PROFESIONALES 20
VI.B.3 DIMENSIONES DE LA SEGURIDAD DEL PACIENTE 25
VI.C PRODUCTO FINAL 36
VII. CONCLUSIONES Y RECOMENDACIONES 37
VII.A CONCLUSIONES. 37
VII.B RECOMENDACIONES 38
VIII. PLANDEMEJORAMIENTOSUGERIDO 40
IX. REFERENCIAS 41
X. APÉNDICES 42
APÉNDICE B: INSTRUMENTO DE EVALUACIÓN DE LA ESTRATEGIA DE
SEGURIDAD DEL PACIENTE 46
APÉNDICE C: MANUAL DE IMPLEMENTACIÓN DE LAS RONDAS DE SEGURIDAD47
MANUAL DE IMPLEMENTACION DE LAS RONDAS DE SEGURIDAD DEL PACIENTE
ESE HOSPITAL SAN JOSÉ 48
APÉNDICE D: FORMATO DE REPORTE DE SEGURIDAD DEL PACIENTE ESE
HOSPITAL SAN JOSÉ DE LA PALMA. 51
Relación de tablas y gráficas
Tabla 1. Dimensiones de la cultura de seguridad
Tabla 2. Agrupación de los encuestados en la ESE por unidad funcional.
Tabla 3. Antigüedad en la institución según la modalidad de vinculación laboral.
Tabla 4. Cargo desempeñado por los encuestados
Tabla 5. Tipo de vinculación
Tabla 6. Tiempo de experiencia laboral en el cargo.
Tabla 7. Calificación promedio por cada dimensión de seguridad
Tabla 8. Eventos adversos – errores reportados en el último año
Tabla 9. Grado general de seguridad percibido
Tabla 10: Percepción general de la seguridad de acuerdo con el nivel de formación.
Tabla 11. Percepción global de la seguridad
---
Gráfica 1. Cargo o profesión según la antigüedad en la institución.
Gráfica 2. Antigüedad y experiencia en el área actual.
Gráfica 3. Área de trabajo.
Gráfica 5. Expectativas y acciones de la dirección.
Gráfica 6. Aprendizaje organizacional / mejora continua
Gráfica 7. Trabajo en equipo en el área /unidad de trabajo
Gráfica 8. Franqueza de la comunicación.
Gráfica 9. Retroalimentación y comunicación sobre errores.
Gráfica 10. Respuesta no punitiva a los errores.
Gráfica 11. Suficiencia de personal.
Gráfica 12. Apoyo de la gerencia en la seguridad del paciente.
Gráfica 13. Coordinación y trabajo en equipo entre áreas.
Gráfica 14. Problemas en cambios de turno y transiciciones.
Gráfica 15. Percepción de seguridad.
Gráfica 16. Frecuencia de eventos notificados.
TABLA DE APÉNDICES
APÉNDICE 1: ENCUESTA DEL CLIMA DE SEGURIDAD DEL PACIENTE EN LA ESE HOSPITAL SAN JOSÉ LA PALMA
APÉNDICE 2: MANUAL DE IMPLEMENTACIÓN DE LAS RONDAS DE SEGURIDAD
LA SEGURIDAD DEL PACIENT
E EN LA ESE HOSPITAL SAN
JOSÉ
LA PALMA
Evaluación del clima de seguridad
RESUMEN
La estrategia de seguridad del paciente se evaluó en una institución hospitalaria de primer nivel de complejidad, mediante una lista de chequeo y observaciones de campo, encontrándose avance del 40% de los ítems evaluados. Seguidamente se aplicó una versión adaptada de la encuesta sobre el clima de seguridad de la AHRQ, a 85 trabajadores, 70% del total. Se incluyeron parámetros laborales y sociodemográficos. Evaluadas las 12 dimensiones de seguridad, hubo fortalezas en disposición para el mejoramiento y aprendizaje organizacional, trabajo en equipo y apoyo mutuo. Debilidades en reporte de incidentes y eventos adversos, retroalimentación de información y franqueza de comunicación. Como producto se dan recomendaciones, documentos que soportan el ulterior desarrollo de la estrategia y un plan de mejoramiento.
Palabras clave:
Seguridad del paciente, dimensiones de la seguridad, clima de seguridad, plan de mejoramiento,
eventos adversos, prácticas seguras.
I.
PRESENTACIÓN.
El presente trabajo se realiza como opción de grado para el título de Auditor Médico en la Universidad Santo Tomás.
A partir del escenario laboral del autor, como médico líder del programa hospitalario de la ESE Hospital San José de La Palma, se propone la seguridad del paciente como tema de trabajo en consideración al impacto que tiene por definición en cada una de las intervenciones en salud y como una manera de pragmatizar los contenidos recibidos en la formación del postgrado de auditoría de salud.
Antonio en Yacopí, con camas hospitalarias. Su capacidad resolutiva es de primer nivel de complejidad.
Tiene un total de 24 camas hospitalarias habilitadas, en su portafolio cuenta con 17 servicios inscritos: Urgencias de baja complejidad, hospitalización adultos, pediátrica y obstétrica, traslado de pacientes (ambulancia asistencial básica), atención de parto de bajo riesgo, sala de procedimientos y reanimación, consulta ambulatoria de medicina general, nutrición, odontología, higiene oral, laboratorio clínico, terapia física, terapia respiratoria, rayos X, farmacia; es el único prestador en la región de la mayoría de servicios, excepto consulta ambulatoria de medicina general, odontología y laboratorio.
Dado su nivel de complejidad y el recurso con que cuenta, no se realizan procedimientos quirúrgicos que requieran anestesia general o sedación. La atención del paciente crítico se circunscribe a su recepción inicial en el servicio de urgencias, reanimación, estabilización y posterior traslado a un hospital de mayor complejidad. Parte esencial de su quehacer es la atención primaria en salud y las actividades de promoción y prevención. Hasta la fecha la institución no cuenta con una política de seguridad y un programa correspondiente que hayan sido implementados y socializados y que sean reconocidos por los integrantes del equipo de salud.
II.
PLANTEAMIENTO DEL PROBLEMA
I.A
Justificación
Toda actividad implica un riesgo, hasta cierto punto ineludible pero en todo caso gestionable. Los servicios de salud son paradigma de esta situación dado que suponen como objetivo primordial manejar a su vez otro riesgo previo como es el de enfermarse y morir. La atención a las personas supone una intención beneficiosa para el paciente pero por lo mismo hay un cierto grado de peligrosidad ligado a cada paso de la atención en salud. Es así como con cierta frecuencia se presentan efectos no deseados como consecuencia de la atención que tienen repercusiones en la integridad del mismo y a su vez implicaciones institucionales, sociales y de responsabilidad legal.
A partir de la publicación del reporte “Errar es humano” en 2000 (1), se evidenció de manera inaudita el gran impacto de las fallas en los servicios de salud, develando una realidad que movió a todos los organismos desde la OMS y sus estados miembros hasta las entidades de salud a ocuparse del tema. En 2004 la OMS lanza la Alianza para la Seguridad del paciente (2), a partir de la cual se desarrollaron políticas y programas de seguridad y se creó prácticamente una nueva disciplina.
no hacer daño). En Colombia la normatividad establece que todos los actores en salud deben cumplir con el Sistema Obligatorio de Calidad en Salud (3) dentro del cual la gestión de la Seguridad es transversal a los cuatro componentes y compromete a todos los actores del sistema. Asimismo proporciona bases para su implementación (4).
Un problema frecuente es la falta de información institucional respecto a la incidencia o prevalencia de los eventos adversos. Sin embargo, cualquier trabajador en salud con mínima experiencia puede relatar de manera anecdótica incidentes y eventos adversos ocurridos en su área de trabajo.
Los eventos adversos pueden originarse en fallas de la práctica clínica, de los productos, de los procedimientos o del sistema (1). La mejora de la seguridad del paciente requiere por parte de todo el sistema un esfuerzo complejo que abarca una amplia gama de acciones dirigidas hacia la mejora del desempeño, la gestión de la seguridad y los riesgos ambientales, incluido el control de las infecciones; el uso seguro de los medicamentos, y la seguridad de los equipos, de la práctica clínica y del entorno en el que se presta la atención sanitaria.
Es necesario implementar prácticas seguras partiendo de una política institucional de seguridad del paciente. Aún siendo un requisito formal de acreditación, no debe verse solo como tal sino que debe hacer parte de la conciencia institucional y personal a todo nivel, desde la alta gerencia hasta el momento de contacto con el paciente. Es en este momento de verdad cuando de pone de manifiesto la adecuada gestión previa de los servicios desde su proyección, infraestructura, organización, diseño de procesos hasta las condiciones propias de cada atención en particular. Factores como las políticas institucionales, la selección del personal, el diseño de las instalaciones, la calidad de los insumos, la estandarización de los procesos, el factor humano en sí, determinan la calidad de un servicio cuyo indicador más sensible sea quizá la presencia o ausencia de un evento adverso.
Partiendo de la premisa de que todas las personas cierta valoración de la manera correcta de hacer las cosas se puede llegar a potenciar y externalizar dicho saber para que el autocontrol y autogestión se vea reflejado en una reducción de los eventos adversos. Sin embargo no se desconoce que una barrera principal en la implementación de una estrategia de seguridad del paciente es la falta de reporte oportuno de dichos eventos.
I.A.1 Pregunta de investigación.
internacionales. Por tanto y como punto de partida para el desarrollo de un entorno más seguro, surge la pregunta de investigación:
¿Cuál es estado actual del clima de seguridad del paciente en el Hospital San José? ¿Qué tan segura es para el paciente la atención? ¿De dónde provienen los factores que fortalecen o debilitan esta seguridad?
III.
OBJETIVOS
III.A
Objetivo general
Realizar una evaluación del clima de seguridad del paciente en la ESE Hospital San José de La Palma en el segundo semestre de 2015.
III.B
Objetivos específicos
• Evaluar el estado actual de la seguridad en la institución. • Medir el clima de seguridad del paciente en la institución.
• Confrontar el compromiso de la alta gerencia con la estrategia de seguridad del paciente.
• Identificar las áreas o dimensiones de seguridad que requieren intervención prioritaria y las fortalezas que apuntalen el proceso de mejoramiento.
• Aportar un plan de mejoramiento institucional.
IV.
ASPECTOS TEÓRICOS
Establecida la universalidad del tema, encontramos un alto grado de consenso en la conceptualización de las variables (4), (7), (8), (10) y (11). Así, se pueden hacer comparaciones válidas entre instituciones de diferente complejidad o de otra ubicación geográfica. Para el presente trabajo se adoptan entonces las siguientes definiciones:
IV.A
Definición de términos
Seguridad del paciente: es el conjunto de elementos estructurales, procesos, instrumentos y metodologías basados en evidencias científicamente probadas que propenden por minimizar el riesgo de sufrir un evento adverso en el proceso de atención en salud o mitigar sus consecuencias.
Indicio de atención insegura: es un acontecimiento o una circunstancia que pueden alertar acerca del incremento del riesgo de ocurrencia de un incidente o evento adverso.
Incidente: es un evento o circunstancia que sucede en la atención clínica de un paciente que no le genera daño, pero que en su ocurrencia se incorporan fallas en los procesos de atención.
Falla de la atención en salud: una deficiencia para realizar una acción prevista según lo programado o la utilización de un plan incorrecto , lo cual se puede manifestar mediante la ejecución de procesos incorrectos, falla de acción, o mediante la no ejecución de procesos correctos, falla de omisión, en las fases de planificación o de ejecución. Las fallas son por definición no intencionadas.
Fallas activas o acciones inseguras: son acciones u omisiones que tienen el potencial de generar daño o evento adverso. Es una conducta que ocurre durante el proceso de atención en salud por miembros del equipo misional en salud.
Fallas latentes: son acciones u omisiones que se dan durante el proceso de atención en salud por miembros del personal de apoyo (proceso administrativo).
Evento adverso: es el resultado de una atención en salud que de manera no intencional produjo daño. Los eventos adversos pueden ser prevenibles o no prevenibles.
Evento adverso prevenible: resultado no deseado, no intencional, que habría sido evitado mediante los estándares del cuidado asistencial disponible en un momento determinado.
Evento adverso no prevenible: resultado no deseado, no intencional, que se presenta a pesar del cumplimiento de los estándares del cuidado asistencial.
Factores contributivos: son las condiciones que predisponen una acción insegura (falla activa). Pueden ser de:
• El paciente: un paciente que contribuyó al error. P ej Paciente angustiado, inconsciente, complejidad
• La tarea o tecnología: toda documentación ausente, poco clara, no socializada, que contribuye al error.
• El individuo: el equipo de salud (enfermeros, médicos, bacteriólogos, auxiliares) que contribuyen a la generación del error. P ej: ausencia o deficiencia de habilidades y competencias, estado de salud, no adherencia y aplicación de procedimientos y protocolos, no cumplimiento de sus funciones, no diligenciamiento de la historia clínica.
• El ambiente: ambiente físico que predispone al error. Ej: deficiencias de iluminación, clima físico, infraestructura.
• La organización y gerencia: decisiones de la gerencia que predisponen al error. Ej: políticas, recursos, carga de trabajo.
• El contexto institucional: situaciones externas a la institución: decisiones de la EPS, demora o ausencia de autorizaciones, leyes o normatividad.
Complicación: Es el daño o resultado clínico no esperado no atribuible a la atención en salud sino a la enfermedad o a las condiciones propias del paciente.
Violación de la seguridad de la atención en salud: acciones intencionales que implican la desviación deliberada de un procedimiento, de un estándar o de una norma de funcionamiento.
Barrera de seguridad: es una acción o circunstancia que reduce la probabilidad de presentación del incidente o evento adverso.
Clasificación de los incidentes de atención por categorías:
- Categoría A: Circunstancia o evento que potencialmente puede llegar a ocasionar un daño.
- Categoría B: Evento que no llega al paciente.
- Categoría C: evento que llega al paciente y no causa daño
- Categoría D: evento que llega al paciente y requiere monitoreo o intervención - Categoría E: evento que causa daño temporal pero no requiere intervención - Categoría F: evento que causa daño temporal y requiere intervención - Categoría G: evento que causa daño permanente
- Categoría H: evento que causa daño permanente y requiere intervención para mantener la vida del paciente
- Categoría I: evento que causa la muerte del paciente.
Acciones de reducción del riesgo: Son todas aquellas intervenciones que se hacen en estructuras o en procesos de atención en salud para minimizar la probabilidad de ocurrencia de un incidente o evento adverso. Tales acciones pueden ser proactivas o reactivas,
proactivas como el análisis de modo y falla y el análisis probabilístico del riesgo mientras que las acciones reactivas son aquellas derivadas del aprendizaje obtenido luego de la presentación del incidente o evento adverso, como por ejemplo el análisis de ruta causal.
IV.B
Prácticas seguras
Algunas de las prácticas seguras que utilizan las instituciones para reducir o prevenir la ocurrencia de un incidente o evento adverso son:
• Acciones dirigidas a evitar la confusión en la administración de medicamentos: formas farmacéuticas, presentación, prescripción, dosificación, dispensación. • Acciones a nivel individual y organizacional para disminuir las fallas asociadas al
factor humano: fatiga, comunicación, entrenamiento • Programas para evitar las caídas de pacientes
• Protocolos para la remisión oportuna de pacientes • Barreras de seguridad en la utilización de tecnología
V.
PROPUESTA METODOLÓGICA
La aproximación al desarrollo de la estrategia de seguridad en la institución se hace mediante observación directa en los servicios, la revisión de la documentación pertinente institucionalizada, que cumpla con los requerimientos del ministerio de salud (4, 8 y 14). Este punto describe en líneas generales y no cuantitativamente el estado actual.
En instituciones de diverso nivel de complejidad y ubicación geográfica (9, 12) se ha aplicado la encuesta de la AHRQ como primer instrumento de evaluación del clima de seguridad, obteniéndose diversos resultados que reflejan las particularidades de cada una. Por ello se aplicará el mismo instrumento, con adaptaciones puntuales. La versión adaptada de la misma encuesta se incluye en el apéndice 1.
A partir de los resultados que se obtengan en los dos etapas expuestas, se consigue el objetivo de evaluar el compromiso directivo con la seguridad, en especial en las dimensiones pertinentes en la encuesta y considerando que los avances documentales reflejan la importancia que la administración le ha dado al tema.
Como parte del presente trabajo se adaptarán documentos que requiere el ulterior desarrollo de la política. Los mismos se pondrán a disposición de la directiva para su implementación formal.
V.A
Observaciones preliminares
Como complemento del mismo se hizo verificación de documentos adoptados, planillas de registro y también entrevista informal con empleados en cada área. En este punto se busca hacer una revisión somera para tener un panorama general más que una verificación exhaustiva.
V.B
Evaluación del clima de seguridad del paciente
La consecución de una adecuada cultura se ha señalado como la primera de las recomendaciones para mejorar la seguridad del paciente. Según el informe publicado en 2003 por el National Quality Forum de EE.UU, reforzado en su reciente actualización, señala también la medición de la cultura de seguridad, la retroalimentación de los resultados y las intervenciones consecuentes, como algunos de los elementos necesarios para llevar a cabo dicha recomendación.
Los “Lineamientos para la implementación de la Política de Seguridad del Paciente” del Ministerio de la Protección Social incluyen una versión en español de la Encuesta de Clima de Seguridad del Paciente, diseñada originalmente por la AHRQ (4), con el fin que las IPS la apliquen en sus instituciones y autoevalúen el nivel de implementación de esta cultura.
Este instrumento cuenta con doce dominios áreas de interés que afectan el clima de seguridad del paciente (Ver apéndice 1). Este tipo de divisiones permite priorizar los aspectos en que se debe trabajar con más énfasis, de tal forma que deben reforzarse aquellos dominios en los que la evaluación sea baja, sin descuidar aquellos en los que la misma ha sido alta.
Por tanto, es muy importante que cada institución prestadora de salud (IPS) evalúe su clima de seguridad cada determinado tiempo, con el fin de poder estimar los resultados de los procesos de implementación de política, cultura y prácticas de seguridad del paciente, e identificar cuáles son los dominios en que hay mayor debilidad.
De esta manera se busca que el Hospital San José desarrolle su propia cultura de seguridad del paciente, como método para dar respuesta a sus particularidades y necesidades específicas.
V.C
Parámetros
V.C.1 Tipo de estudio
En concordancia con los lineamientos de las agencias dedicadas al tema, la evaluación de la cultura de seguridad es el punto de partida. En este sentido se plantea una investigación de tipo descriptiva transversal. En la primera parte se aplica una lista de chequeo.
La encuesta, encaminada a determinar el clima de seguridad del paciente, emplea una cuestionario dirigido a todo el personal de la institución, con una determinación geográfica y temporal en el hospital de La Palma y CS de Yacopí en el mes de octubre 2015; comprende las fases de elaboración de la encuesta, capacitación del personal, plan de muestreo, trabajo de campo, proceso de levantamiento de la información, procesamiento, codificación y análisis de datos. En el apéndice 1 se incluye la encuesta aplicada, adaptada de su versión original de la AHRQ (Agency for Healthcare and Quality Health).
V.C.2 Población
De 121 encuestas distribuidas, se obtuvieron de vuelta 85 diligenciadas, por parte de trabajadores y colaboradores del Hospital San José de La Palma en sus sedes de La Palma y Yacopí, de los niveles auxiliar, profesional y directivo, tanto en áreas asistenciales, de apoyo y administrativas. Corresponde al 70% de los trabajadores y colaboradores de la institución. De acuerdo con su nivel de formación profesional, se caracterizan de la siguiente manera:
Tabla 1. Distribución por niveles de los encuestados
Nivel educativo Número Porcentaje
Titulo universitario en salud 16 24%
Nivel técnico en salud 32 48%
Operativo 3 4%
Personal administrativo 16 24%
Es decir que la mayor parte corresponde al nivel auxiliar, una cuarta a profesionales en salud y otro tanto a personal administrativo; esta última categoría incluye desde formación universitaria y de post grado hasta técnico y bachiller. (Se excluyen 18 de no respuesta).
V.C.3 Variables
Las variables de la encuesta son de tipo discreto, cuantitativas ordinales. Estas características facilitan el análisis y la descripción de los datos.
V.C.4 Instrumento de recolección de la información
Expectativas y acciones de la dirección/ supervisión del área/ unidad de trabajo que favorecen la seguridad
1. Aprendizaje organizacional / mejora continua 2. Trabajo en equipo en el área / unidad de trabajo 3. Franqueza de la comunicación
4. Retroalimentación y comunicación sobre errores 5. Respuesta no punitiva a los errores
6. Suficiencia del personal
7. Apoyo de la gerencia en la seguridad del paciente
8. Coordinación y trabajo en equipo entre áreas / unidades de trabajo
9. Problemas en cambios de turno y transiciones entre áreas / unidades de trabajo 10.Percepción de seguridad
11.Frecuencia de eventos notificados
Se incluyen además otros grupos de preguntas relacionadas con la descripción socio profesional del encuestado (A), descripción de su situación laboral en la empresa (P). Así mismo dos preguntas referentes al número de eventos reportados (N) y al grado de percepción general de la seguridad (O).
La encuesta tiene preguntas formuladas positivamente y otras formuladas negativamente. Con propósitos metodológicos para su tabulación se invierte la escala para el segundo grupo.
Tabla 1.a. Dimensiones de la cultura de seguridad
Dimensión de seguridad Pregunta de la encuesta B Expectativas y acciones de la
dirección/ supervisión del área/ unidad de trabajo que favorecen la seguridad
Mi jefe hace comentarios favorables cuando ve un trabajo hecho de acuerdo con los procedimientos establecidos para la seguridad de los pacientes
Mi jefe acepta las sugerencias del personal para mejorar la seguridad de los pacientes
Cuando la presión se incrementa, mi jefe quiere que trabajemos más rápido, aunque esto requiera saltar pasos importantes
Mi jefe no toma en cuenta los problemas de seguridad del paciente que se repiten una y otra vez
C Aprendizaje organizacional / mejora continua
Estamos haciendo cosas activamente para mejorar la seguridad del paciente
El análisis de los errores ha llevado a cambios positivos
Tabla 1.b.
Dimensión de seguridad Pregunta de la encuesta D Trabajo en equipo en el área /
unidad de trabajo
Cuando su área está realmente ocupada, otras le ayudan
En esta área, la gente se apoya mutuamente
Cuando necesitamos terminar una gran cantidad de trabajo, lo hacemos en equipo
En esta área, el personal se trata con respeto
E Franqueza de la comunicación El personal habla libremente si ve que algo podría afectar negativamente el cuidado del paciente
El personal se siente libre de cuestionar las decisiones o acciones de aquellos con mayor autoridad
El personal tiene miedo de hacer preguntas cuando algo no parece estar correcto
F Retroalimentación y comunicación sobre errores
El área Funcional responsable del Programa de Seguridad del Paciente nos informa sobre los cambios realizados basados en lo aprendido de los reportes de eventos
Estamos informados sobre las fallas de la atención en salud que se cometen en esta área
En esta área, discutimos formas de prevenir fallas de la atención en salud para que no se vuelvan a cometer
G Respuesta no punitiva a los errores El personal siente que sus errores son usados en su contra
Cuando se informa de un evento adverso, se siente que está siendo denunciada la persona y no el problema
Los empleados se preocupan de que los errores que cometen queden registrados en sus hojas de vida
H Suficiencia del personal Tenemos suficiente personal para realizar el trabajo El personal en esta área trabaja más horas de lo adecuado para el cuidado del paciente
Usamos más personal temporal de lo adecuado, para el cuidado del paciente
Tabla 1.c.
Dimensión de seguridad Pregunta de la encuesta I Apoyo de la gerencia en la
seguridad del paciente
La Dirección de la Institución propicia un ambiente laboral que promueve la seguridad del paciente
Las medidas que toma la Dirección de esta institución muestran que la seguridad del paciente es altamente prioritaria
La Dirección de la Institución se muestra interesada en la seguridad del paciente sólo después de que ocurre un incidente o evento adverso adverso
J Coordinación y trabajo en equipo entre áreas / unidades de trabajo
Las áreas de esta institución no están bien coordinadas entre sí
Hay buena cooperación entre las áreas de la institución que requieren trabajar conjuntamente
Frecuentemente es desagradable trabajar con personal de otras áreas en esta institución
Las áreas de la Institución trabajan en conjunto para propiciar el mejor cuidado de los pacientes
K Problemas en cambios de turno y transiciones entre áreas / unidades de trabajo
La continuidad de la atención de los pacientes se pierde cuando éstos se transfieren de un área a otra
Frecuentemente se pierde información importante sobre el cuidado de los pacientes durante los cambios de turno
A menudo surgen problemas en el intercambio de información entre las áreas de esta institución
Los cambios de turnos en esta institución generan problemas para los pacientes
L Percepción de seguridad Es sólo por casualidad que acá no ocurran errores más serios
La seguridad del paciente nunca se compromete a hacer más trabajo
Tenemos problemas con la seguridad de los pacientes en esta área
Nuestros procedimientos y sistemas son efectivos para la prevención de las fallas de la atención que puedan ocurrir
M Frecuencia de eventos notificados
¿Cuándo se comete un error pero es descubierto y corregido antes de afectar al paciente, que tan frecuentemente es reportado?
Cuándo se comete un error, pero no tiene el potencial de dañar al paciente, qué tan frecuentemente es reportado?
Tabla 1.d.
Dimensión de seguridad Pregunta de la encuesta N Número de eventos
reportados
En los pasados 12 meses, ¿Cuántos reportes de eventos adversos/ errores/fallas de la atención/indicios de atención insegura ha diligenciado y enviado?
O Calificación global de la seguridad del paciente
Por favor, asígnele a su área/ área de trabajo un grado en general de seguridad del paciente
Nota: Fuente: adaptación de la encuesta de AHRQ. (13).
Para calificar un grupo de respuestas como fortaleza se emplea el criterio seguido en otros estudios: 75% o más de respuestas positivas («de acuerdo / muy de acuerdo» o «la mayoría de veces / siempre») para las preguntas formuladas en positivo y 75% o más de respuestas negativas («en desacuerdo / muy en desacuerdo» o «nunca / rara vez») a preguntas formuladas en negativo.
De la misma manera, para calificar como debilidad y oportunidad de mejora a una respuesta o grupo de respuestas se emplea el siguiente criterio: 50% o más de respuestas negativas («en desacuerdo / muy en desacuerdo» o «nunca / rara vez») para las preguntas formuladas en positivo y 50% o más de respuestas positivas («de acuerdo / muy de acuerdo» o «la mayoría de veces / siempre») a preguntas formuladas en negativo.
V.C.5 Procesamiento de datos y análisis
Tabuladas las encuestas respondidas mediante una hoja de cálculo empleando funciones matemáticas y lógicas, tablas dinámicas y validaciones. Se realiza la recodificación de las mismas para presentar los resultados agrupándolas en respuestas positivas, negativas o neutras, con las consideraciones arriba descritas. Se hizo valoración del impacto de no respuesta comparando la exclusión o no exclusión de las preguntas no contestadas.
VI.
RESULTADOS
VI.A
Desarrollo actual de la estrategia de seguridad del paciente
Aplicado el instrumento de evaluación de la estrategia de seguridad, diseñado ad hoc
(apéndice 2) se encuentra que la institución cumple con el 40% de los estándares evaluados, con los hallazgos y consideraciones que se describen a continuación:
Existe documentación del proceso de seguimiento a riesgos, que pone como eventos a vigilar: Mortalidad general hospitalaria, Mortalidad materna, Mortalidad perinatal, Mortalidad en urgencias, Infección intrahospitalaria, Complicaciones medicamentosas y Promoción y prevención. No se establecen otros eventos de ocurrencia más frecuente y que permitirían evaluar la calidad del servicio, tales como caída de pacientes, errores en la administración de medicamentos, manejo inadecuado de la información del paciente.
Se reportan los indicadores requeridos por el SOGC. Sin embargo la información no se toma de fuentes completamente confiables porque no hay evidencia de registros sistemáticos de variables tales como tiempos de espera, reingresos, etc. Se deberían vigilar eventos que son indicios de atención insegura tales como: reingreso de pacientes por la misma causa antes de 72 horas, reingresos a hospitalización por la misma causa antes de 15 días, utilización inadecuada de elementos con otra indicación y entrega equivocada de reportes de laboratorio.
Existe el protocolo de lavado de manos institucionalizado. Sin embargo se evidencia una pobre adherencia por parte del personal además de insuficientes insumos para su cumplimiento: no hay alcohol glicerinado, toallas desechables en dispensador, controles en el suministro de jabón líquido, etc.
La vigilancia de otros eventos como la prevención de escaras, exposición cruzada, etc., no cuentan con el suficiente desarrollo. No se han adoptado estrategias de gestión o investigación de eventos adversos de acuerdo con los lineamientos del Protocolo de Londres o su equivalente. Consultados los trabajadores, perciben este tipo de investigaciones como algo punitivo y conducente a sanciones.
Dado que existe la política de reducir el número de días de estancia del paciente a tres o menos por razones de costos y porque se considera que es el plazo prudente para que se estabilicen la mayoría de enfermedades que se atienden en el primer nivel, se supone que ello juega en favor de la reducción de ciertos eventos adversos.
Actividades de capacitación en el manejo del riesgo y evento adverso no se han hecho de manera sistemática por los líderes de área y/o instituciones externas. El personal refiere que practica de manera empírica algunas actividades para evitar eventos adversos, tales como ayudar en los traslados de pacientes con discapacidad física o deterioro cognitivo, pero no hay una estandarización. El personal conoce el procedimiento a seguir en caso de accidente de trabajo.
demasiado minuciosos y que ello es más propio de instituciones complejas o de tercer nivel.
VI.B
Resultados de la encuesta al equipo de salud.
Mediante entrega directa en el puesto de trabajo, se recibieron de 85 encuestas contestadas en el Hospital San José de La Palma y en el Centro de Salud San Antonio de Yacopí, al personal asistencial, personal de apoyo y personal administrativo. El 62 % del personal habitual contestó la encuesta. El personal se encuentra vinculado mediante las modalidades de contrato laboral 36(42%) y de orden de prestación de servicios 36 (42%) y otra modalidad 4 (5%). No hay vinculación mediante cooperativas de trabajo, proveedores externos o empresas de servicios temporales.
Si bien la proporción de no respuesta estuvo en torno al 12% de las preguntas, no se encontraron diferencias significativas entre la exclusión o no de las mismas. Cambian los valores puntuales mas no la orientación de las respuestas.
VI.B.1Unidades funcionales
El número de encuestas es comparable entre las dos sedes, con predominio de la primera, donde a su vez está la mayor parte del personal administrativo.
Tabla 2. Agrupación de los encuestados en la ESE por unidad funcional.
SEDE Frecuencia absoluta Frecuencia relativa
Sede La Palma 46 54%
Centro de Salud Yacopí 39 46%
Total general 85 100%
Nota: tomado del condensado estadístico de las encuestas
VI.B.2Datos socio profesionales
VI.B.2.a Antigüedad en la empresa y área
La encuesta considera cuatro rangos de tiempo que permiten visualizar un panorama general: menos de un año, de uno a cinco, de seis a diez y más de diez.
tiende al aislamiento de cada área por desconocimiento de otros procesos y limita la colaboración entre diferentes áreas.
Tabla 3. Antigüedad en la institución según la modalidad de vinculación laboral. Tipo de contrato*
/antigüedad
Menos de un año
De uno a cinco años
De seis a diez años
Más de diez años
Total
Nombrado 5 1 1 28 36
Contrato de prestación de
servicios 6 22 2 1 36
Otro 1 3 4
Nota: * No hay contratación por cooperativas de trabajo
Estos datos permiten establecer perfiles diferenciales en el momento de tomar medidas futuras.
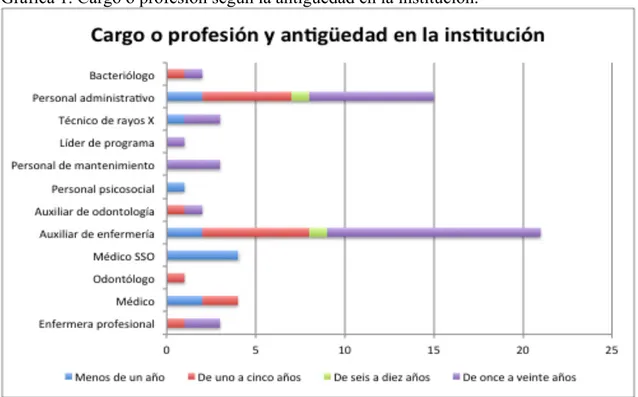
Gráfica 1. Cargo o profesión según la antigüedad en la institución.
predominante que de han dado en los dos últimos lustros, como política dominante en esta y en la mayoría de instituciones de salud del país
Gráfica 1. Antigüedad y experiencia en el área actual.
VI.B.2.b Área de trabajo
La mayor parte del personal declaró laboral principalmente en el área de urgencias, seguido por promoción y prevención dentro de las asistenciales, según se observa en la gráfica 3. Esto coincide a su vez con las áreas de mayor criticidad en cuanto a volumen de atención y riesgo. El área administrativa ocupa el segundo lugar dentro del contexto global. El 88 % de los encuestados tienen un trato directo con los pacientes, haciendo más relevante la seguridad en el entorno.
La encuesta se pregunta por la principal área de trabajo. Sin embargo la estructura funcional de la entidad hace que una proporción importante de los encuestados trabajen en más de un servicio, rotando entre ellos o cubriendo más de un servicio a la vez. Esto es una constante en los médicos y enfermeras jefes quienes cubren de manera simultánea o alternante los servicios de urgencias, hospitalización y consulta externa. En todo caso se tuvo en cuenta la respuesta de los encuestados y no la asignación interna a un servicio en particular. 11 24 3 37 10 13 28 9 27 8 0 5 10 15 20 25 30 35 40 Menos de
un año cinco años De uno a diez años De seis a diez años Más de contesta No
N º d e en cu est ad os
Antigüedad en la institución y área
Gráfica 3. Área de trabajo.
VI.B.2.c Jornada de trabajo
Gráfica 4. Total de horas semanales laboradas.
Frente a esta pregunta la mayor parte declaró trabajar un número de horas en la semana que está dentro del rango legal de trabajo para tiempo completo. Solo el 14% trabaja menos de 40 h a la semana. No se evidencia sobre carga de trabajo en este aspecto, lo cual favorece la seguridad. Frente a otras instituciones similares, hay poco personal en jornada de medio
8 11
1 2
13 0 2
1 10
0 8
4 25
0 5 10 15 20 25 30
No contesta Transporte de pacientes Administrativa Vacunación Promoción y prevención Consulta externa Urgencias
¿Cuál es su principal área de trabajo en
esta institución?
0 10 20 30 40 50 60
Menos de
20 horas De 20 a 39 horas De 40 a 69 horas De 70 a 79 horas 80 horas o más No contesta
2 10
55
6 4 8
tiempo. Administrativamente, la entidad no contempla en sus presupuestos el reconocimiento de horas extra.
VI.B.2.d Perfil laboral de los encuestados
De acuerdo con su profesión la mayoría corresponde a personal asistencial, predominando el grupo de auxiliares de enfermería. Solo 15 tienen formación de nivel profesional. Predomina el nivel asistencial como grupo. Casi la quinta parte tiene funciones administrativas.
Tabla 4. Cargo desempeñado por los encuestados
Cargo en la institución
NºEnfermera profesional 3
Médico general * 8
Odontólogo 1
Nutricionista 1
Bacteriólogo 2
Auxiliar de enfermería 27 Auxiliar de odontología 2
Personal psicosocial 1
Personal de mantenimiento 3
Líder de programa 1
Técnico de rayos X 3
Personal administrativo 16
Otro 2
No responde 15
Nota: * Incluye médico en SSO
De acuerdo con el tipo de contratación encontramos:
Tabla 5. Tipo de vinculación
Tipo de contrato Nº
Contrato laboral 36
Contrato de prestación de servicios 36
Otro 4
La proporción entre las dos modalidades principales de contratación es equivalente. Del total de encuestados, 72 (88%) declararon tener interacción directa o contacto con los pacientes.
Tabla 6. Tiempo de experiencia laboral en el cargo.
Pregunta 2: ¿Cuánto tiempo lleva usted trabajando en su actual profesión?
Nº
Menos de un año 14
De uno a cinco años 24
De seis a diez años 4
De once a veinte años 15
Más de veinte años 21
La mayoría se sitúa en 5 o menos años mientras que hay un repunte en aquellos con más de veinte años. Relativamente pocos tienen experiencia intermedia (6 a 10 años). La mayor parte de aquellos con menos de un año de experiencia corresponde al servicio social obligatorio (médicos, enfermera, bacteriólogo)
VI.B.3Dimensiones de la seguridad del paciente
Teniendo en mente que los servicios de salud tienen un alto grado de complejidad, en donde se involucran factores organizacionales, de liderazgo, de actitudes y comportamientos, la encuesta pretende evaluar cada área o dimensión con el fin de focalizar las principales fortalezas y oportunidades y así enfocar con mayor provecho cualquier intervención que se decida hacer.
En conjunto, las trece dimensiones evaluadas en promedio tuvieron una calificación positiva por el 50 % de los encuestados. El rango por cada dimensión iba desde el 61% (Aprendizaje organizacional/mejora continua y trabajo en equipo) hasta el 35% (frecuencia de eventos notificados).
En este sentido y empleando el criterio inicial de categorización, si bien ninguna dimensión se destaca como fortaleza tampoco lo hace claramente como oportunidad de mejora (debilidad). En este sentido se infiere que si bien la seguridad del paciente no se ve comprometida en la cotidianidad de las labores, tampoco se caracteriza por ser un referente común del personal o una fortaleza de la institución.
Entonces, conforme se evidencia en la tabla 6, las dimensiones de seguridad percibidas como fortalezas corresponden en su orden: (1) aprendizaje organizacional /mejora continua, (2) Trabajo en equipo, (3) Coordinación entre áreas, (4) Problemas en las transiciones y cambios de turno y (5) Acciones de la dirección que favorecen la seguridad.
Es decir que aquellos componentes relativos a la actitud de los trabajadores y de los equipos de trabajo son considerados como fortalezas mientras son debilidades aquellos componentes relacionados con el manejo de la información, la calidad de la comunicación y la suficiencia de personal.
Tabla 7. Calificación promedio por cada dimensión de seguridad
Orden DIMENSIÓN FORTALEZA DEBILIDAD
A Expectativas y acciones de la dirección que favorecen la seguridad 54% 30%
B Aprendizaje organizacional / mejora continua 61% 22%
C Trabajo en equipo en el área / unidad de trabajo 60% 29%
D Franqueza de la comunicación 49% 33%
E Retroalimentación y comunicación sobre errores 44% 33%
F Respuesta no punitiva a los errores 49% 28%
G Suficiencia del personal 44% 33%
H Apoyo de la gerencia en la seguridad del paciente 48% 27%
I Coordinación y trabajo en equipo entre áreas / unidades de trabajo 57% 21%
J Problemas en cambios de turno y transiciones entre áreas de trabajo 57% 22%
K Percepción de seguridad 44% 29%
L Frecuencia de eventos notificados 35% 43%
PROMEDIO GENERAL 48% 29%
Evaluada cada dimensión por separado encontramos los resultados que se exponen a continuación. De nuevo y como se expuso en un apartado anterior, aquellas preguntas con connotación negativa fueron evaluadas con una escala inversa, es decir que el comportamiento o actitud deseable se considera como positivo y lo perjudicial o no deseable como negativo, independientemente del sentido de la pregunta.
Es relevante anotar que si bien cada dimensión y cada pregunta puede cruzarse con las demás variables de la encuesta tales como perfil profesional, antigüedad, tipo de vinculación o jornada de trabajo, el autor considera que dichos análisis implican mayor minuciosidad sin que aporten significativamente al propósito general de este trabajo. Sin embargo la información obtenida queda disponible para futuras profundizaciones o requerimientos.
VI.B.3.a Expectativas y acciones de la dirección/ supervisión del área/ unidad de trabajo que favorecen la seguridad
Gráfica 5.
VI.B.3.bAprendizaje organizacional / mejora continua
Se percibe un ambiente de mejoramiento a partir del aprendizaje por experiencias. Los encuestados consideran que el análisis de los errores pasados si lleva a un mejoramiento. En general la evaluación muestra una tendencia positiva, siendo la dimensión con mayores puntuaciones positivas.
Gráfica 6.
VI.B.3.c Trabajo en equipo en el área / unidad de trabajo.
Gráfica 7.
VI.B.3.d Franqueza de la comunicación
Gráfica 8.
Teniendo que cuenta que la comunicación abierta y sin autoritarismos innecesarios es un factor que juega a favor de la seguridad del paciente, el autor considera que no se percibe como frecuente este comportamiento en una proporción suficiente de los encuestados. En resumen, el porcentaje de respuestas positivas debería ser mayor para evaluar el ambiente como seguro en este aspecto. Las valoración negativa es relativamente alta en esta dimensión.
VI.B.3.e Retroalimentación y comunicación sobre errores
Llama la atención el mayor porcentaje de respuestas neutras en la tercera pregunta,
explicable por una insuficiente implementación y divulgación de la estrategia de seguridad del paciente. Evidencia la necesidad de mejorar los canales de comunicación y la
Gráfica 9.
VI.B.3.f Respuesta no punitiva a los errores
Gráfica 10.
Aquí la proporción de respuestas neutras podría evidenciar desconocimiento o falta de sensibilización frente a la posibilidad de ser sancionados por la ocurrencia de eventos adversos. En un entorno donde se valore el aprendizaje continuo debe primar la transparencia por encima del temor a una sanción.
Sin embargo no se evidencia que exista definitivamente un ambiente hostil por la ocurrencia de errores.
30% 47%
55%
33% 19%
17%
37% 35%
28%
0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100% El área Funcional responsable del Programa de
Seguridad del Paciente nos informa sobre los cambios realizados basados en lo aprendido de
Estamos informados sobre las fallas de la atención en salud que se cometen en esta área
En esta área, discutimos formas de prevenir fallas de la atención en salud para que no se
vuelvan a cometer
Retroalimentación y comunicación sobre errores
VI.B.3.g Suficiencia de personal
Gráfica 11.
Aunque no es frecuente, se presentan situaciones de “urgencia”. Como punto fuerte se revela el uso poco frecuente de personal temporal (pregunta con valoración inversa). Por otra parte, hay una percepción de sobre carga laboral en el número de horas, si bien se contradice parcialmente con lo expresado en la tercera pregunta. Comparativamente esta dimensión presenta menos respuestas neutras.
VI.B.3.h Apoyo de la gerencia en la seguridad del paciente
Gráfica 12.
48% 36%
59% 31%
20% 7%
10% 7%
35% 47%
12% 38%
0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
Tenemos su`iciente personal para realizar el trabajo
El personal en esta área trabaja más horas de lo adecuado para el cuidado del paciente
Usamos más personal temporal de lo adecuado, para el cuidado del paciente Frecuentemente, trabajamos en “situación
de urgencia” intentando hacer mucho rápidamente
SuXiciencia del personal
VI.B.3.i Coordinación y trabajo en equipo entre áreas / unidades de trabajo
Gráfica 13.
Los encuestados perciben que existe cierto grado de trabajo en equipo. La cooperación entre áreas es una de las dimensiones con puntuaciones más uniformes dentro de su dimensión y aparece como una fortaleza a nivel general. Dos de las preguntas invierten su carga.
VI.B.3.j Problemas en cambios de turno y transiciones entre áreas / unidades de trabajo
En cualquier institución los cambios de turno conllevan el riesgo de pérdida de información del paciente, que eventualmente pueden comprometer la seguridad. Sin embargo la mayor parte de los encuestados consideran que este no es el caso en sus áreas de trabajo.
Gráfica 14.
46% 59% 56%
63%
15% 6% 11%
7%
28% 17% 20%
19%
0% 10% 20% 30% 40% 50% 60% 70% 80% 90% 100%
Las áreas de esta institución no están bien coordinadas entre sí
Hay buena cooperación entre las áreas de la institución que requieren trabajar
conjuntamente
Frecuentemente es desagradable trabajar con personal de otras áreas en esta
institución
Las áreas de la Institución trabajan en conjunto para propiciar el mejor cuidado de
los pacientes
Coordinación y trabajo en equipo entre áreas / unidades de trabajo
VI.B.3.k Percepción de seguridad
De acuerdo con la tercera pregunta, se puede decir que hay correlación directa entre la carga de trabajo y una disminución en la seguridad del paciente. En promedio la dimensión muestra un bajo desempeño con apenas el 44 % de positividad.
VI.B.3.l Frecuencia de eventos notificados
Gráfica 16.
Aquí se encuentra un bajo nivel de reporte de los eventos adversos, atribuible a diversos factores tales como el temor a represalias, la falta de sensibilización para hacer la notificación, desidia, etc. Sin embargo las causas más precisas no se evaluaron de manera independiente. Al parecer hay una tendencia a reportar menos eventos menores o que tuvieron menor potencial lesivo para el paciente.
VI.B.3.m Número de eventos reportados.
Como variable cuantitativa, pretende evaluar con mayor grado de precisión tanto la ocurrencia de eventos adversos como el grado de implementación de la estrategia de seguridad del paciente.
Tabla 8. Eventos adversos – errores reportados en el último año En los pasados 12 meses, ¿Cuántos
reportes de eventos adversos/
errores/fallas de la atención/indicios de atención insegura ha diligenciado y enviado?
a. Ningún reporte
b. De 1 a 2 reportes
c. De 3 a 5 reportes
d. De 6 a 10 reportes
e. De 10 reportes o más
Número de respuestas 45 10 6 0 1
Porcentaje 73% 16% 10% 0% 2%
probablemente implica más una falta de vigilancia que una ausencia real de eventos adversos, ello refleja la insuficiente implementación de la estrategia y el desconocimiento de la importancia del reporte de eventos adversos.
VI.B.3.n Percepción global de seguridad.
Corresponde a la pregunta 48: “Por favor, asígnele a su área/ área de trabajo un grado en general de seguridad del paciente” con opciones de respuesta excelente, muy bueno, aceptable, pobre o malo. El 41% (35 encuestados) calificó la seguridad como muy buena o excelente, mientras que para el 29% es aceptable. Llama la atención que fue la pregunta menos contestada, 20 personas no la respondieron, evidenciando poco acercamiento al tema.
A manera de resumen general del tema, muestra qué tanta seguridad perciben los encuestados que se ofrece a los pacientes.
Tabla 9.
Por favor, asígnele a su área/ área de trabajoPor favor, asígnele a su área/ área de trabajo un grado en general de seguridad del paciente
Excelnte Muy bueno Aceptable Pobre Malo NS/NR
Número de respuestas 11 24 25 4 1 20
Porcentaje 12,9% 28,2% 29,4% 4,7% 1,2% 23,5%
Excluyendo las no respuestas y agrupándolas según la valoración encontramos un predominio de percepción positiva, en el rango excelente a muy bueno, aunque para más de la tercera parte es indiferente. Teniendo en cuenta que se trata de la valoración subjetiva del entorno de trabajo propio de cada individuo, presuntamente con una carga emocional y simbólica importante, sería deseable encontrar menos valoraciones neutrales.
Cruzando la información con el área de trabajo, pregunta 1, se encuentran una mayor proporción de calificaciones positivas en imágenes diagnósticas, laboratorio y transporte de pacientes con el 100%. Únicamente hay respuestas negativas en urgencias y en hospitalización, en el 18 y 33% de encuestados, respectivamente.
de programa. Agrupados por nivel de formación encontramos los porcentajes referidos a continuación:
Tabla 10: Percepción general de la seguridad de acuerdo con el nivel de formación.
Nivel profesional %
Positivo %
Aceptable
% Negativo
Titulo universitario en salud 31% 46% 23%
Nivel técnico en salud 56% 40% 4%
Personal administrativo 82% 18% 0%
Operativo 50% 50% 0%
De lo cual se puede inferir que a mayor grado de formación y de contacto directo con el paciente se percibe una menor seguridad ofrecida. Puede ello atribuirse también a las diferencias en la estimación del riesgo de eventos adversos así como a una diferente consciencia de la responsabilidad individual.
Tabla 11. Percepción global de la seguridad
Repuesta Frecuencia
absoluta
Frecuencia relativa
Frecuencia acumulada
Excelente 11 13% 13%
Muy bueno 24 28% 41%
Aceptable 25 29% 71%
Pobre 4 5% 75%
Malo 1 1% 76%
No responde 20 24% 100%
De acuerdo con el tipo de contrato que tiene el funcionario, se observan diferencias significativas: los de contrato de prestación de servicios calificaron significativamente mejor la seguridad con 22 respuestas entre excelente y muy bueno frente a 8 de los nombrados. En este grupo 17 la calificaron como aceptable. Al respecto se puede inferir que aquellos con una vinculación estable suelen tener una actitud más crítica o más escéptica, lo cual juega a favor de la seguridad.
Al revisar la columna de la frecuencia acumulada encontramos que el 41% percibe de manera decididamente positiva la seguridad. Dada la relevancia del tema y los múltiples efectos que puede tener, este porcentaje resulta insuficiente. Sin embargo solo el 6% da una calificación negativa.
VI.C
Producto final
Además quedan las bases para la política de seguridad institucional, el sistema unificado de reporte de eventos adversos. Se adaptaron y diseñaron documentos relacionados al proceso de seguridad: protocolo de las rondas de seguridad (apéndice 3) y formato de reporte de seguridad del paciente (apéndice 4).
A partir de los hallazgos observacionales y los resultados de la encuesta, se generaron recomendaciones aplicables por la alta gerencia y las respectivas coordinaciones de área sobre los posteriores desarrollos de la estrategia así como un plan de mejoramiento sugerido.
En el avance de la estrategia de seguridad se deberán implementar los mecanismos y procesos de gestión del riesgo, capacitación al personal, estudio de casos mediante metodología pertinente (protocolo de Londres), Manual de implementación de las rondas de seguridad (apéndice 3) y formato de reporte de seguridad del paciente (apéndice 4).
VII.
CONCLUSIONES Y
RECOMENDACIONES
VII.A
Conclusiones.
Encuestado el 70% de los trabajadores, se considera que los resultados son representativos del clima de seguridad en la ESE Hospital San José de La Palma, con los siguientes hallazgos: el personal tiene una antigüedad superior a los diez años, la gran mayoría (88%) tiene contacto directo con los pacientes y predomina el servicio de urgencias. Sin embargo solo el 15% tiene nivel de formación profesional. En cuanto al tipo de vinculación, se reparte equitativamente entre personal de planta y de contrato de prestación de servicios.
El 54% de los encuestados encontró una calificación global positiva de la seguridad del paciente, mientras solo una fracción pequeña (8%) la calificó negativamente. De acuerdo con el nivel formativo de los trabajadores, se encuentra que a mayor preparación académica y contacto con el directo con el paciente se percibe un menor nivel en la seguridad del paciente. El resto muestra una posición neutral que sin embargo resulta preocupante dada la relevancia del tema en las actividades de salud. Es relevante anotar que a la fecha de aplicación del instrumento la institución no cuenta con un programa unificado de seguridad del paciente ni un sistema estándar para el reporte de eventos adversos.
Como oportunidades de mejora o debilidades se destacan los aspectos relacionados con la comunicación efectiva en diversos niveles: desde “reporte de errores” y “retroalimentación de la información” hasta “franqueza de la comunicación”. También se percibe insuficiencia de personal en algunas áreas.
Dentro de las fortalezas destaca una buena disposición para el mejoramiento y aprendizaje organizacional. Asimismo para el trabajo en equipo, destacándose el trato respetuoso y el apoyo mutuo; calidades no siempre destacables en la mayoría de instituciones del sector.
Las acciones del nivel supervisor y directivo presentan una valoración positiva, excepto para el adecuado manejo de problemas de la seguridad que son repetitivos. El apoyo de la gerencia en pro de la seguridad del paciente tiene una valoración promedio tanto, si bien tampoco se destaca por ser una fortaleza.
El impacto que tengan las acciones a tomar resulta altamente favorable toda vez que la seguridad del paciente es una característica esencial para todos los actores del proceso: la institución, los profesionales, las directivas, los pacientes y sus acudientes, los organismos de control, etc.
VII.B
Recomendaciones
Un sistema que estandarice los procesos de seguridad del paciente requiere de intervenciones decididas en múltiples niveles. Las intervenciones que se hagan deberán lograr una nivel de fortaleza superior al 75% en cada dimensión para considerar y mantener las oportunidades de mejora menores al 50%.
Partiendo de los hallazgos más relevantes del estudio, se considera prioritario estandarizar y fortalecer el sistema de reporte de los eventos adversos como punto de partida para crear un mejor programa de seguridad del paciente. En general se requiere fortalecer la cultura de la información y la adecuada comunicación en todos los niveles. Se requiere montar estrategias que mejoren la franqueza de la comunicación, para salvar barreras como el temor a hacer preguntas incómodas o que cuestionen las acciones de los superiores.
VIII.
PLAN DE MEJORAMIENTO SUGERIDO
Secuencialmente en el tiempo, se proponen las siguientes líneas de acción como mejoramiento del programa y la política de seguridad del paciente:
Actividad Responsable
Formalización de la unidad de seguridad del paciente: asignación de funciones y perfiles, nominación del referente de seguridad.
Gerente o su delegado
Difundir y socializar el formato para reporte de eventos adversos e incidentes de la atención
Líderes de área, referente de seguridad.
Sensibilización y capacitación para el reporte y gestión (oportuno) de eventos adversos, mediante reuniones grupales programadas de corta duración.
Líderes de área, referente de seguridad
Identificación y reporte oportuno de los eventos adversos Todo el personal asistencial
Adopción de políticas que mejoren la cultura de la información, el registro fiel de los datos y la calidad de la comunicación entre personas y dependencias
Gerente y referente de seguridad
Institucionalización de los documentos de implementación de las rondas de seguridad y formato de reporte de seguridad del paciente.
Gerente
Implementación de las rondas de seguridad Referente de seguridad
IX.
REFERENCIAS
1. Kohn L, Corrigan J, Donaldson M, eds. To Err is Human: Building a Safer Health System . Washington, DC: Committee on Quality of Health Care in America, Institute of Medicine: National Academy Press; 2000.
2. Organización Mundial de la Salud, Alianza Mundial para la seguridad de los
pacientes, Geneva, Octubre 2004 Kaiser Family Foundation, Agency for Healthcare Research and Quality, Harvard School of Public Health. National survey on
consumers experiences with patient safety and quality information. Menlo Park, Calif.: Kai- ser Family Foundation, July 5, 2004
3. República de Colombia, Ministerio de Salud, Decreto 780, mayo 2016. Parte 5 título 1, capítulo 1.
4. Ministerio de la Protección Social, República de Colombia, Herramientas para
promover la estrategia de seguridad del paciente en el Sistema Obligatorio de Ga- rantía de Calidad de la atención en salud. Bogotá, diciembre 2007
5. Vincent, C., Taylor-Adams, S., Chapman, E.J., Hewett, D., Prior, S., Strange, P. et al. How to investigate and analyse clinical incidents: Clinical Risk Unit and
Association of Litigation and Risk Management Protocol, Br Med J. 2000;320:777-81
6. Shekelle PG, Pronovost PJ, Wachter RM, et al. Advancing the science of patient safety. Ann Intern Med 2011; 154:693–696
7. The National Quality Forum. Safe practices for better health care. 2006 Update. Washington: NQF; 2007
8. Ministerio de Salud y Protección Social, República de Colombia: Resolución 2003 , mayo de 2014.
9. Análisis de la cultura sobre seguridad del paciente en el ámbito hospitalario del Sistema Nacional de Salud español. Madrid: Ministerio de Sanidad y Consumo; 2008.
10.Ministerio de salud: Seguridad del paciente y la atención segura. V 2.0.
11.Organización Mundial de la Salud: Seguridad del paciente, una alianza mundial para una atención más segura.
12.Agencia de Calidad del Sistema Nacional de Salud: Estudio APEAS. Estudio sobre la seguridad de los pacientes en atención primaria de salud. Madrid: Ministerio de Sanidad y Consumo; 2008.
13.Agency for Healthcare Research and Quality, [internet] AHRQ, disponible en http://www.ahrq.gov/, consultada en agosto de 2015.
X.
APÉNDICES
APÉNDICE A: ENCUESTA DEL CLIMA DE SEGURIDAD DEL
PACIENTE EN LA ESE HOSPITAL SAN JOSÉ LA PALMA
ENCUESTA DE PERCEPCION DE LA SEGURIDAD DEL PACIENTE * No.________
E. S. E. HOSPITAL SAN JOSÉ LA PALMA
Fecha
diligeciam DD MM AA
Estamos interesados en conocer el grado de avances que la Institución tiene frente a seguridad del paciente, por esto lo invitamos a contestar con sinceridad las siguientes preguntas de acuerdo a la percepcion que usted tenga en su área de trabajo, en caso de que usted esté en más de una área solo señale una y con base en esta responda el cuestionario. Por favor verifique sus respuestas, pues este es un insumo valioso para el fortalecimiento de nuestra institución.
º Esta encuesta recoge sus opiniones acerca de temas de seguridad de los pacientes, incidentes y notificación de sucesos o efectos adversos en su centro, y le llevará unos 10 minutos completarla.
º Sus respuestas son anónimas, si prefiere no contestar alguna pregunta, o si la pregunta no se refiere al trabajo que usted desempeña, puede dejarla en blanco.
Definiciones:
• Un “suceso” es definido como cualquier tipo de error, equivocación, incidente, efecto adverso o actuación fuera de protocolo, sin importar si el resultado daña al paciente o no.
• “Seguridad del paciente” se define como el evitar y prevenir lesiones en los pacientes o efectos adversos como resultado de los procesos de cuidados de salud prestados.
No .
Cat ego ría
PREGUNTA SEÑALE LA RESPUESTA
1 A ¿Cuál es su principal área de trabajo, en
esta Institución? a. Urgencias __ b. Hospitalización __ c. Consulta Externa __ d. Sala de Partos __ e. Promoción y Prevención __ f. Laboratorio __ g. Vacunación__ h. Rehabilitación __ i. Administrativa __ j. Imágenes diagnosticas__ k. Transporte de Pacientes __ l. Farmacia __ m. Otra.___ Cual______________
2 ¿Cuánto tiempo lleva usted trabajando en
la institución? a. Mens de 1 año b. De 1 a 5 años c. De 6 a 10 años d. Mayor de 10 años 3 ¿Cuánto tiempo lleva usted trabajando en
su actual área?
a. Menos de 1 año
b. De 1 a 5 años
c. De 6 a 10 años
d. Mayor de 10 años
4 ¿Cuántas horas a la semana trabaja usted
en esta institución? a. Mens de 20 hs b. De 20 a 39 horas c. De 40 a 69 horas d. De 70 a 79 hs e. 80 hs o más En las siguientes preguntas, señale con una X la opción
que usted considera más acertada
Nunca/r ara vez
Muy en desacuerd o/ o en desacuerd
Ni en acuerdo ni en desacuerdo, o algunas veces La mayoría deveces/ siempre De acuerdo/ Muy de acuerdo
1 2 3 4 5
5 B Mi jefe hace comentarios favorables cuando ve un trabajo hecho de acuerdo con los procedimientos establecidos para la seguridad de los pacientes
6 Mi jefe acepta las sugerencias del personal para mejorar la seguridad de los pacientes