Implementación de un “Código Sepsis Grave” en un servicio de urgencias
Texto completo
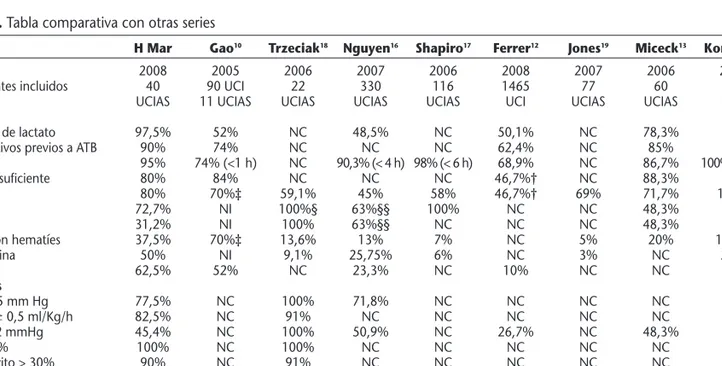
Figure

Documento similar
El servicio de urgencias hospitalario tendrá establecido un circuito para la asistencia del paciente con código sepsis desde su llegada al hospital, bien por preaviso de los SEM bien
El desarrollo de una conciencia cáritas es esencial para identificar cuando un momento de cuidado se convierte en transpersonal, es necesaria para identificar
El quincenario de los frailes de Filipinas, condena para el Archipiélago los propósitos de nivelación jurídica que para todo territorio español, peninsular o ultramarino, se
Aunque en relación con su volumen de capital al mo- mento de su fundación (1 O millones de pesos) ocupara el segundo lugar entre las empresas manufactureras (el pri-
† Nota: Es recomendable que no se alcancen extremos del voltaje de alta tensión, con fines de protección del detector.. d) Para facilitar la toma de datos se incrementó en
Es importante mencionar, que en los últimos 5 años, China ha venido mostrando un gran avance en la industria textil y de la confección, ingresando en mercados como Europa,
Lo que observamos en las teorías freudianas y nietzscheanas sobre los individuos, los grupos y las relaciones entre las personas es igualmente observable y
o Si dispone en su establecimiento de alguna silla de ruedas Jazz S50 o 708D cuyo nº de serie figura en el anexo 1 de esta nota informativa, consulte la nota de aviso de la