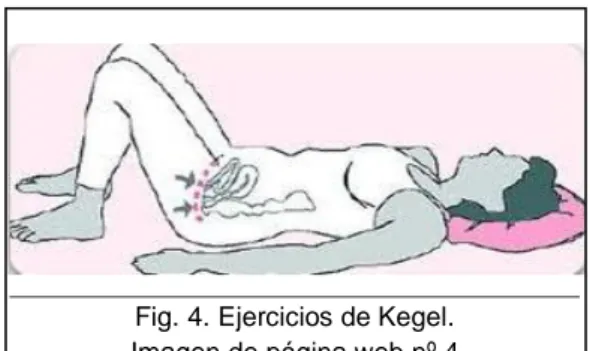
Programa de reeducación Abdomino-Genito-Urinaria
Texto completo
Figure


Documento similar
Dile que su trabajo consistirá en agregar a cada espacio, los muebles y objetos que considere más importantes, utilizando para ello las figuras geométricas que están en el
Propone distintas formas de interacción motriz al organizar situaciones de juego colectivo y de confrontación lúdica, para promover el cuidado de la salud a partir
Reflexionar y reconocer acerca de la importancia de la voz de la madre para el bebé, ya que entre muchas funciones, es la manta de protección psíquica para el embrión o feto, ya que
Esto puede implicar establecer clases y subclases entre ellos... Actividades : 1.- Describir una colección de objetos que hayas guardado y organizado en algún momento de tu vida.?.
Pero antes hay que responder a una encuesta (puedes intentar saltarte este paso, a veces funciona). ¡Haz clic aquí!.. En el segundo punto, hay que seleccionar “Sección de titulaciones
Pero cuando vio a Mar sacar el fuego de bajo su ala, voló de vuelta a su tribu a contarles lo que había visto.... Justo antes de que el sol saliera, Tatkanna se despertó y comenzó
Se realizó un proceso de fiscalización a la implementación del Programa de Trabajo Temporal en el Exterior del Ministerio de Trabajo y Previsión Social -MINTRAB-, que
En esta institución, el programa de doctorado integra fundamentalmente a los investigadores del grupo ECEMIN (Economía y Bienestar, Empresa e Internacionalización), cuya composición,