I
UNIVERSIDAD DE GUAYAQUIL
FACULTAD PILOTO DE ODONTOLOGÍA
TRABAJO DE GRADUACION PREVIO A LA OBTENCIÓN DEL
TÍTULO DE ODONTÓLOGA
TEMA:
“Aplicación de fluoruro de sodio al 2% como agente
desensibilizante antes del blanqueamiento dental”.
AUTORA:
Solis Alvarez Josellyn Thalya
TUTORA:
Dra. Efigenia Monserrate Gonzabay Bravo MS.c
II
APROBACION DE LA TUTORIA
Por la presente certifico que he revisado y aprobado el trabajo de titulación cuyo tema es: “APLICACIÓN DE FLUORURO DE SODIO AL 2% COMO AGENTE
DESENSIBILIZANTE ANTES DEL BLANQUEAMIENTO DENTAL”; presentado
por la Srta. SOLIS ALVAREZ JOSELLYN THALYA, del cual he sido su tutor para su evaluación y sustentación, como requisito previo para la obtención del título de Odontóloga.
Guayaquil, Mayo del 2016
III
CERTIFICACION DE APROBACION
Los abajo firmantes certifican que el trabajo de Grado previo a la obtención del título de Odontóloga, es original y cumple con las exigencias académicas de la Facultad Piloto de Odontología, por consiguiente se aprueba.
Dr. Mario Ortiz San Martin, Esp. Dr. Miguel Alvarez Avilés, Mg. Decano Subdecano
IV
DECLARACIÓN DE AUTORÍA DE LA INVESTIGACIÓN
Yo, SOLIS ALVAREZ JOSELLYN THALYA, con cédula de identidad Nº 0930406608, declaro ante el Consejo Directivo de la Facultad de Odontología de la Universidad de Guayaquil, que el trabajo realizado es de mi autoría y no contiene material que haya sido tomado de otros autores sin que este se encuentre referenciado.
Guayaquil, Mayo del 2016.
V
DEDICATORIA
VI
AGRADECIMIENTO
Después de un largo camino por esta excelente institución, culminando satisfactoriamente con una de las etapas de esta hermosa carrera profesional. Agradezco a Dios por cada día guiarme en mis decisiones, por brindarme sabiduría, destrezas para afrontar cualquier obstáculo y cumplir con mis objetivos planteados.
A mis maestros quienes con gran responsabilidad me guiaron en mi formación académica.
A mi tutora Dra. Efigenia Gonzabay Bravo por brindarme más que sus conocimientos; su tiempo, paciencia y su amistad lo cual me ha llevado a culminar con éxito mi trabajo de grado.
VII
CESIÓN DE DERECHOS DE AUTOR
Dr.
Mario Ortiz San Martín MSc.
DECANO DE LA FACULTAD DE ODONTOLOGÍA Presente.
A través de este medio índico a Ud. que procedo a realizar la entrega de la Cesión de Derechos de autor en forma libre y voluntaria del trabajo “APLICACIÓN DE FLUORURO DE SODIO AL 2% COMO AGENTE
DESENSIBILIZANTE ANTES DEL BLANQUEAMIENTO DENTAL”, realizado
como requisito previo para la obtención del título de Odontólogo/a, a la Universidad de Guayaquil.
Guayaquil, Mayo del 2016.
VIII
INDICE GENERAL
CONTENIDOS
Pág.
Caratula. i
Aprobación de la tutoría. ii
Certificación de aprobación. III
Declaración de autoría de la investigación. IV
Dedicatoria. V
Agradecimiento. VI
Cesión de derechos de autor. VII
Resumen. XI
Abstract. XII
1. Introducción. 1
2. Objetivo. 22
3. Desarrollo del caso. 23
3.1 Historia clínica. 23
3.1.1 Identificación del paciente. 23
3.1.2 Motivo de la consulta. 23
3.1.3 Anamnesis. 23
3.2 Odontograma. 26
3.3 Fotos extraorales, intraorales e imagen rx. 27
IX
4. Pronostico. 31
5. Planes de tratamiento. 31
5.1 Tratamiento. 31
6. Discusión. 37
7. Conclusión. 38
8. Recomendaciones. 39
9. Referencias bibliográficas. 40
X
INDICE DE FIGURAS Y FOTOS
CONTENIDOS Pág.
FIGURA 1: Odontograma. 26
FOTO 2: Facial frontal. 27
FOTO 3: Facial lateral. 27
FOTO 4: Arcada superior. 28
FOTO 5: Arcada inferior. 28
FOTO 6: Ambas arcadas en oclusión. 29
FOTO 7: Hemiarcada lateral derecha. 29
FOTO 8: Radiografía panorámica. 30
FOTO 9: Aspecto inicial del paciente. 31
FOTO 10: Profilaxis dental. 32
FOTO 11: Toma de color inicial. 32
FOTO 12: Aplicación del agente desensibilizante. 33
FOTO 13: Efecto del agente desensibilizante. 33
FOTO 14: Aplicación del protector gingival. 34
FOTO 15: Aplicación del agente blanqueador. 34
FOTO 16: Efecto del agente blanqueador. 35
FOTO 17: Toma de color final. 35
XI
RESUMEN
En la actualidad la sociedad valora y destaca cada vez más la posibilidad y accesibilidad de tener piezas dentales que en conjunto se muestren estéticamente armoniosos a través de los blanqueamientos dentales. Destacando la necesidad de saber el grado de hipersensibilidad que se presentan durante el blanqueamiento dental para tomar las medidas necesarias. El propósito de este estudio es evaluar la eficacia del fluoruro de sodio al 2% como agente desensibilizante antes del blanqueamiento dental. Para lo cual se escogió un paciente de sexo femenino que refería no estar a gusto con el color de sus dientes se le realizo la respectiva historia clínica evaluando su estado de salud oral, llegando a la decisión de realizarle un blanqueamiento dental con peróxido de hidrogeno al 35%. Antes de proceder a realizar dicho tratamiento se colocó en la superficies vestibulares de las piezas dentarias de ambas arcadas el fluoruro de sodio al 2% como agente desensibilizante dejándolo actuar por 10 minutos según su fabricante. Obteniendo excelentes resultados ya que la aplicación del agente desensibilizante evito manifestaciones de hipersensibilidad sin afectar la eficacia del tratamiento.
XII
ABSTRACT
Today society values and increasingly emphasizes the possibility and accessibility of having teeth that are displayed together aesthetically harmonious through teeth whitening. Stressing the need to know the degree of hypersensitivity occur during tooth whitening to take the necessary measures. The purpose of this study is to evaluate the efficacy of sodium fluoride 2% as desensitizing agent before the tooth whitening. For which a female patient was referring not being comfortable with the color of your teeth will perform the respective medical records evaluating their oral health status, reaching the decision to doing a teeth whitening hydrogen peroxide was chosen 35%. Before proceeding with such treatment he was placed on the buccal surfaces of the teeth of both arches sodium fluoride 2% as desensitizing agent letting it act for 10 minutes according to its manufacturer. Excellent results since the application of desensitizing agent avoid hypersensitivity without affecting the efficacy of treatment.
1
1. INTRODUCCION
La importancia que tiene la estética dental en la vida moderna, permite a la sociedad valorar cada vez más la posibilidad de poder sonreír con piezas dentales que muestren una integración de color, forma y armonía, mediante el tratamiento de blanqueamiento dental, destacando la necesidad de conocer los efectos secundarios como lo es la hipersensibilidad dentaria que se presenta posterior a dicho tratamiento.
El blanqueamiento dental forma parte de toda la planificación estética, como tratamiento individual o previo a otros tratamientos restauradores directos o indirectos. En la actualidad, el blanqueamiento es un procedimiento no invasivo que ya presenta evidencia científica suficiente como para una aplicación clínica segura (Hirata R. , 2014).
Además, con la valoración cada vez mayor de la estética por parte de la sociedad, cada día aumenta la difusión de este tipo de tratamiento. Muchas veces se lo sitúa como un paso, incluso en los planes de tratamiento rehabilitadores, y sirve como un periodo interesante para pensar el tratamiento programado que permite tener mayor contacto con el paciente y observar su realidad y sus deseos. Otros factores favorables es la periocidad del tratamiento ya que cada año y medio o dos años el mismo paciente puede hacer una consulta para volver a realizar un blanqueamiento (Hirata, 2014).
El comienzo del tratamiento blanqueador se dio alrededor de la mitad el siglo XIX como una opción menos invasiva para los problemas relacionados con el oscurecimiento dentario. El primer blanqueamiento fue documentado en 1848 con la utilización de un cloruro aplicado en un diente desvitalizado. En dientes vitales, el blanqueamiento data de 1868 y en 1910 ya se recomendaban técnicas de blanqueamiento en dientes vitales con peróxido de hidrogeno asociado con una fuente de calor, como un instrumento calentado en una fuente luminosa (Lopez, 2014).
2 cuando esta técnica se difundió después de la publicación de un artículo con la descripción del procedimiento. Desde entonces, cada día se han estudiado y creado innumerables productos y técnicas (Lopez, 2014).
De todas maneras, el mecanismo de acción principal de todas ellas continúa siendo el mismo, que es la oxidación de los pigmentos orgánicos con productos de la descomposición del agente blanqueador. Las tres formas principales son: el blanqueamiento casero supervisado, el blanqueamiento en el consultorio dental o el blanqueamiento con productos de venta libre (Lopez, 2014).
Protocolos de blanqueamiento en dientes vitales.
Se debe de tener en cuenta los siguientes criterios: tipo de peróxido, concentración, tiempo de aplicación, tipo de activación, coeficiente de difusión y ph. Cada uno de los anteriores criterios debe ser analizado con base en el tipo de esmalte y el tipo de periodonto que presente el paciente (Márquez, 2011).
Técnicas de blanqueamiento dental en dientes vitales.
Desde sus inicios como lo es de conocimiento propio, la odontología va acompañada de la estética como un ente general, no obstante el tratamiento blanqueador para mejorar la apariencia personal, se ha convertido en uno de los procedimientos con una gran demanda a nivel odontológico. A través del paso del tiempo se han ido desarrollando sustancias para el blanqueamiento dental entre las cuales tenemos, el ácido oxálico, el peróxido de hidrogeno y el peróxido de carbamida (Muñoz, 2012).
Estas se presentan diversas concentraciones dependiendo de cada caso y necesidad personal, siendo en la actualidad el peróxido de carbamida al 10% el de mayor uso para el tratamiento en dientes vitales. Los métodos para aclarar los dientes se clasifican según el estado pulpar, como blanqueamientos para dientes vitales y para dientes no vitales (Muñoz, 2012).
3
Este procedimiento fue desarrollado por Klusmier en1960 y popularizado por Haywood y Heymann en1989. Esta técnica consiste en llevar una cubeta de acetato blanda preferiblemente de 0.35 pulgadas de grosor a la boca, cargada del agente blanqueador de preferencia en las horas de la noche y por un par de horas. El agente blanqueador más utilizado en la actualidad es el peróxido de carbamida a diferentes concentraciones dependiendo de la necesidad de cada paciente por lo general al 10%, 15%, 16%, 20% y 22% (Muñoz, 2012).
Se ha demostrado que la concentración del agente blanqueador influye en la eficiencia del cambio de color, Por ejemplo cuando utilizamos concentraciones bajas (0.5%), de peróxido de carbamida, requieren más tiempo para obtener los mismos resultados que con altas concentraciones a tiempos cortos, claro está que si usamos a una baja concentración hay menor daño a los tejidos (Muñoz, 2012). Técnica de profesional Según Barrancos Mooney.
En su tratado de operatoria dental: “integración clínica”, es el tratamiento que realiza el odontólogo en el consultorio en piezas dentarias vitales con patologías moderadas y severas. Los productos utilizados para este tratamiento son muy cáusticos (30,35 o 38%) por lo que debemos realizar un aislamiento absoluto con dique de goma u otros sistemas de barrera que protejan los tejidos blandos. Este tratamiento está contraindicado en pacientes con caries abiertas, restauraciones deficientes, patologías periodontales y menores de 12 años. La acción de los agentes blanqueadores se puede intensificar y acortar el tiempo si se utilizan fuentes emisoras de alta energía (Luz polimesadora, laser, o luz de arco de plasma) (Barrancos, 2006).
4 misma dependerá de la vitalidad del o los dientes a tratar y de 22 la intensidad de la pigmentación. El tiempo de contacto del agente blanqueador, la presentación del producto y su concentración son factores críticos para el éxito del tratamiento. Existen elementos complementarios para realizar la técnica de aclaramiento en el consultorio, el empleo de unidades de calor y luz, como las lámparas de fotoactivación, el láser de diodo, arco de plasma o luz de LED, se utilizan con el fin de acelerar el proceso de oxidación (Barrancos, 2006).
Fuentes de luz.
Estos agentes blanqueadores poseen activación química o física. Para esto se utilizan fuentes de luz (halógena, arco de plasma, LED asociados a láser de diodo, LED asociados a láser de argón, entre otros). El blanqueamiento ocurre rápidamente debido a la gran liberación de oxígeno de los agentes blanqueadores al ser activados (Barrancos, 2006).
Láser.
La primera consideración que hay que hacer sobre esta indicación es que ningún láser produce efecto de blanqueamiento por sí mismo, simplemente acelera los procesos de descomposición del peróxido de hidrógeno. Se han propuesto diferentes tipos de láser para este procedimiento, el más utilizado es el láser de Diodo. Con el empleo del láser, los tiempos de trabajo se ven reducidos respecto a la utilización de lámparas de luz halógena, sin embargo el grado de blanqueamiento obtenido no supera los resultados de otros procedimientos más clásicos (Davila, 2014).
5
Básicamente existen tres productos para el blanqueamiento dental: el peróxido de hidrogeno, el peróxido de carbamida y el perborato de sodio; de los cuales el peróxido de hidrogeno es el agente activo en todas las reacciones (Davila, 2014).
Peróxido de hidrogeno.
6 Los radicales libres del peróxido son capaces de romper las cadenas largas de los pigmentos oscuros, disminuyendo el tamaño de los cromoforos que serán liberados desde el interior de la estructura dentaria por difusión.
Una característica del peróxido de hidrogeno es la activación rápida de la reacción de oxidación, teniendo su punto máximo ceca de los 30 a 50 minutos (Cordova, formación de radicales libres débiles, con menor poder de blanqueamiento (Puy, 2011).
Perborato de sodio.
Está indicado básicamente para el blanqueamiento de dientes con tratamiento de endodoncia. Se presenta en forma de polvo y se puede utilizar con agua, suero fisiológico o junto con otros productos blanqueadores (peróxido de carbamida o peróxido de hidrogeno) para formar una pasta que se coloca en el interior de la cámara pulpar en la técnica de blanqueamiento ambulatorio (Puy, 2011).
7 Los resultados del procedimiento blanqueador dependen mucho de la concentración del agente blanqueador, de la capacidad del agente en reaccionar con las moléculas cromoforas (Puy, 2011).
Reacciones adversas.
La principal reacción adversa relacionada con el blanqueamiento de dientes vitales es la sensibilidad trans y posoperatoria.
En dientes desvitalizados, las reacciones adversas que pueden ocurrir derivan de la reabsorción cervical externa (Puy, 2011).
La sensibilidad dental.
Aparece durante el blanqueamiento e inmediatamente después es un efecto adverso muy común que puede suceder en el tratamiento de dientes vitales. Normalmente esta sensibilidad es muy baja en el blanqueamiento realizado con férulas, y es más acentuada en el blanqueamiento hecho en el consultorio, especialmente cuando se utilizan fuentes de luz con emisión de calor (Palacio, 2011).
La intensidad del dolor es variable según los pacientes y depende mucho de algunos factores como el umbral de sensibilidad, el tamaño de la cámara pulpar, la presencia de grietas o restauraciones mal adaptadas que favorezcan la penetración del peróxido en el diente (Palacio, 2011).
La duración de esa sensibilidad suele girar en torno a dos días después del blanqueamiento casero o entre dos y cuatros horas después de aplicado el blanqueador con la técnica de consultorio (Palacio, 2011).
La etiología de la sensibilidad que sigue al blanqueamiento dental no está todavía bien esclarecida, pero puede ser debido al pasaje de componentes del peróxido de hidrogeno a través del esmalte o la dentina (Palacio, 2011).
8 Enfoque biológico del blanqueamiento dental.
El protocolo clínico de blanqueamiento dental es un tratamiento farmacológico dosisdependiente, de uso tópico autoaplicado por el paciente en caso o aplicado por el profesional en el consultorio. Es un tratamiento destinado a devolver al diente su color y traslucidez, con el propósito de restablecer la armonía facial del paciente tanto estética como psicológicamente (Mooney B. , 2015).
Causas del cambio de color de los dientes.
Los cambios de coloración se producen durante o después de la formación del esmalte y de la dentina, y pueden deberse a causas naturales relacionadas con el paciente o producidas por el odontólogo de manera iatrogénica. Es decir, existen básicamente dos tipos de alteraciones de color que a su vez se pueden combinar y son las causadas por factores extrínsecos (pigmentos externos) (Márquez, 2011).
Generalmente se encuentran cuatro posibilidades de pigmentación de origen extrínseco.
1. Liberación de subproductos de alimentos y de bebidas cromógenas que producen pigmentos que pueden ser temporales.
2. Presencia de microorganismos en microflora oral con características cromogenicas (bacterias cromógenas). Pueden generar pigmentos de amarillo a verde y se redimen con la fase profiláctica.
3. Pigmentaciones debidas a uso de enjuagues dentales como la clorhexidina o diversos tipos de amonios cuaternarios. El material cromogénico de pigmentación por clorhexidina contiene furfurales y furfuraldehidos, que son productos intermediarios de una serie de reacciones de realineación entre azucares y ácidos amínicos.
9 Y las causadas por factores intrínsecos pueden ser congénitas o adquiridas y pueden involucrar el esmalte, la dentina o ambos.
Aquellas que se producen cuando un agente de tinción penetra en la estructura del diente durante su formación son las más difíciles de eliminar con blanqueamiento.
Sin embargo debido a que el esmalte y la dentina son tejidos permeables a la difusión de iones de oxígeno, el tratamiento de blanqueamiento en dientes vitales es factible (Márquez, 2011).
Existen varios factores que pueden ocasionar pigmentaciones intrínsecas como las enfermedades sistémicas, los medicamentos y otras sustancias que pueden interrumpir la secuencia normal de la amelogénesis y la dentinogenesis y dar origen a diferentes tipos de pigmentaciones.
Esas decoloraciones son más difíciles de tratar debido a que están incorporadas directamente a la estructura dental y generalmente solo pueden ser eliminadas a través del blanqueamiento o de procedimientos restauradores (Márquez, 2011). Indicaciones.
Pigmentos generados por envejecimiento o con alguna decoloración de origen idiopático en los que se busque un cambio para mejorar la estética. Pigmentos dentales debidos a traumas que generen extravasación a nivel
dentinal.
Pigmentos extrínsecos por hábitos o por ingesta excesiva de agente cromógenos.
Como tratamiento inicial a otros procedimientos de tipo restaurativo que busquen como finalidad tener un color de alto valor cromático.
Decoloraciones generadas por necrosis pulpar (Mooney B. , 2015).
Contraindicaciones.
Presencia de alergia a los peróxidos de carbamidas o de hidrogeno. Mujeres en estado de gestación o en periodo de lactancia.
10 Pacientes que estén siendo sometidos a radioterapia en cabeza y cuello.
Estos pacientes presentan xerostomía progresiva y el esmalte es quebradizo; además la caries progresa rápidamente (Mooney B. , 2015). Pacientes que estén consumiendo medicamentos que generen
inmunosupresión, como agentes de tratamiento oncológico y corticoesteroides.
Pacientes con enfermedad oclusal que generen síndrome de desgaste severo con elevada exposición dentinal.
Pacientes que presenten patologías de tracto gastrointestinal deben evitar
tratamientos tópicos con cubetas (Mooney B. , 2015). Precauciones.
Se debe tener en cuenta: Presencia de caries
Esmalte hipoplasico o muy socavado Fisuras de gran extensión y profundidad
Pulpas extremadamente amplias que pueden generar sensibilidad
Dentina expuesta que genere hipersensibilidad como en las lesiones cervicales no cariosas.
Pacientes que reciben medicamentos para manejo de patologías crónicas (Mooney B. , 2015).
Ventajas.
Preservación de estructura dental, evitando preparaciones dentales y tratamientos restaurativos de bajo, mediano o alto compromiso de tejido. Costo relativamente bajo, comparado con procedimientos restauradores. Protocolos de bajo tiempo real de atención en la unidad odontológica. Con adecuado diagnostico local y sistémico y una aplicación cuidadosa,
genera gran satisfacción en el paciente (Mooney B. , 2015). Desventajas.
11 Alteraciones causadas en tejidos blandos con sensación de irritación o
quemadura.
Resultados no predecibles o ajenos al control por parte del profesional, debido a tipo desmineralización del diente, contenido de catalasa o peroxidasa en la saliva del paciente, inadecuada difusión de los peróxidos. Desnaturalización de contenido proteínico en dentina expuesta (Mooney B.
, 2015).
Definición y clasificación de la sensibilidad dentaria.
La hipersensibilidad dentaria como la presencia de un dolor corto, agudo que se origina por cambios térmicos, táctiles, osmóticos y químicos que no pueden ser descritos por otras patologías o enfermedades. La hipersensibilidad dental es definida por International Association for the Study of Pain (I.A.S.P.) como el dolor que se produce cuando la dentina se encuentra expuesta por reacción ante estímulos químicos, térmicos táctiles u osmóticos (Ardila, 2010).
Este dolor siempre es provocado y nunca espontáneo. Es polimodal porque responde a diferentes estímulos, el término sensibilidad dentaria es la consecuencia de la falta de fluido a nivel de los túbulos dentinarios cuando se realizan preparaciones cavitarias para restauraciones o como un efecto secundario de un agente blanqueador. La sensibilidad dentaria se clasifica en: hiperestesia dentaria primaria o esencial en donde intervienen factores anatómicos predisponentes, que influyen en el dolor dentinario. En este tipo de dolor no se han realizado tratamientos odontológicos de ningún tipo (Lopez, 2014).
Una de las principales causas de dolor dentario tiene su origen en la exposición de dentina, como consecuencia de la pérdida de los tejidos de protección natural como esmalte, cemento radicular y gingival, exponiendo la dentina a fenómenos como abrasión, erosión, afracciones y/o diversos hábitos conductuales (Ramos, 2013).
12 mientras en los pacientes de la especialidad de periodoncia la prevalencia se ubica en el rango de 72,5% a 98%. En pacientes con tratamiento periodontal la HSD se manifiesta preferentemente entre la primera y tercera semana post tratamiento en el rango de 54% a 55% de los pacientes, dolor que puede llegar a afecta la calidad de vida (Ramos, 2013).
Diagnóstico de la hipersensibilidad.
Para identificar un cuadro de hipersensibilidad dentinaria es fundamental realizar un diagnóstico diferencial entre diversas patologías dentarias, debido a que el dolor es un síntoma comúnmente la gran mayoría de las patologías de origen dentario. Se deben tomar en cuenta los síntomas y signos, además de eventualmente solicitar exámenes complementarios (radiográficos, de laboratorio, etc.), para determinar el diagnóstico preciso de hipersensibilidad Dentinaria (Ardila, 2010).
Síntomas.
Localización del dolor: En la hipersensibilidad dentinaria el dolor, es localizado claramente en la pieza afectada, a diferencia de ciertas patologías pulpares en que el dolor es difuso. Carácter del dolor: ésta característica es fundamental, porque se refiere al tipo de dolor, lo que nos va a ayudar a diagnosticar si se trata de una patología pulpar aguda o crónica, o a una hipersensibilidad (Muñoz, 2012).
Las patologías pulpares agudas producen dolores muy severos y espontáneos, muchas veces lancinantes y pulsátiles. La hipersensibilidad dentinaria, si bien puede producir dolor bastante intenso, es de menor intensidad y duración que el dolor pulpar propiamente tal (Muñoz, 2012).
13 Signos.
Pérdida de tejido en la pieza dentaria: las atriciones, abrasiones y erosiones nos hacen sospechar inmediatamente en hipersensibilidad dentinaria. En cambio, la presencia de caries nos hace sospechar de patología pulpar o periapical. Presencia de exudados (purulento, seroso, etc.). Ésta característica no es propia de la hipersensibilidad dentinaria, por lo que se debe tener en cuenta al realizar diagnóstico diferencial. Sensibilidad a la percusión y a la presión digital: característica propia de la patología periapical (Muñoz, 2012).
Movilidad dentaria: característica propia tanto de la patología periapical como de la patología inflamatoria periodontal. Presencia de ganglios inflamados: éste signo está relacionado claramente con procesos infecciosos, por lo que no es característica de hipersensibilidad Dentinaria. Presencia de tejidos blandos inflamados (encía marginal, mucosa de zona apical): Relacionado con infección, como abscesos periodontales o periapicales (Muñoz, 2012).
Esto se diferencia notoriamente de la hipersensibilidad dentinaria. Aparte de los signos y síntomas clínicos debemos tener en consideración los exámenes complementarios, siendo lejos el más importante el examen radiográfico, que nos permitirá determinar cambios en la anatomía dentaria muchas veces imperceptibles al examen clínico (por ejemplo, caries interproximales, anatomía de la cámara pulpar), o cambios en el tejido óseo (pérdidas de hueso marginal, osteítis apicales o laterales, etc.) (Muñoz, 2012).
Se debe hacer un diagnóstico diferencial entre hipersensibilidad dentinaria y otras patologías dentarias, tales como la pulpitis aguda, los abscesos periapical y lateral, tomando en cuenta las distintas partes anatómicas del diente y su periodonto, observamos: la pulpa se encuentra vital en la hipersensibilidad Dentinaria y en la pulpitis aguda, a diferencia del absceso apical, en que se encuentra necrótica (Muñoz, 2012).
14 apical se encuentra alterado al examen radiográfico (zona radiolucida). De acuerdo a lo recientemente descrito, existen diferencias marcadas entre los signos y síntomas de la hipersensibilidad dentinaria y los abscesos tanto apical como lateral. Debido a esto es que el diagnóstico diferencial más acucioso debe hacerse entre la pulpitis aguda y la hipersensibilidad dentinaria (Muñoz, 2012). En un cuadro de pulpitis aguda, es muy frecuente encontrar caries profundas en la pieza afectada, en cambio en la hipersensibilidad dentinaria, la prevalencia de caries es moderada, e inclusive puede no existir caries. En un cuadro de pulpitis aguda, la sensibilidad a los cambios térmicos es muy acentuada, en cambio en la hipersensibilidad dentinaria es de moderada a acentuada. En la hipersensibilidad dentinaria es muy frecuente encontrar recesiones gingivales y abrasiones de esmalte, en cambio en la pulpitis aguda es algo poco frecuente (Muñoz, 2012). En la pulpitis aguda hay dolor espontáneo; en la hipersensibilidad dentinaria no hay dolor espontáneo, sólo provocado por estímulos. Las molestias con los alimentos dulces son muy frecuentes en la hipersensibilidad dentinaria. En conclusión, una pieza dentaria con un cuadro de hipersensibilidad dentinaria es, por lo general, una pieza vital, con recesión gingival, abrasión de esmalte, ausencia de caries, radiográficamente sin alteraciones, sensible a los cambios térmicos y a los alimentos dulces.
Es importante de considerar que una hipersensibilidad dentinaria severa, puede desencadenar, a largo plazo, una respuesta inflamatoria pulpar, lo que determina un tratamiento en base a biopulpectomía total, y tratamiento endodóntico (Puy, 2011).
Manejo de la hipersensibilidad.
15 Agentes desensibilizantes.
Estos productos pueden actuar en primer lugar ocluyendo los túbulos dentinales con bloqueo del movimiento del fluido que participan en los mecanismos hidrodinámicos, mediante la producción de una capa de barro dentinario o mediante aplicación de productos. El otro mecanismo de acción se produce alterando la actividad neural de la pulpa disminuyendo la excitabilidad (Davila, 2014).
Oclusión de los túbulos dentinales con bloqueo del movimiento de fluido: estudios "in vitro" e "in vivo" han valorado fisiológica y estructuralmente el efecto de diferentes tratamientos sobre la permeabilidad dentinaria .Estas investigaciones han valorado el nitrato potásico al 5%, el cloruro de estroncio al 10%, el fluoruro sódico al 2%, combinación del fluoruro sódico al 2% y cloruro cálcico al 2%, el nitrato de plata, el oxalato monopotásico al 3%, el oxalato dipotásico al 30% y una combinación de estos dos últimos. En teoría cualquier tratamiento que bloquee, los túbulos dentinales tienen que reducir la hipersensibilidad. Los resultados de estos estudios han mostrado lo siguiente:
El efecto de las sales de oxalato es significativamente superior al de los demás productos ensayados (Davila, 2014).
El efecto del oxalato monopotásico al 3% es superior al del oxalato dipotásico al 30% e inferior al de la combinación de los dos productos sin que las diferencias sean estadísticamente significativas (Davila, 2014).
El nitrato de plata, no usado actualmente por su efecto pigmentador, tiene un efecto destacado aunque inferior al de las sales de oxalato.
El nitrato potásico al 5%, el cloruro de estroncio al 10% y el fluoruro sódico al 2% no tienen efectos sobre la disminución de la permeabilidad capilar. 2. Alteración de la actividad neural de la pulpa con disminución de la excitabilidad. Las conclusiones de algunos estudios realizados con el fin de evaluar este proceso se describen a continuación (Davila, 2014).
16 pero inferiores a las soluciones que contienen ion potasio. El cloruro de estroncio, ingrediente de dentífricos, fue efectivo solo a concentraciones elevadas que no se pueden usar clínicamente y su efecto fue inferior al del oxalato y nitrato potásico utilizado también en pastas dentales (Davila, 2014).
Los agentes desensibilizantes podrían elegir varios puntos de la secuencia hidrodinámica, que puede ser alterada por diversos factores Los objetivos terapéuticos son: saturar el medio extracelular de la fibra nerviosa, sellar los túbulos dentinarios, bloquear proteínas tipo neuropéptidos, desarrollar barreras físicas para evitar el paso de irritantes al complejo dentino- pulpar. Todos estos factores buscan el equilibrio hidrodinámico del complejo dentino pulpar, en la actualidad los agentes desensibilizantes no son tóxicos (Cordova, 2012).
Productos desensibilizantes aplicados por el odontólogo.
La aplicación de productos desensibilizantes por el clínico complementa el tratamiento aplicado por el paciente. Este producto debe proporcionar alivio de la sintomatología, debe ser fácil de aplicar, bien tolerado por el paciente y no debe dañar las estructuras dentales. Su objetivo es ocluir los túbulos dentinarios bloqueando el movimiento de fluido (Davila, 2014).
17 Diferentes barnices se han empleado para ocluir los túbulos dentinarios pero solo consiguen un efecto temporal pues pueden ser fácilmente eliminadas por el cepillado. Se han empleado resinas y adhesivos con el fin de sellar los túbulos dentinales para prevenir estímulos dolorosos que afecten la pulpa; esta puede ser una terapia alternativa cuando otras formas de tratamiento no han dado buenos resultados, siempre y cuando, se sigan estrictamente las indicaciones dadas por el fabricante, en cuanto al proceso de adhesión (Davila, 2014).
Los cementos de ionómero de vidrio también se han empleados para controlar la hipersensibilidad pero no hay estudios clínicos controlados que avalen su eficacia clínica. Los clínicos deben ser conscientes de que los ensayos clínicos que emplean materiales adhesivos desensibilizantes tienden a ser pragmáticos y por lo general no son doble ciegos por la dificultad de su diseño metodológico.
Continuamente aparecen nuevos productos con el fin de corregir y/o controlar la sensibilidad, como por ejemplo el dimetacrilato de polietilenglicol combinado con glutaraldehido en solución acuosa y diferentes tipos de biovidrios, cuya efectividad por medio de estudios a largo plazo no ha sido reportada en la literatura. Por esta razón, el odontólogo debe ser precavido con la utilización de materiales que apenas se introduzcan en el mercado con el fin de controlar la Hipersensibilidad dentinaria y debe exigir informes de diferentes estudios clínicos controlados aleatorizados a las casas productoras, con el fin de comprobar con evidencia manera la transmisión del dolor, por lo tanto el nitrato de potasio tiene un efecto casi anestésico sobre las fibras nerviosas (Cordova, 2012).
18 sensación del dolor. Los productos que contienen un 5% de nitrato potásico y fluoruro de sodio son eficaces frente a los problemas de la sensibilidad dental. Desde 1980 se inició el uso del nitrato de potasio en pastas dentales desensibilizantes ese producto es actualmente reconocido por la FDA como un desensibilizante efectivo y recomendado en tratamientos de blanqueamiento dental (Cordova, 2012).
Fluoruro de sodio
El fluoruro de sodio se lo combina con el nitrato de potasio, porque ayuda en la reducción de la sensibilidad mediante el bloqueo de estímulos nerviosos, reduciendo el flujo del fluido a la cámara pulpar. El mecanismo de acción del fluoruro en el control de la hipersensibilidad se produce por la precipitación de cristales de fluoruro de calcio dentro de los túbulos dentinarios, reduciendo su permeabilidad, precipitados que presentan un aspecto granular en la dentina peritubular, los cuales son insolubles en la saliva (Cordova, 2012).
El fluoruro añadido al agente blanqueador puede producir en el esmalte efectos reparativos y remineralizantes, sin inhibir la capacidad de blanqueamiento dental; han demostrado que la adición del flúor en los agentes blanqueadores no influye en su efectividad (Davila, 2014).
Es más económico que el KF (fluoruro de potasio), y menos higroscópico que él. Tiene un molecular de 42, se utiliza como auxiliar de soldaduras, metalurgia, industria del vidrio, pero el uso más común es en aplicaciones dentales y en fluoración del agua. Es un compuesto que reacciona en contacto con el vidrio y los ácidos fuertes. Puede descomponer peligrosamente, en fluoruro de hidrógeno (precursor del ácido fluorhídrico) (Cordova, 2012).
19 El uso de una pasta de dientes o enjuague con flúor también puede ser de ayuda. El tomar flúor no reemplaza los buenos hábitos dentales. Éstos incluyen comer una buena dieta, cepillarse los dientes y pasarse hilo dental frecuentemente y hacerse revisaciones dentales regulares. El fluoruro también se puede usar para tratar otras condiciones según lo determine su médico o dentista. Si algo de la información en este folleto le causa preocupación especial o si desea más información acerca de su medicamento y su uso, consulte con su médico, dentista, enfermera o farmacéutico (Lopez, 2014).
Arginina al 8%, carbonato de calcio y fluoruro de sodio al 5%.
La arginina, el bicarbonato y el carbonato de calcio, interaccionan generando una obstrucción física/mecánica del túbulo dentinario expuesto, logrando el alivio del paciente con hipersensibilidad dentinaria. Al cepillarse, la arginina contenida en el dentífrico, en conjunto con la saliva del paciente, reaccionarían con el bicarbonato y el carbonato de calcio, formando una estructura central de bicarbonato de arginina el cual es altamente soluble, rodeado de carbonato de calcio el cual es poco soluble. Esta estructura tendría propiedades adhesivas por lo que formaría una mezcla que no solo obstruiría los túbulos dentinarios abiertos, sino que también se adheriría a las paredes de los tubulillos, propiedad otorgada debido a la alcalinidad de la molécula (Lopez, 2014).
(Ardila, 2010) En este estudio se brinda información con la que se cuenta en la actualidad en relación con el diagnóstico, la epidemiología, la etiología y el manejo clínico de la hipersensibilidad dentinaria. Resume los enfoques técnicos que se aplican para aliviar la sensibilidad con productos profesionales y de uso en el hogar, se centra en la evidencia clínica sobre la eficacia de las cremas dentales desensibilizantes, y presenta una nueva tecnología de dentífricos innovadora que contiene arginina al 8%, carbonato de calcio y 1,450 ppm de flúor.
20 chorro de aire (23.9%, 32.0% y 29.3%) en comparación con Sensodyne Total Care F a las dos, cuatro y ocho semanas, respectivamente.
(Márquez, 2011) El objetivo de este estudio clínico fue evaluar y comparar la eficacia en la reducción de la hipersensibilidad dentinaria de la arginina al 8%-carbonato de calcio, monofluorfosfato (1.450 ppm) en comparación con un grupo control tratado en base a un barniz de flúor (22.600 ppm) y un dentífrico fluorado (1.450 ppm), 3 veces al día durante un minuto, en pacientes con hipersensibilidad radicular en forma inmediata a la terapia periodontal mecánica.
Estudio clínico aleatorizado de grupos paralelos, con 4 semanas de seguimiento, en el cual se reclutaron 20 pacientes con diagnóstico de periodontitis crónica leve a moderada, en tratamiento periodontal mecánico con presencia de recesiones gingivales a nivel de incisivos, caninos o premolares. A todos ellos, previa firma de consentimiento informado y en forma inmediata a los pulidos radiculares, se les aplicó el test térmico de chorro de aire con la jeringa de aire de la unidad dental a nivel de las recesiones gingivales con hipersensibilidad.
Todos los pacientes fueron evaluados 4 semanas posteriores a la aplicación y utilización domestica de los agentes desensibilizantes por un único examinador, los resultados fueron que ambos grupos experimentaron una disminución en la
21 En relación con los grupos de crema dental control para la sensibilidad y con flúor, el grupo de la crema dental con Arginina al 8% exhibió reducciones estadísticamente significativas (p < 0.05) en la hipersensibilidad dentinaria de las medidas táctiles y de chorro de aire inmediatamente después de la aplicación. Las reducciones en la sensibilidad para la crema dental con Arginina al 8% comparada con la crema dental control para la sensibilidad y la crema dental control con flúor fueron 130.7% y 139.5% (táctil), y 43.8% y 49.6% (chorro de aire), respectivamente.
En relación con los grupos control de cremas dentales para la sensibilidad y con flúor, el grupo de la crema dental con Arginina al 8% también exhibió reducciones estadísticamente significativas (p < 0.05) en la sensibilidad después de completar la fase de cepillado del estudio, de 104.9% y 136.1% (táctil) y 44.5% y 53.2% (chorro de aire), respectivamente. No hubo pérdida de los efectos del alivio instantáneo en el grupo de Arginina al 8% después del período de cepillado.
(Moran, 2012) Muestra los resultados de un estudio realizado en 125 sujetos en New Jersey, USA. Este estudio confirma que en relación con los grupos control de cremas dentales para la sensibilidad y con flúor, el grupo de la crema dental con Arginina al 8%, exhibió reducciones estadísticamente significativas (p < 0.05) en la hipersensibilidad dentinaria tanto en los registros de sensibilidad táctil como al chorro de aire inmediatamente después de la aplicación directa.
22
2. OBJETIVO
23
Fecha De Nacimiento 19 de julio de 1986
Edad: 29 años
La paciente llega a la consulta y manifiesta que se siente incómoda con el color de sus dientes
3.1.3. ANAMNESIS
Historia de la afección presente
26
3.2. ODONTOGRAMA
FIGURA 1. Odontograma
Fuente: Propia de la investigación
Autor: Josellyn Thalya Solis Alvarez
27
3.3.
FOTOS
EXTRAORALES,
INTRAORALES
E
IMAGEN
RADIOGRAFICA.
Fotos extraorales.
FOTO 2. Facial frontal FOTO 3. Facial lateral
Fuente: Propia de la investigación Autor: Josellyn Thalya Solis Alvarez.
Paciente de sexo femenino, mestizo, mesocefálico y mesoprosopo. Se puede observar que presenta una frente amplia, su nariz es de forma respingada, boca pequeña, labios gruesos y orejas de tamaño normal de acuerdo a la forma de su cara.
28 Fotos intraorales
FOTO 4. Arcada superior
Fuente: Propia de la investigación
Autor: Josellyn Thalya Solis Alvarez.
En la arcada superior observamos los tejidos de la cavidad oral del paciente normales; presencia de restauraciones en la cara oclusal de varias piezas dentales.
FOTO 5. Arcada inferior
Fuente: Propia de la investigación
Autor: Josellyn Thalya Solis Alvarez.
29 FOTO 6. Ambas arcadas en oclusión
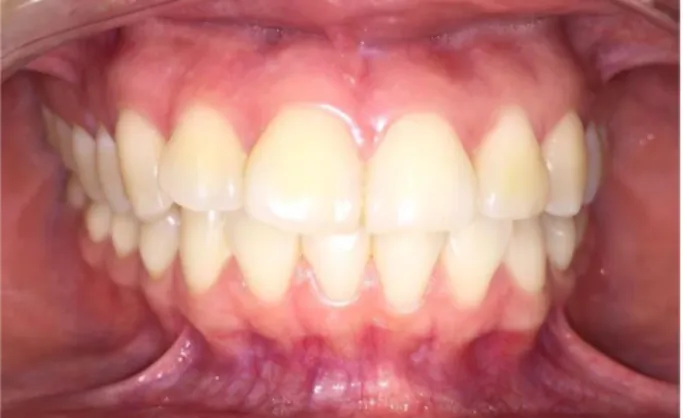
Fuente: Propia de la investigación Autor: Josellyn Thalya Solis Alvarez
Se observan las dos arcadas en oclusión; tejidos de la cavidad oral en estado normal, los dientes de tamaño normal de formas cuadrados con una ligera pigmentación.
FOTO 7. Hemiarcada lateral derecha
Fuente: Propia de la investigación
Autor: Josellyn Thalya Solis Alvarez
30 Imagen radiográfica.
FOTO 8. Radiografía Panorámica
Fuente: Propia de la investigación
Autor: Josellyn Thalya Solis Alvarez
Radiográficamente se puede observar detalles anatómicos normales, la erupción normal y completa de las piezas dentarias permanentes. Ausencia de los terceros molares tanto en la arcada superior como inferior.
Imagen radiopaca por oclusal en el segundo molar, primer molar y segundo premolar de la hemiarcada superior derecha compatible con sustancia medicamentosa; en el lateral superior derecho se observa una dilaceración radicular y una sombra radiopaca por palatino compatible con sustancia medicamentosa, y en el lateral superior izquierdo por palatino se puede observar imagen radiopaca compatible con sustancia medicamentosa.
Por la cara oclusal del primer premolar, segundo premolar, primer molar, segundo molar de la hemiarcada superior izquierda se observa imagen radiopaca por oclusal compatible con sustancia medicamentosa.
31 3.4 DIAGNOSTICO
a) Ausencia de las piezas # 18, 28, 38 y 48.
b) Restauraciones por oclusal en las piezas #17, 16, 15, 24, 25, 26, 27, 37, 36, 45, 46, 47; por palatino en las piezas # 12, 22 y por vestibular en la pieza # 36.
c) Placa bacteriana.
4. PRONÓSTICO
Paciente de sexo femenino con buen estado de salud general y bucal, presenta un índice de placa bacteriana baja y restauraciones en buen estado.
Favorable para la realización de un blanqueamiento dental como tratamiento de elección.
5. PLANES DE TRATAMIENTO
Aplicación de fluoruro de sodio al 2% como agente desensibilizante. Aplicación de un agente de adhesión (Bondi).
Uso diario de dentífricos desensibilizantes.
5.1. TRATAMIENTO
FOTO 9. Aspecto inicial del paciente
32 FOTO 10. Profilaxis dental
Fuente: Propia de la investigación
Autor: Josellyn Thalya Solis Alvarez
Antes del blanqueamiento dental se procedió a realizar la respectiva profilaxis con el fin de remover la placa bacteriana (Se utilizó micromotor NSK, cepillo profiláctico, polvo de piedra pómez).
FOTO 11. Toma de color inicial
Fuente: Propia de la investigación Autor: Josellyn Thalya Solis Alvarez
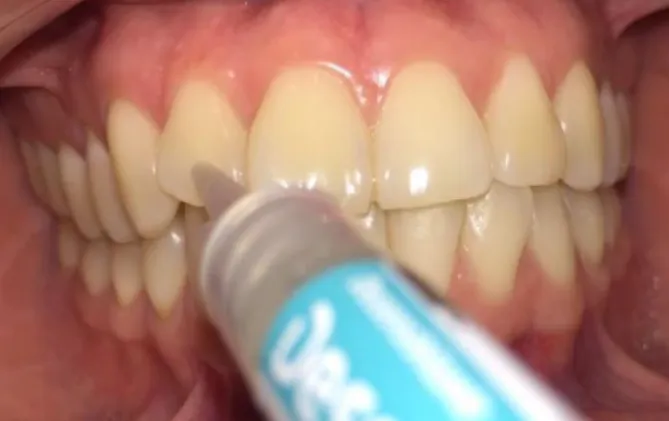
33 FOTO 12. Aplicación del agente desensibilizante
Fuente: Propia de la investigación Autor: Josellyn Thalya Solis Alvarez
Aplicación del fluoruro de sodio al 2% como agente desensibilizante (Desensibilize Kf 2%).
FOTO 13. Efecto del Agente desensibilizante
Fuente: Propia de la investigación Autor: Josellyn Thalya Solis Alvarez
34 FOTO 14. Aplicación del protector gingival
Fuente: Propia de la investigación Autor: Josellyn Thalya Solis Alvarez
Aplicación del protector gingival para evitar el contacto del agente blanqueador con los tejidos blandos.
FOTO 15. Aplicación del agente blanqueador
Fuente: Propia de la investigación Autor: Josellyn Thalya Solis Alvarez
35 FOTO 16. Efecto del agente blanqueador
Fuente: Propia de la investigación Autor: Josellyn Thalya Solis Alvarez
Transcurridos los 15 minutos se observó como el agente blanqueador cambio de color viendo inmediatamente efectos positivos en el tratamiento. Posteriormente se retiró el agente blanqueador con torundas de algodón y agua a presión.
FOTO 17. Toma de color final
Fuente: Propia de la investigación Autor: Josellyn Thalya Solis Alvarez
36 FOTO 18. Aspecto final del paciente.
Fuente: Propia de la investigación Autor: Josellyn Thalya Solis Alvarez
37 preexistente para realizarle un blanqueamiento dental utilizando peróxido de hidrógeno al 35% por 15 minutos en la primera etapa y 15 minutos en la segunda etapa.
Se tuvo como finalidad determinar la eficacia del uso de agentes desensibilizantes antes del blanqueamiento dental, aplicando en las superficies vestibulares de las piezas dentarias un gel a base de fluoruro de sodio al 2% sin afectar la eficacia del tratamiento aclarador.
Estudios realizados por Armenio (1998) Jadad (2013) utilizando agentes desensibilizantes conjuntamente con el tratamiento de blanqueamiento dental obtuvieron resultados muy satisfactorios y datos muy significativos en cuanto a la reducción del dolor y sensibilidad que presentaron sus casos, de igual manera. Haywood (2015), obtuvo resultados satisfactorios al utilizar productos desensibilizantes en sus tratamientos de blanqueamiento dental, minimizando así la sensibilidad en sus pacientes.
38
7. CONCLUSIONES
Se determinó que aplicando fluoruro de sodio al 2% como agente desensibilizante antes del blanqueamiento dental con peróxido de hidrógeno al 35%, se pudo evitar la reacción adversa más común como lo es la hipersensibilidad dentaria.
39
8. RECOMENDACIONES
Realizar siempre como primer punto una historia clínica exhaustiva para así evaluar las condiciones de salud general y bucal con la que el paciente acude a la consulta.
Es necesario que el manejo de la hipersensibilidad dentaria sea tratado antes del blanqueamiento dental para así evitar experiencias desagradables durante los tratamientos odontológicos.
Aumentar el número de estudios para conseguir resultados más reales en cuanto a la eficacia del fluoruro de sodio al 2% como agente desensibilizante para contrarrestar los efectos secundarios de los blanqueamientos dentales.
40
9. REFERENCIAS BIBLIOGRAFICAS
Ardila, M. (12 de septiembre de 2010). scielo.isciii.es. Obtenido de scielo.isciii.es: http://scielo.isciii.es/pdf/odonto/v25n3/original2.pdf
Barrancos, J. M. (2006). Blanqueamiento Dental tecnica profesional. En J. M. Barrancos, lanqueamiento Dental tecnica profesional (págs. 20,21,22). Buenos Aires Argentina: Medica Panamericana. Recuperado el 20 de febrero de 2016
Cordova, L. (2012). Uso del Floruro de Sodio. Ministerio de Salud de Mexico, Mexico. Recuperado el 20 de febrero de 2016
Davila, L. (15 de febrero de 2014). actaodontologica. Recuperado el 20 de febrero de 2016, de actaodontologica:
Lopez, E. (junio de 2014). dspace.uce. Recuperado el 20 de febrero de 2016, de dspace.uce: http://www.dspace.uce.edu.ec/bitstream/25000/2807/3/T-UCE-0015-64.pdf
Márquez, M. (2011). evaluacion y comparacion de la eficacia en la reducción de la hipersensibilidad . Universidad de los Andes Chile, 12,13.
41 Mooney, B. (2015). AVANCES CLINICOS, RESTAURACIONES Y ESTETICA.
EDITORIAL MEDICA PANAMERICANA.
Moran, A. (14 de julio de 2012). itivity?callingPage=. Obtenido de itivity?callingPage=:
http://www.colgatesensitiveproalivio.com.mx/articles/what-is-toothsensitivity?callingPage=/toothsensitivity&title=%BFQu%E9+es+sensibi lidad+dental
Muñoz, R. R. (24 de septiembre de 2012). iztacala.unam. Recuperado el 20 de febrero de 2016, de iztacala.ubnam:
http://www.iztacala.unam.mx/~rrivas/blanqueamiento3.html
Palacio, S. (14 de julio de 2011). Odontologica.8k.com. Obtenido de odontologica.8k.com/:
http://odontologica.8k.com/textos/hipersensibilidad.htm
Puy, C. L. (2011). hiper sensibilidad dental. Barcelona-España: Editorial Glosa, S.L. Recuperado el 20 de febrero de 2016
Ramos, A. (junio de 2013). cdigital,uv. Recuperado el 20 de febrero de 2016, de cdigital,uv:
50