iii
DEDICATORIA:
A mis padres Godofredo y Ana por el apoyo
incondicional para seguir luchando
perseverantemente durante todos mis
proyectos de vida.
A mi esposo Edwad e hijas Luana e Ivanna por
ser la mayor e importante motivación en seguir
iv
AGRADECIMIENTOS
A Dios por ser quien guía mi camino y decisiones.
A mi asesor Maestro Isabel Ayca Castro, por brindarme su apoyo constante
para realización de este trabajo
Al C.D Edgardo Berrios Quina, por la contribución al perfeccionamiento del
presente trabajo.
A Sixto Grados Pomarino, por la orientación en la elaboración de este
trabajo académico.
A mi familia, esposo e hijas, por apoyarme en este proceso de
especialización
A todos aquellos amigos, quienes de alguna manera apoyaron a la
realización de este trabajo académico.
A mi Alma Mater mi Universidad Nacional Jorge Basadre Grohomann, por
v
ÍNDICE DE CONTENIDOS
DEDICATORIA………..………...………iii
AGRADECIMIENTO………..……..iv
ÍNDICE DE TABLAS……….…..vii
ÍNDICE DE FIGURAS………viii
RESUMEN………....…xii
ABSTRACT………..xiii
INTRODUCCIÓN...01
1.-OBJETIVOS...04
1.1.- Objetivo General...04
1.2.- Objetivos Específicos...04
2.- MARCO TEÓRICO...05
2.1-. Antecedentes...05
2.2.- Bases Teóricas...09
vi
3.- CASO CLÍNICO...35
3.1.- Historia clínica...35
3.2.- Diagnóstico...63
3.3.- Plan de tratamiento General... 64
3.4.- Tratamiento realizado... 66
3.5. Evolución del Caso……….……..………..86
4.- DISCUSIÓN... 88
5.- CONCLUSIONES...93
6.- RECOMENDACIONES……….…………..… 95
vii
ÍNDICE DE TABLAS
Tabla 1: Medición de Espacio Biológico para una Gingivectomía…...67
Tabla 2: Comparación de Indicadores……….….…73
Tabla 3: Plan de Tratamiento Implantológico………..…..…..74
viii
ÍNDICE DE GRÁFICOS
Fig. 1: Índice O´Leary. Consulta Inicial………....41
Fig. 2 Índice O´Leary. Alta……….…………41
Fig. 3: Periodontograma Inicial………..…42
Fig. 4: Análisis del Sextante I……….………43
Fig. 5: Análisis del Sextante II………...………..44
Fig. 6: Análisis del Sextante III...45
Fig. 7: Análisis del Sextante IV………..46
Fig. 8: Análisis del Sextante V………...…47
Fig. 9: Análisis del Sextante VI……….……….48
Fig. 10: Odontograma………....49
Fig. 11: Fotografía frontal………..…51
Fig. 12: Fotografía de perfil………..……....51
Fig. 13: Fotografía del tercio inferior……….………..52
Fig. 14: Fotografía de Máxima intercuspidación………...……53
Fig. 15: Fotografía oclusal superior……….….…...54
ix
Fig.17: Fotografía lateral derecha………...54
Fig.18: Fotografía lateral izquierda……….55
Fig.19: Colage fotográfico……….……...55
Fig.20: Modelo superior………56
Fig.21: Modelo inferior………..56
Fig.22: Modelos montados en ASA. Línea Media dentaria………57
Fig.23: Modelos montados en ASA. Vista lateral derecha……….57
Fig.24: Encerado de diagnóstico vista lateral………...58
Fig.25: Encerado de diagnóstico oclusal inferior…………....………….58
Fig.26: Vista panorámica………...………..59
Fig.27: Examen Radiográfico Seriado………...60
Fig.28: Examen Tomográfico. Zona edéntula ……….……....61
Fig.29: Corte axial de la Pieza 1.4………...………61
Fig.30: Exámenes de Laboratorio………...…62
Fig.31: Análisis de Sonrisa………..…………66
Fig.32: Análisis Gingival, Dentogingival y Dentofacial………66
x
Fig.34: Medición de la profundidad del surco y la anatomía de la
corona con la sonda periodontal………68
Fig.35: Se realiza una incisión a bisel interno………..…69
Fig.36: Retiro del collarín gingival………..……....69
Fig.37: Levantamiento de colgajo………...…70
Fig.38: Desgaste de hueso con un cincel de hueso…………....………70
Fig.39: Sutura final………..….….71
Fig.40: Control 7 días………..…….71
Fig. 41: Control después de 1 año………..……...72
Fig.42: Limpieza del área de la intervención. Anestesia Infiltrativa en el fondo de en el paladar……….….…75
Fig.43: Anestesia infiltrativa. Incisión horizontal, incisión sulcular……75
Fig.44: Decolado mucoperióstico………..…….76
Fig.45: Perforación con fresa lanza………..…….76
Fig.46: Colocación del implante………..……...77
Fig. 47: Implante instalado con su tapa de cierre………77
xi
Fig.49: Retiro de sutura….………..……….78
Fig.50: Radiografía periapical a los 3 meses ………..……79
Fig.51: Perfiles de emergencia…….………..……80
Fig.52: Selección y prueba de cubetas. Instalación de pilares de transferencia……….………..…….80
Fig. 53: Toma de impresión de los implantes: cubeta abierta…………81
Fig.54: Prueba de metal y Biscocho…..…..…..…..…..…..…..…..…….81
Fig.55: Instalación de coronas definitivas de metal cerámica…..…….82
Fig.56: Anestesia en la Zona Dadora y Receptora…………....……….83
Fig.57: Incisión Lineal. Incisión tipo sobre……….…...83
Fig.58: Sutura final. Colocación de Placa de acrílico……….….…..…..84
Fig.59: Preparación del injerto sobre zona receptora…………...84
Fig.60: Zona Receptora: Se colocó sutura tipo colchonero………85
Fig.61: Control Pos operatorio a los 7 días……….……..86
xii RESUMEN
Uno de los principales problemas que se afronta en la terapia perio-
implantológica en un paciente parcialmente desdentado es la preservación
del reborde alveolar y los tejidos peri-implantarios.
El siguiente reporte de caso clínico tiene como objetivo diagnosticar y
realizar un plan de tratamiento multidisciplinario en una paciente mediante
Cirugía Plástica Periodontal e Implante unitario atornillado. Paciente de 56
años de edad, presenta erupción pasiva alterada, áreas edéntulas unitarias
con deficiencias en el reborde alveolar clase III de Seibert. Se decide
realizar la Técnica de Cirugía Plástica Periodontal mediante una
Gingivectomía, colocación de implante unitario atornillado en la pieza 3.4
con injerto de tejido conectivo subepitelial. Se obtuvo óptimos resultados, y
una mejora en el aspecto funcional y estético.
Se concluye que el tratamiento periodontal e implantológico de manera
simultánea puede llevarse a cabo con éxito mediante una adecuada
planificación y mantenimiento.
xiii ABSTRACT
One of the main problems that occurs in perio-implantological therapy in a
partial patient is the preservation of the alveolar ridge and peri-implant
tissues.
The following clinical case report aims to diagnose and carry out a
multidisciplinary treatment plan in a patient through Journalistic Plastic
Surgery and Unitary Screw Implant. 56-year-old patient, present altered
passive rash, unitary edentulous areas with deficiencies in the Seibert class
III alveolar response. It was decided to perform the Periodontal Plastic
Surgery Technique through a Gingivectomy, placement of a unit implant
screwed in the 3.4 piece with subepithelial connective tissue graft.
Optimum results were obtained, and an improvement in the functional and
aesthetic appearance. It is concluded that the periodontal and
implantological treatment simultaneously can be carried out successfully
with proper planning and maintenance.
1
INTRODUCCIÓN
El avance científico de la odontología es cada vez más amplio, el
tratamiento multidisciplinario estomatológico es requerido con mayor
frecuencia por nuestros pacientes. Un tratamiento integral involucra la
evaluación de las características faciales, actividad muscular, y la relación
entre la dentición visible y los tejidos blandos para la mejora de la función
y estética del paciente.
Uno de los problemas bucales más comunes es cuando el tejido blando se
posiciona sobre las coronas anatómicas de los dientes y que resulta en
coronas clínicas cortas, una condición que ha sido descrita como erupción
pasiva alterada y puede modificarse quirúrgicamente mediante la
denominada cirugía de alargamiento coronario con fines estéticos, basada
principalmente en gingivectomía. La finalidad de este procedimiento es
modificar la morfología y ubicación del margen gingival, permitiendo
aproximar estéticamente la relación dentogingival y la línea de la sonrisa.
Otro inconveniente que también encontramos es la pérdida de piezas
dentarias que casi siempre ocasionan alteraciones tales como la resorción
horizontal y vertical del proceso alveolar. En relación a la colocación de
implantes unitarios, el éxito está determinado por una condición biológica
que permita su función satisfactoria a largo plazo y por la mimetización de
2
adyacentes.Actualmente la prótesis fija implantosoportada atornillada es la
más utilizada en la práctica diaria por la gran ventaja que supone su
recuperabilidad, aunque esta no es la única, ya que también nos evita la
presencia de excedentes de cemento y nos aporta una gran retención con
elementos protésicos de pequeñas dimensiones. Estos factores inclinarán
nuestra decisión de usar este tipo de prótesis cuando por motivos
estratégicos precisemos retirarla para poder elaborar otra nueva por una
pérdida de dientes remanentes o incluso de algún implante. (1)
En relación a las condiciones biológicas que garanticen estabilidad se
toman en consideración la cantidad de tejido óseo y de tejido queratinizado
que rodea al implante. El tejido periimplantario debería tener las mismas
características morfológicas que el tejido circundante al diente natural. (2)
Uno de los procedimientos reconstructores es el injerto de tejido conjuntivo
subepitelial, un injerto libre que implica la obtención de tejido conjuntivo (se
consigue principalmente de la mucosa palatina) que se coloca en una o
varias raíces cubriéndolo con un colgajo desplazado coronalmente.
Por ello la Cirugía Plástica Periodontal es una técnica de tratamiento
periodontal destinado a la corrección de defectos morfológicos, de posición
o cantidad de tejidos blandos y soporte óseo subyacente alrededor de
3
En el presente reporte clínico se describe el tratamiento periodontal e
implantológico de un paciente edéntulo parcial y con diagnóstico de
Erupción Pasiva Alterada en el sector anterior, reabsorción ósea y de
4 1. OBJETIVOS:
1.1. Objetivo General:
Diagnosticar y realizar un plan de tratamiento multidisciplinario para una
Rehabilitación Estética y Funcional de una paciente mediante Cirugía
Plástica Periodontal e Implante unitario atornillado.
1.2. Objetivos Específicos:
Describir el diagnóstico y plan de tratamiento periodontal del caso
clínico.
Describir el diagnóstico y plan de tratamiento implantológico del caso
clínico.
Describir la base teórica sobre Cirugía Plástica Periodontal e
5 2. MARCO TEÓRICO:
2.1. Antecedentes:
2.1.1. Antecedentes Investigativos Nacionales:
Autores: Juan Reyes Doimi, Priscilla Cervantes Yabar, Jorge Noriega Castañeda.
Título: “Alargamiento de Corona Clínica por Erupción Pasiva Alterada”
Objetivo: Mostrar un caso de erupción pasiva alterada, sus alteraciones, diagnóstico y ubicación dentro de la clasificación.
Igualmente se expondrán las posibles alternativas terapéuticas para la
corrección de las alteraciones estructurales del componente
mucogingival y se describirán las técnicas quirúrgicas más utilizadas.
Resultados: Las modalidades de tratamiento van desde una gingivectomía hasta el levantamiento de un colgajo para la remoción
de hueso excedente, con la finalidad de lograr un resultado satisfactorio
para el paciente. (3)
Autor: Sánchez Palomino, Ninoska
Título: “Alargamiento quirúrgico de coronas clínicas”
6
estéticos dentofaciles y dentogingivales, para lo cual se presenta dos
pacientes que acudieron a la clínica de Posgrado de la Universidad
Nacional Mayor de San Marcos.
Resultados: El aumento de corona clínica es un procedimiento quirúrgico que se debe tener en cuenta para corregir alteraciones del
contorno gingival en el sector anterior y favorecer la estética en
pacientes con exposición incompleta de corona y una línea de sonrisa
alta, el colgajo periodontal con reposición apical más osteoplastia
continúa siendo el procedimiento más utilizado en el tratamiento de
dientes clínicamente cortos. (4)
2.1.2 Antecedentes Investigativos Internacionales:
Autores: Speroni S, Cicciu M, Maridati P, Grossi GB, Maiorana C. Título:Investigación clínica de la estabilidad del espesor de la mucosa después del injerto de tejido blando alrededor de los implantes: un
estudio retrospectivo de 3 años
Objetivo: Evaluar la estabilidad a largo plazo de los injertos gingivales colocados alrededor de los implantes dentales en el momento de la
segunda cirugía de descubrimiento e investigar la asociación con el
7
Resultados: A los 12 meses posteriores a la operación, la media de grosor de la mucosa (MTh) fue de 2,89 mm. No se encontraron
diferencias estadísticamente significativas en MTh entre las
observaciones de 12 y 36 meses (P = 0.09). Además, a los 36
meses, una mucosa delgada se asoció con un mayor aumento de la
MTh en comparación con una mucosa gruesa. (5)
Autor: Molano. Pablo Emilio
Título: “Frecuencia de la erupción pasiva alterada y de sus cuatro tipos”
Objetivo. Evaluar la frecuencia total y de los 4 tipos de erupción pasiva alterada.
Resultados. De los 546 pacientes 203 estaban afectados (37,2) y 343 no (62,8 %). Hubo 150 mujeres afectadas (74 %) y 53 hombres
(26 %). La etnia negra tenía 118 (61 %) afectados, la mestiza 44
(23%) y la blanca 31 (16%). Se encontraron 29 pacientes (14,2 %)
con tipo 1A siendo 5 hombres (17,2 %) y 24 mujeres (82,8 %), con
tipo 1B fueron 145 (71,4%) siendo 37 hombres (25,5 %) y 108
mujeres (74,5%), con tipo 2A fueron 6 (3 %) 1 era hombre (16,7 %)
y 5 mujeres (83,3 %) y 23 tenían tipo 2B (11,4%) de los cuales 10
8
frecuencia total del 37,2 % (203 afectados), siendo más afectados el
sexo femenino, la etnia negra y el tipo 1B fue la más frecuente. (6)
Autores: Abboud M, Koeck B, Stark H, Wahl G, Paillon R.
Título: “Carga inmediata de implantes de un solo diente en la región posterior.”
Objetivo: Evaluar la respuesta del hueso cortical y las respuestas de la mucosa periimplante en los implantes de un solo diente que se
colocaron en sitios de extracción en 20 pacientes adultos.
Resultados: Los resultados de esta investigación limitada indicaron que la carga inmediata de implantes de un solo diente no
estropeados en la región posterior puede ser una opción de
tratamiento viable con un resultado estético. (7)
Autores: Vigolo P, Mutinelli S, Givani A, Stellini E.
Título: Coronas de un solo diente cementadas versus implantes atornilladas: un ensayo controlado aleatorio de 10 años.
Objetivo: El propósito de este ensayo controlado aleatorio fue comparar el resultado clínico a largo plazo de las coronas de un solo
9
Resultados: Diez años después de la carga inicial hubo 2 implantes perdidos, los 30 implantes restantes sobrevivieron, lo que dio como
resultado una tasa de éxito acumulativa del implante del 93,7%. No
hubo evidencia de una diferencia significativa en el comportamiento
clínico del hueso marginal del periimplante o de los tejidos blandos
del periimplante cuando las restauraciones de implantes de un solo
diente cementadas o atornilladas fueron previstas. (8)
2.2. Bases Teóricas:
2.2.1. Erupción Pasiva Alterada:
Son numerosas las situaciones en las que la alteración de las
características normales de la encía puede inducir un trastorno
importante en la estética dentofacial. (9)
Consta de dos fases:
La erupción activa
La erupción pasiva.
La erupción activa es el movimiento que realiza el diente en sentido
oclusal hasta contactar con su antagonista y la erupción pasiva es la
migración apical del margen gingival, aumentando el tamaño clínico
10 2.2.1.1. Concepto:
La erupción pasiva alterada es una anomalía del desarrollo
caracterizada por presentar dientes cortos y cuadrados en donde
la encía o el hueso no migran apicalmente afectando la estética
periodontal durante la sonrisa.(11) Es también conocida como
Erupción Pasiva Retardada y ocurre cuando el margen gingival se
encuentra mal colocado en la corona anatómica del adulto y no se
aproxima a la unión cemento-adamantina. (12,13)
La relación del margen gingival y límite amelocementario, es
considerado adecuado cuando el margen gingival se encuentra
sobre o próximo a la unión amelocementaria.(13) Todavía no se ha
conseguido una teoría sobre la etiología de la erupción pasiva, si
bien la existencia de un periodonto grueso y una fuerte musculatura
masticatoria se asocian entre sí, todavía no se ha establecido una
relación causal. (14)
2.2.1.2. Diagnóstico:
La característica fundamental del retraso de la erupción pasiva es
la presencia de una corona clínica corta; pero existen otros cuadros
clínicos que podrían confundirse con esta alteración si no se hace
11
exploración para evaluar la necesidad de un tratamiento quirúrgico.
(14)
Para realizar un adecuado diagnóstico clínico deberíamos incluir:
Longitud de la corona clínica.
Longitud anatómica de la corona
Anchura de encía queratinizada
Localización de la cresta alveolar.
Posición del diente.
Situación del frenillo.
Nivel de inserción.
Es necesaria la realización de radiografías periapicales con la
técnica de paralelismo para poder observar la longitud radicular y
soporte óseo, las radiografías pueden servir también como guía
para la localización del límite amelocementario. También puede ser
utilizado el sondaje a hueso para confirmar la posición del límite
amelocementario y la relación con la cresta alveolar. (14)
Se deben evaluar también los límites horizontales y verticales de la
sonrisa. En dimensiones verticales ideales, el margen gingival de
los incisivos centrales y caninos debería tocar el borde del
12
Es precisa la realización de un adecuado diagnóstico diferencial
con otros cuadros con coronas clínicas cortas:
Agrandamientos gingivales inducidos por placa bacteriana.
Tamaño reducido de la corona clínica por bruxismo.
Destrucción coronaria por trastornos alimenticios (bulimia).
Coronas anatómicas fisiológicamente cortas.
Sonrisa gingival (4)
2.2.1.3. Clasificación
Dependiendo de los resultados obtenidos del sondeo, se hace la
clasificación de la erupción pasiva alterada de acuerdo con Coslet
et al. (13) en 1977 en la clasificaron la EPA en dos tipos teniendo en
cuenta la cantidad de encía queratinizada, se subdividió en dos
categorías según la relación entre la cresta ósea y el LAC.
Tipo I: el margen gingival se ubica incisal u oclusal al LAC, y
existe una amplia banda de encía adherida.
Tipo II: la dimensión de la encía queratinizada es normal
localizándose sobre la corona anatómica, mientras que el límite
mucogingival se localiza a nivel de la unión cemento esmalte.
Subgrupo A: la distancia de la cresta ósea alveolar a la UCE es
13
Subgrupo B: la cresta ósea se encuentra a nivel de la UCE.
2.2.1.4. Tratamiento en el Sector Anterior:
El tratamiento de la Erupción Pasiva Alterada pasa por el empleo
de la cirugía cuyo objetivo es el de exponer toda la corona
anatómica. El tipo de técnica depende fundamentalmente de la
relación entre la cresta ósea y el LAC. (10)
Tipo IA: Estará indicada la gingivectomía.
Tipo IB: Gingivectomía y remodelado óseo
Tipo 2A: Colgajo de reposición apical
Tipo 2B: Colgajo de reposición apical y remodelado óseo.
2.2.2. Gingivectomía:
El término gingivectomía significa resección de la encía, que consiste
en el procedimiento quirúrgico de excisión y eliminación de tejido
gingival.
Su finalidad es eliminar la pared blanda de la bolsa para disminuir su
profundidad y proporcionar visibilidad para eliminar los irritantes
locales. Es necesario que la encía sea lo más amplia posible para
14
no se recomienda en pacientes que presentan poca encía insertada.
(15)
2.2.2.1. Indicaciones
La gingivectomía tiene su especial indicación en el tratamiento de
sobre crecimientos gingivales de cualquier índole, siempre y
cuando se disponga de la suficiente cantidad de encía insertada,
ya que se corre el riesgo de eliminar toda la encía remanente,
cuando las bolsas se extienden más allá de la línea mucogingival.
(15)
Este procedimiento se puede utilizar para eliminar bolsas supra
óseas, agrandamientos fibrosos o edematosos de la encía,
transformación de márgenes redondeados, abscesos
periodontales supra óseos, mala higiene oral, superar los
problemas de sonrisas con demasiadas encías, cuando la pérdida
ósea es horizontal y no se precisa cirugía ósea y en áreas de
acceso limitado.
Además, se puede usar para devolverle la forma adecuada a
contornos gingivales anormales tales como cráteres gingivales e
hiperplasias gingivales. En estos casos también se puede llamar
15
externa de la bolsa periodontal que se refiere al adelgazamiento de
tejidos en ausencia de bolsa. (16)
2.2.2.2. Contraindicaciones:
La gingivectomía no presenta una contraindicación específica, pero
se someterá a las consideraciones y requerimientos propios de la
cirugía, debiendo estrecharse los cuidados en pacientes con
problemas de coagulación o aquellos que precisan profilaxis
antibiótica.
Encía adherida estrecha o inexistente (menos de 2 mm.).
Es decir, cuando se compromete a toda la encía adherida. Si una
incisión la iniciamos apicalmente a la unión mucogingival, toda
la encía adherida será removida y puede ser más susceptible a
alteraciones periodontales en el futuro. (17)
Presencia de bolsas infraóseas.
Es cuando nuestra incisión no la podemos llevar hasta el fondo
de la bolsa, porque la base de la bolsa se encuentra apical al
16
Engrosamiento protuberante del margen óseo con riesgo de exposición quirúrgica.
La incisión, no puede llevarse a cabo con la angulación correcta,
porque el fondo del vestíbulo no es lo suficientemente profundo.
Cuando la incisión puede crear una herida muy extensa en el paladar.
La incisión mostrada va a crear una herida muy extensa, que
tendrá como resultado un periodo doloroso y una cicatrización
muy retardada.
Distancia de la cresta ósea a la encía marginal menor o igual a 3 mm, ya que se estaría invadiendo el espacio biológico. La invasión del espacio biológico provoca una reacción inflamatoria
como reacción del organismo para restablecer dicho espacio
biológico. (17)
2.2.2.3. Técnicas
a. Gingivectomía a Bisel Externo
Robicsek, en 1884, fue el pionero en la denominada
gingivectomía, quien la usó para la eliminación de la bolsa y
17
la gingivectomía, de 3 a 5 mm de encía remanente. Esta técnica
presenta muchas ventajas: es simple, muy rápida, nos permite
un recontorneado óseo y puede sacrificarse encía queratinizada.
La gingivectomía resulta de una cicatrización a segunda
intención, lo cual causa una incomodidad para el paciente y
puede ocurrir un sangrado postquirúrgico. La gingivectomía a
bisel externo solo se realiza cuando se asocia a una
gingivoplastía. (18)
Está contraindicado en:
Engrosamiento óseo marginal
Escasa encía insertada
Afectación de las furcaciones.
Técnica quirúrgica:
Se marca la profundidad de sondaje en la cara vestibular y
palatina de la encía para tener una referencia.
La incisión debe realizarse con una angulación de la hoja de
bisturí de 45º, siguiendo en trayecto de las marcas.
Se elimina el tejido gingival y se procede a una gingivoplastía
utilizando bisturí y fresas diamantadas.
18
b. Gingivectomía a Bisel Interno
Esta técnica se emplea cuando existe espacio suficiente entre la
cresta ósea y el LAC, el espacio entre ambos ha de ser de unos
2 mm. La incisión debe situarse a nivel del LAC y paralela a éste
con un bisel de unos 45º hacia el diente; antes de realizarla
marcaremos con la sonda periodontal el punto más apical de la
futura incisión festoneada. En el caso de que se guarde simetría
y que la relación con los dientes adyacentes sea la correcta se
marcarán las incisiones a bisel interno y se procederá a la
eliminación del collarín gingival. La cicatrización de la zona va a
ser contra la superficie del diente y no suele requerir sutura. (19)
2.2.3. Injerto de Tejido Conectivo Subepitelial
El tejido conectivo es un conjunto de cantidades variables de matriz
extracelular que rodea diferentes tipos de células; es un tejido de
sostén, ya que se relaciona con los tejidos epiteliales y musculares a
los que confiere soporte y rellena los espacios entre las células y los
órganos. (20)
Langer y Langer (21) fueron los primeros autores en describir el uso del
injerto de tejido conectivo subepitelial para el manejo de recesiones
gingivales, así como para aumentar la encía queratinizada. Este
19
pediculado e injerto gingival libre, lo cual permite conservar su
suministro sanguíneo apical, y de esta manera sobrevive sobre una
superficie radicular avascular.
2.2.3.1. Clasificación del Injerto de Tejido Conectivo.
Los injertos son clasificados en espesor completo y espesor
dividido. El injerto de espesor completo consiste de una lámina
propia completa mientras que el espesor dividido contiene solo una
parte de esta. El injerto de espesor dividido es además subdividido
en delgado, intermedio y grueso de acuerdo al espesor de su
lámina propia.
El espesor del injerto determinará su comportamiento durante la
cicatrización. En comparación al injerto delgado, el injerto grueso
experimenta una gran contracción inmediata tras la desinserción
del área donante. Esta disminución denominada contracción
primaria está relacionada con la cantidad de fibras elásticas en el
injerto. La contracción primaria causa colapso en los vasos de los
20 2.2.3.2. Sitios Donantes:
Básicamente existen tres áreas: Tejido de reborde edéntulo, encía
insertada, mucosa palatina.
Áreas donantes de reborde edéntulo con cicatrices visibles
post-extracción deberían ser evitadas ya que la disminución de la
vascularización del tejido cicatrizado disminuirá la vascularización
del injerto.
El uso de encía insertada es limitado por el tamaño del área
donante existente, si se encuentra inflamado o hiperplásico. La
encía insertada removida por procedimientos de gingivectomía
requiere ser remodelada para adaptarse al sitio receptor. Este
trauma adicional podría dañar los vasos del tejido retrasando la
vascularización del injerto. El paladar es el área donante más
comúnmente usada, pero tiene ciertas limitaciones anatómicas. (22)
Con la excepción de la región gingival el paladar tiene submucosa,
la cual en su parte anterior es rica en grasa y si es
involuntariamente incluida en el injerto, actuará como una barrera
tanto para la difusión y vascularización, por lo tanto, debe ser
21
2.2.3.3. Técnica Quirúrgica para Toma de Injerto de Tejido Conectivo
Técnica según Langer y Langer 1985.
Se realiza inicialmente una incisión horizontal de 5 a 6 mm desde
el margen gingival del diente superior a la anchura deseada. Se
continúa apicalmente como un bisel inverso hacia el hueso
alveolar. Se realiza una segunda incisión paralela a la primera (1 a
2 mm). Se continúa apicalmente hasta encontrar la base de la
incisión original.
El hueso palatino es marcado para permitir al operador remover la
porción de tejido conectivo. Se pueden realizar incisiones
verticales, la cual facilitaría la remoción del injerto de tejido
conectivo y el cierre de la herida. Es aconsejable suturar el colgajo
palatino inmediatamente después de tomar el tejido donante con el
fin de reducir el tamaño del coágulo el cual podría provocar
necrosis de los tejidos.
Técnica según Harris, técnica “trap door”.
Colgajo de espesor parcial, en él se realizan 2 incisiones
horizontales paralelas y una incisión vertical sólo en mesial para
permitir que el colgajo permanezca unido al paladar en su borde
22
desde mesial para permitir su remoción. El colgajo inicial “trap door”
es posicionado y suturado sobre el sitio donante. (24)
Técnica según Bruno 1994.
La primera incisión sobre el paladar se realiza perpendicular al eje
longitudinal del diente, aproximadamente de 2 a 3 mm apical al
margen gingival del diente superior. La longitud mesiodistal de la
incisión es determinada por la longitud del injerto necesario para el
sitio receptor.
La segunda incisión se realiza paralela al eje longitudinal del
diente, de 1 a 2 mm apical a la primera incisión, dependiendo sobre
el espesor del injerto que se requiere. Con un elevador de periostio
se levanta el injerto de tejido conectivo de espesor completo.
Se sutura con sutura suspensoria horizontal cruzada para
aproximar los bordes de la herida del paladar. (25)
2.2.3.4. Indicaciones
Los injertos de tejido conectivo están indicados en: Cubrimiento
radicular de recesiones gingivales únicas o múltiples, para el
aumento de encía queratinizada en dientes cuya anchura es < 1
mm, engrosamiento de áreas edéntulas, y engrosamiento gingival
23 2.2.3.5. Ventajas
Buena apariencia estética, por su color homogéneo con respecto a
los tejidos adyacentes, procedimiento de un solo paso, manejo de
recesiones localizadas o múltiples, doble irrigación del injerto,
costo- beneficio. (26)
2.2.3.6. Desventajas
Se requiere alto grado de destreza técnica, complejidad en la
técnica de sutura, trauma palatino, riesgo de hemorragia, limitación
en la cantidad disponible por las condiciones anatómicas propias
del sitio donante y el número de dientes a tratar. (27)
2.2.3.7. Consideraciones
Tener cuidado con paladares amplios y superficiales donde el
contacto con la arteria palatina puede ser esperado o en
Submucosa palatina excesivamente glandular o gruesa.
2.2.3.8. Alternativas para el Tratamiento de Brechas Edéntulas Unitarias
Cuando los tratamientos conservadores fracasan, la extracción
24
restaurar la función y la estética el reemplazo de los dientes
perdidos debería ser considerado.
La elección de la opción de tratamiento de las brechas edéntulas
unitarias es determinada por varios factores; incluyendo la
evidencia empírica de los resultados del tratamiento, factores
individuales del paciente, acceso a la tecnología, experiencia de los
clínicos, así como también aspectos económicos.
Las alternativas de tratamiento de brechas edéntulas unitarias son
el uso de implantes dentales, prótesis parciales fijas, prótesis
parciales removibles o cierre ortodóntico del espacio, cada opción
con diferentes ventajas y desventajas. (28)
En relación a la elección de implantes sobre prótesis parciales fijas
para tratar brechas edéntulas unitarias, Goodacre y Naylor (29)
indicaron que el uso de implantes dentales unitarios se ha
incrementado mientras que el uso de prótesis parciales fijas ha
disminuido. Las razones para este cambio han sido relacionadas
con la mayor supervivencia a largo plazo de los implantes dentales
y la preservación de estructura dental.
Existe una necesidad de implantes percibida por los pacientes,
pero la aceptación de la terapia implantológica es mayor en
25
Los pacientes consideran el tratamiento implantológico costoso.
Es necesaria más evidencia científica para formular una
sentencia definitiva en relación al costo-efectividad comparativo
entre implantes dentales unitarios y prótesis parciales fijas para
reemplazar dientes unitarios. Sin embargo, dadas las
publicaciones disponibles, los implantes unitarios parecen tener
una mejor relación costo-efectividad.
Mantener dientes a través de cuidado periodontal, tratamiento
endodóntico o retratamiento endodóntico tiene una mejor
relación costo-efectividad que la extracción dental y reemplazo
con un implante dentario unitario. (29)
2.2.3.9. Injerto de Tejido Conectivo Perimplantario
El colapso de los tejidos duros y blandos puede ser consecuencia
de extracciones dentales, enfermedad periodontal, formación de
abscesos, traumatismos, etc. Para prevenir el colapso tras
extracción, se plantean diversos procedimientos como la
colocación inmediata de un póntico, abordaje con colgajo para la
exodoncia, la colocación de un injerto de tejido blando y/o hueso, o
26
Según Seibert (30), una vez producidos los defectos por el colapso
del reborde alveolar, podrían clasificarse, en función de la pérdida
de dimensión vestibulolingual o apicocoronaria:
La clase I supondría una pérdida de la dimensión vestibulolingual,
conservando una altura apicocoronaria.
La clase II presentaría una pérdida de la altura apicocoronaria,
preservando la dimensión vestibulolingual.
En la clase III existe una pérdida de altura y espesor de la cresta.
En 1985 Allen (31) realiza una modificación de esta clasificación,
denominando:
Clase A, a la pérdida de la dimensión apicocoronal.
Clase B a la pérdida de la dimensión bucolingual.
Clase C a la pérdida de la dimensión apicocoronal y bucolingual.
Allen también introduce el concepto de severidad, valorando los
defectos de menos de 3 mm como leves, los de 3 a 6 mm como
moderados y los mayores de 6 mm como graves.
Antes de proceder a cualquier tratamiento para corregir el defecto
estético o de encía queratinizada creado por el colapso del reborde
alveolar, hay que proceder a analizar el volumen tisular requerido,
27
sistemática en los procedimientos terapéuticos, planificar el diseño
de la restauración provisional, prever los problemas potenciales por
pigmentación o igualamiento del color de los tejidos. A lo largo de
los años se han descrito diversos procedimientos cuyo objetivo era
la reconstrucción de un reborde parcialmente desdentado a través
del aumento con tejidos duros o blandos.
Existen distintos tipos de injertos de tejido blando para el aumento
de cresta. Se pueden clasificar en injertos pediculados y libres. (31)
2.2.3.10. Injertos Pediculados
Dentro de los tipos de injerto pediculado, podremos destacar el
procedimiento de colgajo Rodado que consiste en la preparación
de un colgajo pediculado de tejido conectivo desepitelizado de
forma rectangular por palatino del defecto, y con unas dimensiones
equivalentes a la cantidad de prominencia radicular que presentan
las raíces que limitan el defecto. El colgajo se despega, con
especial precaución de no perforarlo durante su elevación. (32)
A continuación, creamos un “sobre” a nivel vestibular del tejido
conectivo supraperióstico, lo más cerca posible del periostio, para
facilitar la vascularización del injerto pediculado. Introducimos el
28
procedemos a la sutura en una posición apical para permitir un
posicionamiento y estabilización del injerto apicalmente. Tras la
sutura posicionamos cemento quirúrgico sobre la zona donante
para que el postoperatorio de la paciente se desarrolle de una
forma más indolora. (32)
2.2.4. Implante Unitarios:
Fue Jemt en 1986, el primer autor que introdujo el concepto de
implante unitario en la literatura, obteniendo un grado de
supervivencia de un 96%. (33)
A partir de aquí, son muchos los investigadores que proponen esta
técnica ante la pérdida de un solo diente, las causas más frecuentes
por las que un paciente puede perder un solo diente son: Agenesias
(33%), traumatismos (20%), complicaciones endodonticas (15%)
traumatismos más complicaciones endodonticas (9%), enfermedad
periodontal (4%), caries (13%), razones ortodóncicas (2%) y dientes
retenidos (2%).
Todas estas situaciones podrían solucionarse con prótesis parciales
removibles, pero frecuentemente conlleva problemas de tolerancia
por parte del paciente. La prótesis fija es una buena solución estética,
29
poder lesionar el tejido pulpar. Las prótesis adhesivas también
constituyen una buena solución estética y con ellas se obtienen altos
grados de supervivencia, con las ventajas de ser una técnica no
invasiva, fácil y reversible, pero en pacientes jóvenes tiene la
desventaja de que hay que ir reponiendo la prótesis a medida que su
arcada y sus dientes sufren cambios durante el periodo de
crecimiento, lo cual podría conllevar a un compromiso en la integridad
de los tejidos de soporte de los dientes. (34)
2.2.4.1. Indicaciones
La posibilidad de cerrar espacios con soluciones ortodónticas debe
considerarse en aquellos pacientes jóvenes en dentición mixta con
agenesias dentarias o pérdidas traumáticas de algún diente.
La solución más aceptada hoy en día para reponer un solo diente
corresponde a la aplicación de técnicas osteointegradas mediante
la colocación de un implante unitario.
Las ventajas y desventajas de cada posibilidad deben ser
consideradas para cada caso concreto y de manera individual para
cada paciente, siempre valorando la relación coste - beneficio con
30
Las indicaciones de esta técnica son las siguientes:
El paciente debe conservar intactos sus dientes adyacentes,
tanto funcional como estéticamente. En el caso de llevar
restauraciones o prótesis, estas no deben interferir en la
colocación y normal funcionamiento del implante.
Negativa del paciente a que sus dientes adyacentes sean
preparados como pilares.
Pacientes con mala experiencia en llevar prótesis parcial
removible.
Cuando en la dentición existen espacios o diastemas imposibles
de solucionar con prótesis fija.
Cuando el volumen óseo residual permita la inserción de una
fijación de 10 mm de longitud y 3.75 mm de diámetro, donde se
espera que todas las espiras del implante sean cubiertas por
hueso. (36)
2.2.4.2. Contraindicaciones
Respecto a las contraindicaciones de esta técnica, podemos
enumerar las siguientes:
El paciente es incapaz de soportar procedimientos de cirugía
31
Pacientes con historia de abuso de drogas, alteraciones
sistémicas o patología ósea local como quistes maxilares,
fístulas o cualquier patología que involucre a los dientes
adyacentes y que pueda comprometer la estabilidad y la
integridad del implante.
Estructuras anatómicas vitales, cerca del lugar de la inserción
del implante.
Falta de espacio insuficiente entre dientes adyacentes (<7mm)
y que no pueda solucionarse con ortodoncia. (37)
Se recomienda un espacio entre el implante y el ligamento
periodontal de los dientes adyacentes de entre 2-3 mm para
evitar posibles reabsorciones óseas y conservar la integridad del
ligamento periodontal.
Insuficiente volumen óseo para permitir la inserción de una
fijación estándar de 3.75 x 10 mm. Es importante que la longitud
de la restauración este lo más cerca posible de la proporción
corono-radicular 1:1.5 ó 1:2
Distancia vertical interarcada inadecuada para acomodar la
restauración protética; el mayor problema lo encontramos
cuando el diente se ha perdido hace varios años, y el diente
32
2.2.4.3. Implantes Unitarios En El Sector Posterior
La predictibilidad de la oseointegración del implante en el sector
posterior no es tan buena como en la parte anterior, debido al
aumento de las fuerzas oclusales, la cantidad limitada de hueso y
la mala calidad del mismo. Las fuerzas oclusales pueden ser de
tres a cuatro veces superiores en la región molar que en la región
incisiva. (38)
La cantidad de hueso disponible para la colocación del implante en
la parte posterior, se halla limitada por la concavidad lingual, el
nervio dentario inferior y los senos maxilares en la parte superior.
Normalmente existe también una calidad de hueso inferior en la
región posterior en comparación con la región anterior. Estas
condiciones crean una necesidad de planificar el tratamiento en los
reemplazos de un sólo diente posterior, utilizando implantes
dentales oseointegrados de un modo distinto. (39)
Los problemas más comunes registrados con las primeras
restauraciones de implantes de un sólo molar fueron el aflojamiento
de los tornillos. (40)
Además de la reabsorción ósea inducida por la sobrecarga y que
parece preceder a la fractura del implante en un número
33
Por consiguiente, el hueso ha sido un vínculo débil en estas
situaciones. La reabsorción ósea marginal incrementa la carga
sobre la interfase implante- hueso restante, reduciendo el área de
superficie para la oseointegración y aumentando el momento de
inclinación que resulta del aumento del brazo de palanca. (42)
Al utilizar un implante comercial de titanio puro, el modo más eficaz
de aumentar la fuerza del implante es aumentar su diámetro. El
implante Branemark de 4 mm está recomendado para las
restauraciones posteriores. Posee una resistencia a la fatiga de
30% más elevada que los implantes de 3,75 mm de diámetro y
establece una relación más favorable entre la articulación del
tornillo y la fuerza del implante. Si se produce sobrecarga, el
aflojamiento del tornillo se haría evidente antes del riesgo de
34 2.3. Definición de Términos:
Gingivectomía:Es un procedimiento quirúrgico por el que se extirpa una parte lesionada de la encía (tejido gingival) para eliminar o reducir una
bolsa periodontal.
Erupción Alterada Pasiva:Es una relación dentogingival en la que el margen gingival se posiciona en la corona anatómica y no se aproxima
a la unión cemento-esmalte
Implante unitario: Se trata de una pequeña pieza de titanio de material biocompatible que se inserta en el hueso mediante una intervención
quirúrgica.
Tejido Conectivo: Tejido que establece conexión con los otros tejidos y sirve de soporte a diferentes estructuras del cuerpo; es un tejido rico en
fibras y de abundante sustancia intercelular.
Cirugía Plástica Periodontal: Procedimientos quirúrgicos realizados para prevenir o corregir defectos anatómicos, de desarrollo o traumáticos
de la encía, mucosa alveolar y hueso.
Injerto subepitelial: Son injertos que contienen tejido conectivo y frecuentemente periostio. Estos injertos no deben contener epitelio ya
que éste impediría su correcta vascularización por parte del lecho
35 3. CASO CLÍNICO:
Se presenta un caso clínico con procedimientos de Implantología unitaria
y Cirugía Periodontal como Rehabilitación Integral.
3.1. Historia Clínica: 3.1.1. Anamnesis:
a. Filiación
Apellidos y Nombres Ana María Baldárrago Chamorro
Edad 54 años Sexo Femenino Lugar de Nacimiento Lima
Estado Civil Casada Ocupación Ama de Casa
Fecha de Examen febrero 2017
3.1.2. Motivo de Consulta:
“Quiero recuperar el mayor número dientes que perdí y mejorara mi
36 3.1.3. Expectativas del Paciente:
“Deseo implante y mejor estética de mis dientes anteriores”
3.1.4. Enfermedad Actual Sistémica: Ninguna
3.1.5. Antecedentes:
Antecedentes personales y/o familiares: Hipotiroidismo
Antecedentes Estomatológicos: Restauraciones con amalgama y resina, endodoncia, extracciones dentales, prótesis dental,
Intervención Qx.: Apisectomía.
Antecedentes Periodontales: Gingivitis, Profilaxis dental 1 vez al año
Factor Sistémico: Riesgo Sistémico ASA I
3.1.6. Examen Clínico General: a. Ectoscopía:
Apreciación General: ABEG- ABEN- ABEH- LOTEP. Facie no
37
Peso y Talla: Peso: 76 Kg. – Talla: 1.54
Funciones vitales:
Temperatura 36°C
Frecuencia Cardiaca 83 pulsaciones / minuto
Frecuencia respiratoria 18 resp. / minuto Presión arterial 125/75 mm Hg.
Piel y Anexos
TCSC Escaso y bien distribuido
Piel Elasticidad conservada, hidratada, sin lesiones. Anexos Bien implantaos sin alteración aparente
38
3.1.7. Examen Clínico Estomatológico
B. Exámen Clínico Extraoral e Intraoral
Cráneo Normocéfalo
Cara Mesofacial, con altura facial conservado A.T.M. No presenta signos ni síntomas de disfunción
Ganglios No hay adenopatías a la palpación Labios Medianos y con competencia labial.
Vestíbulo Conductos salivales permeablse, fondo desurco conservado, sin lesiones
Paladar Arrugas palatinas prominentes
Orofaringe Úvula centrada, no congestiva Lengua Normoglosia, sin lesiones.
Piso de boca Bien irrigado, frenillo de inserción media
Encía:
39
Encía Marginal: Biotipo grueso, rosada en la mayoría de las encías, algunas están inflamadas y con sangrado en la zona
anteroinferior, no presenta supuración.
Encía Papilar: Rosada, lisa, hay leve resorción de encía papilar en la zona anterior (Clase Tarnow Clase I), sin supuración,
consistencia firme
Encía Adherida: Rosada, firme, adecuada encía adherida sobre reborde edéntulo
Dientes:
Número 22 piezas
Lesiones cariosas Pza.1.5 Coronas mal adaptadas No presenta
Coronas provisionales No presenta
Movilidad No presenta
Giroversiones No presenta
40 Oclusión:
Estática
Forma de arcada Superior e inferior parabólicos Relación molar Derecha e izquierda no registrable
Relación canina Derecha e izquierda clase I Resalte vertical Sobrepase vertical 30%.
Resalte horizontal Resalte horizontal 2 mm.
Línea media Superior e inferior coincidente con la línea
media facial.
Plano oclusal Sin alteración
Dinámica
Deslizamiento en céntrica 1.5mm
Primer contacto retrusivo No refiere
Guía canina Presenta guía canina
Guía incisal Con desoclusión posterior
41 3.1.8. Índice de Higiene de O´Leary
FECHA: 11/02/2017
Figura 1: Índice O´Leary. Consulta Inicial
FECHA: 11/03/2017
42 3.1.9. Periodontograma
43 EVALUACIÓN POR SEXTANTES:
I SEXTANTE
Figura 4: Análisis del Sextante I
Cantidad de bolsas periodontales: No presenta
Cantidad de zonas con sangrado al sondaje: No presenta
Cantidad de recesiones gingivales: No presenta
Cantidad de pérdidas papilares.: No presenta
44 II SEXTANTE
Figura 5: Análisis del Sextante II
Cantidad de bolsas periodontales: No presenta
Cantidad de zonas con sangrado al sondaje: Piezas 1.1, 2.1
Cantidad de recesiones gingivales: No presenta
Cantidad de pérdidas papilares: (Clasificación de Norland y Tarnow)
Clase I Mesial y distales piezas 1.1, 1.2, 1.3, 2.1, 2.2, 2.3
45 III SEXTANTE:
Figura 6: Análisis del Sextante III
Cantidad de bolsas periodontales: No presenta
Cantidad de zonas con sangrado al sondaje: Pieza 2.6
Cantidad de recesiones gingivales: No presenta
Cantidad de pérdidas papilares. :(Clasificación de Norland y Tarnow)
Clase I: Pieza 1.5 (M)
46 IV SEXTANTE
Figura 7: Análisis del Sextante IV
Cantidad de bolsas periodontales: No presenta
Cantidad de zonas con sangrado al sondaje: No presenta
Cantidad de recesiones gingivales: (Miller) Clase I. Lingual Pieza 3.5
Cantidad de pérdidas papilares: No presenta
47 V SEXTANTE
Figura 8: Análisis del Sextante V
Cantidad de bolsas periodontales: No presenta
Cantidad de zonas con sangrado al sondaje: Piezas 3.3, 3.2, 3.1,
4.1, 4.2, 4.3
Cantidad de recesiones gingivales: (Miller) Clase I. Lingual Piezas
3.2, 3.1, 4.1, 4.2
Cantidad de pérdidas papilares: No presenta
48 VI SEXTANTE
Figura 9: Análisis del Sextante VI
Cantidad de bolsas periodontales: No presenta
Cantidad de zonas con sangrado al sondaje: No presenta
Cantidad de recesiones gingivales: (Miller) Clase I. Lingual Pieza4.5
Cantidad de pérdidas papilares.: No presenta
49 3.1.11. ODONTOGRAMA
50
PLAN DE TRABAJO PARA EL DIAGNÓSTICO DEFINITIVO
a. Análisis fotográfico
Fotografías Extraorales
Fotografías Intraorales
b. Análisis de modelos de estudio
Modelos individuales
Análisis de modelos articulados en ASA
c. Análisis Imagenológico
Radiografías Periapicales
Tomografía Cone Beam
51 a. ANALISIS FOTOGRÁFICO
Fotografías Extraorales
Figura 11: Fotografía frontal
52
Figura 13: Fotografía del tercio inferior
FORMA DEL CRÁNEO: Mesocéfalo.
FORMA DE LA CARA: Normofacial.
PERFIL TOTAL: Convexo
PERFIL DEL TERCIO INFERIOR: Ligeramente convexo
53
Fotografías Intraorales
Figura 14: Fotografía de Máxima intercuspidación
54
Figura 16: Fotografía oclusal inferior
Clase dentaria de Angle: No refiere
Over jet: 2mm
Forma y profundidad del paladar: ovoide y profundidad normal
Forma y movilidad lingual: simétrica y buena movilidad
Atrofia de reborde alveolar en sentido vestibulopalatino (lingual) de los
sextantes I, IV y VI.
55
Figura 18: Fotografía lateral izquierda
Clase dentaria de Angle: No refiere
Over bite: 2.5 mm
Atrofia de reborde alveolar en sentido apicocoronal de los sextantes
I, IV y VI.
56
b. ANÁLISIS DE MODELOS DE ESTUDIO:
Figura 20: Modelo superior
Forma de arco parabólica, dentición permanente incompleta. Rebordes
edéntulos con pérdida ósea horizontal.
Figura 21: Modelo inferior
Forma de arco parabólica, dentición permanente incompleta. Rebordes
57
Figura 22: Modelos montados en ASA. Línea media dentaria
Superior coincidente con línea media dentario inferior, línea media facial
coincidente con la línea media dentario.
Figura 23: Modelos montados en ASA. Vista lateral derecha
Pieza 4.7 mesioinclinada, ausencia de piezas posteriores. Vista lateral
izquierda: pieza 3.7 mesioinclinada, pérdida de reborde óseo vertical
58
Figura 24: Encerado de diagnóstico vista lateral
Figura 25: Encerado de diagnóstico oclusal inferior
Se realiza el montaje de los modelos en MIC
Se realiza el Encerado de planificación en el sextante 4
A nivel del sextante 4, en la brecha edéntula el espacio mesiodistal es
de 7 mm en la pieza 3.4 y 8 mm. en la pieza 3.6
El análisis funcional de la oclusión no evidenció contactos prematuros
59 c. ANÁLISIS IMAGENOLÓGICO
Figura 26: Vista panorámica
Piezas ausentes: 1.5, 1.6, 1.8, 2.5, 2.8, 3.8, 3.6, 3,4, 4.6, 4.8
A nivel del hueso maxilar se observan: neumatización de los senos
maxilares. A nivel del hueso mandibular no se observan
alteraciones, ni cercanía con el nervio dentario inferior
A nivel de los dientes, se observa áreas de edentulismo en los
cuatro cuadrantes, IRO compatible con tratamiento de conductos
en las piezas 2.3. IRO cc con restauraciones en piezas 1.7, 1.4,
1.3, 1.2, 1.1, 2.1, 2.2, 2.4.3.5, 4.5. IRO cc perno muñón en pzas.1.3.
IRO cc corona de porcelana en piezas 2.6, 3.7, 4.7
Rebordes alveolares levemente reabsorvidos.
ATM. Las demás estructuras se observan dentro de los parámetros
60
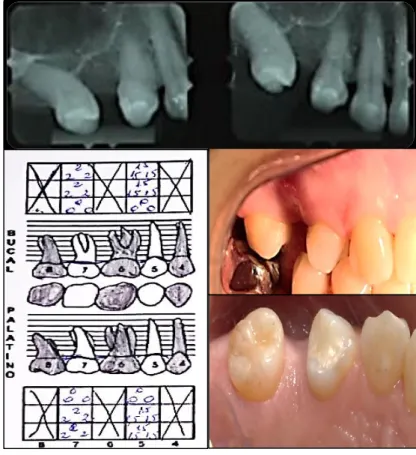
Figura 27: Examen Radiográfico Seriado
Cantidad de pérdidas óseas horizontales: No presenta
Cantidad de pérdidas óseas verticales: No presenta
61 Análisis Tomográfico
Figura 28: Examen Tomografico. Zona edéntula
Correspondiente a Piezas 3.4, 3.6. Se observa una imagen radiolúcida en
la zona apical de la pieza 3.6.
Figura 29: corte axial de la pieza 1.4
La altura del reborde óseo residual en la zona de la Pieza 1.4 es de
11.71mm y el espesor es de 5.80mm. La distancia mesiodistal de la zona
edéntula de la pieza 3.4 es de 7.7 mm., suficiente para la colocación de 1
62 d. EXÁMENES DE LABORATORIO:
63 3.2. Diagnóstico:
Diagnóstico Sistémico
Según la ASA es una paciente clase I (sano)
Diagnóstico estomatológico
General
- Lesión cariosa piezas: 1.5 (D)
- Obturación defectuosa pza. 2.1 (P)
- Restauración con resina pieza 1.7, 1.5, 1.3, 1.2 (MP), 1.1 (M-D),
2.1(M-D), 2.2(M), 2.5, 2.7, 3.8, 3.5, 4.4, 4.5
- Corona metálica piezas: 3.7, 4.7
- Corona de porcelana piezas: 2.6, 2.3
- Espigo interradicular pieza: 1.3
- Sonrisa gingival: Erupción Pasiva Alterada tipo 1-B
- Asimetría de los márgenes gingivales en el sector antero superior
- Desgaste Incisal de las piezas anteriores
- Oclusión alterada (mesioinclinación de pza 4.7 y 3.7)
Periodontal
Gingivitis localizada inducida por placa dental sin factores locales
64
- Condiciones y deformidades mucogingivales alrededor de los
dientes:
Recesión gingival: Clase I de Cairo: Pzas 3.5, 4.5, 3.1, 4.1, 4.2,
3.2
Pérdida de papila: Clasificación de Tarnow Clase I: Piezas 1.3,
1.2, 1.1, 2.1, 2.2, 2.3, 31,41
- Condiciones y deformidades mucogingivales en reborde alveolar
edéntulo:
- Deficiencia de reborde Seibert 3 (Sextante I, IV Y VI)
Implantológico
- Tipo de edentulismo: edéntulo parcial superior e inferior clase III
de Kennedy
- Condición del antagonista: zona dentada
- Características del reborde edéntulo: pérdida de volumen óseo
horizontal y vertical a nivel del sextante I, IV y VI
3.3. Plan de Tratamiento General I. PERIODONCIA
FASE I
65
Fisioterapia y motivación: Uso del Cepillo, hilo dental, colutorio
Profilaxis
Eliminación de factores contribuyentes de placa
FASE II
Gingivectomía en el sextante antero superior
Colocación de implantes dentales arco inferior: pieza: 3.4, 3.6
Colocación de pilares de cicatrización
FASE III
IHO (O´leary), reforzamiento de motivación y fisioterapia.
Mantenimiento.
Control periódico cada 6 meses.
II. CARIELOGIA
Restauraciones con resina en piezas: 1.5, 1.2
III. REHABILITACION ORAL
Carillas de cerámico piezas. 1.2,1.1,2.1,2.2
IV. REHABILITACION SOBRE IMPLANTES
66 3.4. Tratamiento Realizado
Después de la Fase I periodontal. Se procedió a la Primera
Intervención quirúrgica Periodontal:
1° PROCEDIMIENTO QUIRÚRGICO: GINGIVECTOMIA
ANÁLISIS DE SONRISA:
l
6mm
Figura 31: Análisis de Sonrisa
Figura 32: Análisis Gingival, Dentogingival y Dentofacial
3mm
6mm..
67 PARÁMETROS CLÍNICOS:
Cantidad de tejido queratinizado (TQ): 6 mm.
Exposición de encía en sonrisa: 3mm.
Longitud de corona clínica (LC)
Biotipo Periodontal: Grueso
Espacio Biológico:
Tipo de sonrisa: Alta ( X ) Media ( ) Baja ( )
Cantidad de encía expuesta: ≤ 2mm ( ) 2- 4m ( x ) ≥ 4mm ( )
Cantidad de correderas bucales: ≤ 5mm ( X) > 5mm ( )
Tipo y altura del labio: labios altos
Línea gingival: Alta
Posición de los zenit: Planos
Formas dentarias: Cuadradas
Línea de la sonrisa: Alta
SONDAJE
Tabla 1: Medición de Espacio Biológico para una Gingivectomía
Elaboración propia
Pieza 1.3 1.2 1.1 2.1 2.2 2.3
1° SONDAJE D: 1 V:1 M:1 D: 1 V:1 M:1 D: 1 V:1 M:1 D: 1 V:1 M:1 D: 1 V:1 M:1 D: 1 V:1 M:1
68 PASOS CLÍNICOS:
• Preparación del paciente: Enjuague con clorhexidina por 30 segundos. Aislamiento del campo operatorio.
Figura 33: Limpieza del área de la intervención. Anestesia Infiltrativa
En el fondo de surco, y en el paladar
Figura 34: Medición de la profundidad del surco y la anatomía de la
corona con la sonda periodontal
Se coloca un punto sangrante apical al punto del tamaño dental que
69
Incisiones:
Figura 35: Se realiza una incisión a bisel interno
La cual va desde el ángulo línea mesial del diente hasta el ángulo línea
distal de forma festoneada y no incluye la papila interdental. Se realiza una
incisión intracrevicular, para luego retirar el collar gingival por medio de una
cureta.
70
Liberación del Colgajo
Figura 37: El levantamiento de colgajo
Se hace de espesor total se utilizó un sindesmótomo para tratar de
extender el tejido mucoperióstico lo necesario para realizar la osteotomia
Figura 38: Desgaste de hueso con un cincel de hueso
71
Cierre de la herida quirúrgica
Figura 39: Sutura final
EVOLUCIÓN DEL CASO CLINICO
GINGIVECTOMIA
La paciente fue controlada a las 24 horas realizando enjuagues con
clorhexidina al 0.12%
A los 7 días, se retiró la sutura. Comprobándose el cierre de la herida
por primera intención.
72
Después de 2 meses se le realizó unas nuevas carillas de resina
La paciente fue controlada durante un periodo de 1 año, sin presentar
complicaciones durante este tiempo.
73
Tabla2: Comparación de Indicadores
Elaboración propia
Pieza a tratar Datos Preoperatorios
Datos Posoperatorios
Profundidad de Sondaje
1.3 D: 1; V:1; M:1 D:3 V:3; M:3
1.2 D: 1; V:1; M:1 D: 2; V:3; M:2
11 D: 1; V:1; M:1 D: 3; V:2; M:3
2.1 D: 1; V:1; M:1 D: 3; V:2; M:3
2.2 D: 1; V:1; M:1 D: 3; V:2; M:3
2.3 D: 1; V:1; M:1 D: 3; V:3; M:3
Ancho de encía adherida
1.3 7 5
1.2 8 7
11 7 6
2.1 7 6
2.2 8 6
2.3 6 6
Longitud de corona final
1.3 9 10
1.2 7.5 9
11 8 10
2.1 8 10
2.2 7.5 9
2.3 10(corona) 10(corona)
Ubicación del cénit final
1.3 Distal Distal
1.2 Medio Medio
11 Medio Distal
2.1 Medio Distal
2.2 Medio Medio
2.3 Distal Distal