IMPLEMENTACIÓN DE UNA SALA RADIOLÓGICA
CON EQUIPO DE RAYOS X DIGITAL
INFORME DE SUFICIENCIA
PARA OPTAR EL TITULO PROFESIONAL DE:
INGENIERO MECÁNICO ELÉTRICO
PEÑA LOYOLA ELVIS HAMIL TON
PROMOCION 2006-1
LIMA-PERU
ÍNDICE
PRÓLOGO
CAPITULO 1 ... : ... 3
INTRODUCCIÓN
1
.
1 Antecedente
1.2 Objetivo
1.3 Alcances
1.4 Justificación
1.5 Limitaciones
CAPITULO 2 ... 7
ASPECTOS GENERALES
2.1 Rayos x
2.2 Equipo convencional de rayos x
2.3 Equipo digital de rayos x indirecta (CR)
CAPITULO 3 ... 18
PROTECCIÓN RADIOLÓGICA ACTUAL EN SALAS DE RAYOS X
3.1 Principios básicos de la radioprotección
3.2 Dosis
3.3 Limites de dosis permitida en la protección radiológica
3.4 Exposición
3.5 Instrumentos de medición de dosis
3.6 Identificación de los efectos biológicos de los rayos x
3. 7 Efectos estocásticos o a largo plazo
3.8 Efectos determinísticos o a corto plazo
CAPITULO 4 ... 32
IMPLEMENTACIÓN DE SALA RADIOLÓGICA CON EQUIPO DE RAYOS
X DIGITAL
4.1 Blindaje en instalaciones de rayos x
4.2 Calculo de barrera protectora primaria
4.3 Calculo de barrera protectora secundaria
4.4 Calculo de iluminación de sala por método de los lúmenes
4.5 Calculo de puesta a tierra
4.6 Esquemas de conexión a tierra para sala radiológica
4. 7 Transformador de aislamiento
III
CAPITULO 5
... 62
ANÁLISIS ECONÓMICO
5.1 Análisis de costos
5.2 Cálculo del VAN y TIR
Conclusiones
Bibliografía
Anexos
Reglamento de Seguridad Radiológica
Requisitos de Protección Radiológica en diagnostico Medico con rayos x
Ley N
º28028-Ley de Regulación del Uso de Fuentes de Radiación
La radiología es en la actualidad una parte esencial de la práctica médica
diaria, y es la mayor fuente de exposición a radiación artificial para la
población.
Los avances tecnológicos tanto de equipamiento como en radiología digital
han tenido un fuerte impacto en la práctica radiológica, incluyendo mejoras
en la calidad de imagen, reducción de dosis y un amplio rango de
aplicaciones disponibles que dan lugar a un mejor diagnóstico y tratamiento.
Sin embargo, los principios básicos de la formación de imagen con rayos X y
los riesgos asociados con la exposición a estos rayos permanecen
inalterables.
Los rayos X son potencialmente peligrosos y tienen la capacidad de alterar
células y tejidos por lo que todos los procesos que incluyen su utilización
deben ser gestionados con sumo cuidado.
Con instalaciones bien diseñadas, equipos mantenidos y usando
.
procedimientos de formación adecuados para los operadores, se pueden
minimizar las dosis innecesarias para los pacientes, los trabajadores
expuestos y el público, sin que se reduzca la información médica que se
precisa.
Para este fin la estructura del presente informe, es el de brindar una
2
seguridad radiológica hospitalaria para la protección al público, trabajadores
y estudiantes que se encuentran en los alrededores de la sala de rayos x,
también analizamos los riesgos debido a las instalaciones eléctricas ya que
las corrientes eléctricas aunque sean pequeñas pueden tener
consecuencias mortales en un paciente que está en estado crítico. Por otra
parte, se anexan las normas establecidos por el Instituto Peruano de
Energía Nuclear (IPEN).
El informe de suficiencia presenta los siguientes resultados:
Capitulo 1:
Incluye la justificación, objetivos y antecedentes del informe de
suficiencia.
Capitulo 11:
Incluye los términos y definiciones, descripción del avance en
equipos de rayos x convencionales y digitales.
Capitulo 111:
Incluye teoría que ayudan a solucionar el planteamiento del
problema a la hora de instalar un equipo de rayos x que es la protección
radiológica y eléctrica de la sala para el paciente, operario y público en
general.
Capituló VI:
Incluye el desarrollo práctico de la implementación de la sala
de rayos x en el aspecto de protección radiológica y seguridad eléctrica.
Capitulo V:
Incluye el análisis económico.
Finalmente se exponen las conclusiones correspondientes, asimismo se
1.1
ANTECEDENTES
INTRODUCCIÓN
La protección radiológica es una disciplina científica moderna, y joven en el
tiempo, pues nació con posterioridad a los descubrimientos de Roengen en
1895 y a los trabajos siguientes de Henri Becquerel, los esposos Curie y de
Villard a principios del siglo XX. Estos descubrimientos de las radiaciones
ionizantes, fenómeno físico desconocido hasta entonces (Roentgen
descubrió los rayos X, Becquerel la radiación natural, los esposos Curie el
radium y Villard, los rayos gamma) conmocionaron las ciencias físicas y
médicas. Los primeros se nombraron Rayos X, por ser algo desconocido.
Como desconocido al fin, se ignoraba todo sobre ellos y había que empezar
a conocerlos y a estudiarlos. Se descubrió tempranamente que eran útiles
en el tratamiento del cáncer, que hasta entonces sólo se trataba sin éxito,
con cirugía en lesiones localizadas y con emplastos de hierbas, grasas
4
Pero también se descubrió que, al igual que podían curar el cáncer, podían
producirlo. Eran peligrosos, pero no se podía prescindir de ellos, como
solucionar el problema, sencillamente protegiéndose de ellos. Así surgió la
protección radiológica, cuando el hombre elaboró las medidas sanitarias
para protegerse de su acción nociva.
Algunos de los descubridores y estudiosos de las radiaciones pagaron muy
caro este desconocimiento. Varios de ellos murieron de cáncer como
Becquerel, Bergognié (quien con Tribondeau estudiaba sus efectos en el
cuerpo humano y elaboró las primeras leyes de la radiosensibilidad), el cual
adquirió carcinoma espinocelular en las manos que hizo metástasis
ganglionar, sufrió varias operaciones mutilantes y al final murió de cáncer
pulmonar metastásico. La propia María Curie falleció de leucemia.
Apenas descubiertos los rayos X, su uso se generalizó en los hospitales y
laboratorios del mundo entero. A comienzos de nuestro siglo los tubos de
rayos X se producían masivamente y se distribuían a todos los países. Por
tratarse de fenómenos recién descubiertos, cuya naturaleza ni siquiera se
entendíátotalmente, no se tomaban precauciones y fueron muchos los que
sufrieron los efectos negativos de una exposición excesiva e incontrolada.
Las personas más expuestas a estas nuevas formas de radiación fueron los
1.2
OBJETIVO
Implementar una sala radiológica con equipo de Rayos X digital debido al
notable incremento de nuevas instalaciones en el Perú cuyo uso masivo e
imprudente puede representar un riesgo para la salud de los usuarios de
estas tecnologías teniendo en cuenta la seguridad, protección radiológica y
riegos eléctricos que puedan tener consecuencias fatales al paciente, para
obtener diagnósticos más rápidos y seguros mediante las imágenes
digitales.
1.3
ALCANCES
Esta implementación de sala radiológica para el equipamiento de un equipo
de rayos X digital su alcance comprende a todas las prácticas e
intervenciones que se realicen o vayan a realizarse en territorio nacional y
determine la Autoridad Nacional teniendo en cuenta el reglamento de
seguridad radiológica, la Ley N
º28028 (Regulación del uso de fuentes de
radiación ionizante) y la norma técnica IR.003.2012
"
Requisitos
de
protección radiológica en diagnostico medico con rayos X", conforme se
especifica en el reglamento del IPEN.
1.4 JUSTIFICACIÓN
En el Perú, en los últimos años con el incremento del uso de equipos
emisores de radiaciones ionizantes, así como de modernas técnicas que
aplican radiaciones para el tratamiento y diagnóstico de enfermedades, las
autoridades se han visto en la necesidad de otorgar mayor importancia a
6
Existe desinformación, pues no se cuenta con los parámetros físicos que
debe emplearse para proteger a los pacientes y trabajadores expuestos a
estas radiaciones.
En radiodiagnóstico es preciso tener muy en claro el tipo de infraestructura,
los parámetros mínimos aceptados para su normal funcionamiento.
En los últimos años la mayoría de instituciones
.
de salud está renovando sus
equipos emisores de radiaciones, esto representa mayor responsabilidad a
la hora de cumplir con los criterios de seguridad radiológica, ya que si bien
estos equipos mejoran los resultados, emiten en la mayoría de los casos
radiación superior a la que podría generarse con equipos antiguos.
El equipo de rayos X digital permite tratamientos más rápidos y favorece al
medio ambiente al no utilizar químicos ni placas radiográficas pero como
todo equipo eléctrico implica para el paciente, un riesgo de accidente por
descarga eléctrica, ya que las corrientes eléctricas aunque sean de pequeña
magnitud pueden tener consecuencias en la salud, se plantea limitar las
corrientes de fuga, desde el punto de vista de la conectividad entre el
paciente y el equipo.
1.5 LIMITACIONES
Dentro de las limitaciones que tenemos podemos mencionar:
•
La técnica radiológica dependerá de operador del equipo.
•
Las circunstancias de cada paciente según sea su estado de salud.
•
La experiencia y capacitación del médico.
2.1
RAYOS X
ASPECTOS GENERALES
Los Rayos X son radiaciones electromagnéticas (fotones) ionizantes; tienen
su origen en las órbitas electrónicas de los átomos, a diferencia de las
radiaciones Gamma cuyo origen es en el núcleo del átomo, o sea, estos
últimos sólo se pueden originar mediante un proceso nuclear radiactivo,
mientras que los rayos X se pueden generar por un proceso eléctrico, no
radiactivo como ocurre en los tubos de rayos X de los equipos de
radiodiagnóstico médico.
8
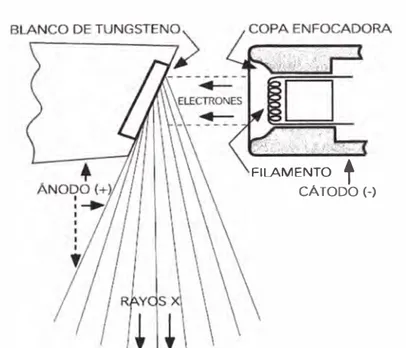
Los rayos X son producidos en el tubo de rayos X, el que está constituido
por un tubo de vidrio con alto vacío.En un extremo se coloca el electrodo
negativo (cátodo) y en el otro extremo el electrodo positivo (ánodo). El
cátodo es de tungsteno, el que a temperaturas elevadas emite electrones,
mediante el proceso denominado emisión termoiónica. El ánodo está
constituido por una gruesa barra de cobre al extremo de la cual se coloca un
blanco de tungsteno. Cuando se aplica un alto voltaje entre el ánodo y el
cátodo, los electrones son acelerados alcanzando altas velocidades,
chocando entonces contra el blanco. Los rayos X son producidas por
abrupta desaceleración de los electrones al pasar por las cercanías del
núcleo de tungsteno. Los rayos X salen por una ventana de vidrio delgado
en el tubo. Ver Figura N
º2.1
FILAMENTO
t
CÁTODO(-)2.2 EQUIPO CONVENCIONAL DE RA VOS X
Los equipos de tecnología convencional son los que utilizan las películas
(placas) radiográficas.
En los últimos cien años se ha venido utilizando la película radiográfica para
capturar las imágenes de Rayos X, que pasan al revelado mediante un
proceso químico y finalmente se visualiza al trasluz de un Negatoscopio
para emitir un diagnóstico.
Los precios de las películas se van incrementando anualmente en un 25%
por dos razones: la primera, que sus componentes son derivados del
petróleo y plata, y la segunda causa es la disminución en la oferta, se han
cerrado fabricas que producían películas análoga y los fabricantes
tradicionales están convirtiendo a sus clientes, a modelos de impresión
digital a través de CR, con el agravante para los servicios de radiología, que
estas películas son dos veces más costosas que las análogas.
En los equipos hay tres principales indicadores o variables que nos
expresan las características esenciales de la calidad y formación del haz de
rayos X, así como del tiempo por el que éstos, se producen. Estos son:
� Kilovoltaje (Kvp): Expresa la potencia y el nivel energético del haz
de fotones de rayos X; a mayor Kvp, mayor energía, también
relacionada con la dosis, pero indica asimismo el poder de
penetración de los rayos.
� Miliamperaje (mAs): expresa "la cantidad" de haces que se forman,
es decir, un aumento de la corriente provoca un aumento del número
de fotones de rayos X por unidad de área y tiempo.
� Tiempo (t): expresa el tiempo de emisión del haz de radiación; a
•
10
Altos kVp y mAs significan mayor necesidad de blindaje.
Los equipos convencionales de radiodiagnóstico médico operan
normalmente en un rango de potencial de voltaje entre los 30 a 150 Kv, con
una corriente de tubo entre los 1 O y 20 a 500 o más mA y un tiempo de
emisión de rayos variable según el tipo de examen que se vaya a realizar,
por lo general, de fracciones (centésimas) a segundos
La película radiográfica
La película radiográfica está compuesta por:
La emulsión fotográfica: es el elemento sensible tanto a la radiación
ionizante como a la luz y está fijada a la base por una fina lámina adhesiva
que impide su desprendimiento de la misma. La emulsión fotosensible
consta de dos elementos básicos: los cristales de haluros de plata y la
gelatina en la que estos se encuentran dispersos y uniformemente
distribuidos. La gelatina que compone el medio en la que se van a colocar
los granos de la emulsión fotográfica, es un coloide proteico de origen
vacuno. Se fabrica a partir de pieles y huesos que tras su cocción da lugar a
la formación de un líquido gelatinoso en donde se pueden distribuir
homogéneamente los cristales de la emulsión fotográfica.
Los tres halogenuros más importantes en la fabricación de una película
radiográfica son:
� Bromuro de plata, (AgBr)
� Cloruro de plata, (AgCI)
� Yoduro de plata, (Agl)
La reacción química que se utiliza para la fabricación de la emulsión
AgN03 + KX
--->
AgX+ KN03
Nitrato de Plata+ (bromuro, cloruro, ioduro) de Potasio dará el haluro de
Plata + Nitrato Potásico.
La base o soporte de la película: Es el material rígido sobre el que se coloca
la emulsión fotográfica.Ver Figura N
º2.2.
Figura N
º2.2 Equipo rayos X convencional
2.3 EQUIPO DIGITAL DE RA VOS X INDIRECTA (CR)
El término abreviado CR deriva de la denominación en inglés Computed
Radiography.Esta tecnología es una de las tecnologías más asentadas en el
campo de la radiología digital, fue introducida por el fabricante japonés Fuji
el año 1981.Los componentes del CR son tres:
•
Placas de Fósforo
Las pantallas (placas) de fósforo son el medio de digitalización, éstas se
•
12
en el Equipo de Rayos X, específicamente en el Bucky de la mesa o del
estativo vertical en reemplazo de las películas convencionales.
Luego de recibir los disparos de Rayos X, la pantalla de fósforo se traslada
manualmente al equipo CR. El traslado es un proceso similar al que se hace
actualmente con la placa radiográfica convencional que se lleva al
Procesador Automático de Películas, pero el CR no requiere cuarto oscuro
para el revelado.
La desventaja es que se van degradando las pantallas de fósforo.
Digitalizador CR
El principio de funcionamiento de un equipo CR está basado en un
dispositivo emisor de láser que hace un barrido a la pantalla de fósforo, la
cual ha sido trasladada manualmente del equipo de Rayos X al equipo CR.
La pantalla de fósforo, como vuelve a su estado inicial de energía, se puede
volver a usar.
•
Consola de Visualización del Tecnólogo
El equipo Digitalizador CR está conectado a una Consola para que el
tecnólogo identifique al paciente, realice anotaciones, mediciones y visualice
de inmediato las imágenes recién adquiridas.
Esta consola tiene características de una computadora, puede ser
incorporada al CR por el fabricante de este último o puede ser una
Digitalizador CR
Pantallas (placas)
,I de fósforo
Figura N
º2.3 Equipo digital de rayos x indirecta (CR)
2.4 EQUIPO RA
vos
X DIGITAL DIRECTA CON DETECTOR
eco
El Detector CCD es único y de alta densidad, está incorporado al Equipo de
Rayos X, en algunos casos se encuentra direccionado con el Tubo de Rayos
X mediante un soporte tipo "U", tal muestra en la figura N
º2.4.
•
14
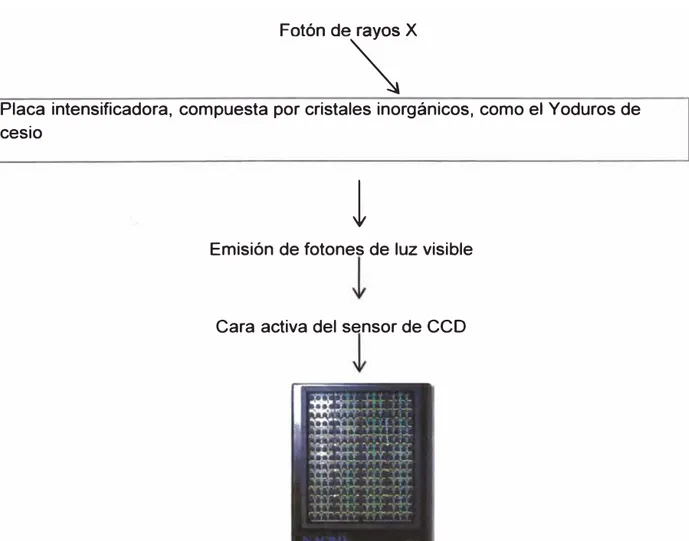
Tecnología del Detector CCD
El Detector está compuesto por una placa intensificadora de luz (scintillator)
acoplada mediante fibra óptica a sensores de
eco.
La placa scintillator se coloca delante de la cara activa del CCD, es la que
recibe los Rayos X y hace de conversor fotónico: por cada fotón de Rayos X
que interacciona con la placa scintillator, ésta emite una buena cantidad de
fotones del espectro visible, a los cuales son sensibles los elementos del
eco.
En la figura N
º2.5 vemos la Incidencia de los Rayos X en el Detector
ceo.
Fotónde�X
Placa intensificadora, compuesta por cristales inorgánicos, como el Yoduros de
cesio
l
Emisión de fotones de luz visible
Cara activa del sensor de
eco
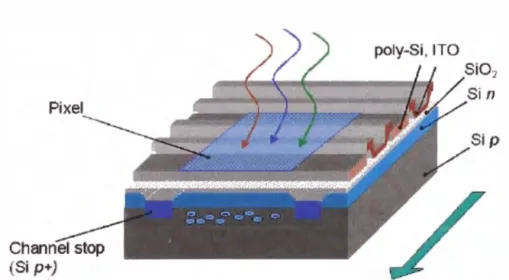
La captación de la imagen con el sensor CCO es similar a la tecnología de
las cámaras fotográficas digitales. Cada sensor de imagen
eco
está
compuesto por millones de pequeños semiconductores de silicio que
conforman células fotoeléctricas, como el la figura N
º2.6, los cuales captan
los fotones de luz y los convierten a energía eléctrica, comportándose
también como condensadores de almacenamiento eléctrico
.
A mayor
intensidad de luz, más carga eléctrica existirá.
Figura N
º2.6 Célula fotoeléctrica del sensor
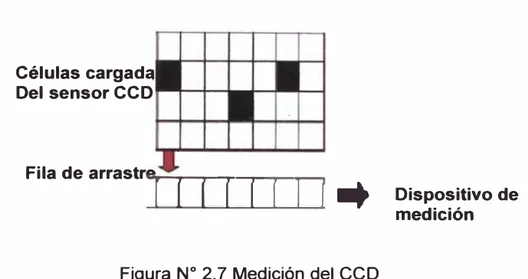
eco
El tamaño de cada célula está en el orden de 25 - 200 micras. Para la
medición no se accede directamente a cada elemento o celda, ya que se
necesitaría demasiado cableado.
El método de lectura se basa en medir la carga de los elementos que están
en las filas desplazándolos a una "fila o columna de arrastre", que a su vez
Células cargad�
Del sensor CCD
16
Fila de arrastre
-r ...
, ,-r-r
-r
-i
r
-Figura N
º2. 7 Medición del CCD
2.5 VENTAJAS DE LA RADIOLOGÍA DIGITAL
Dispositivo de
medición
• Aumenta la capacidad de Atención de 2 a 20 veces.
• Aumenta la capacidad diagnóstica (telemedicina).
•
Mejora la percepción de Calidad del paciente.
•
Manejo Digital de Imágenes (Hospital Digital)
•
Detector Simple de larga durabilidad.
•
Calidad de Imagen
•
Disminuye perdidas en revelado.
• Disminuye repetición de estudios.
• Disminuye Dosis de Exposición del Paciente.
•
Disminuye costo de revelado (almacenamiento, distribución, manejo,
agua, químicos y películas).
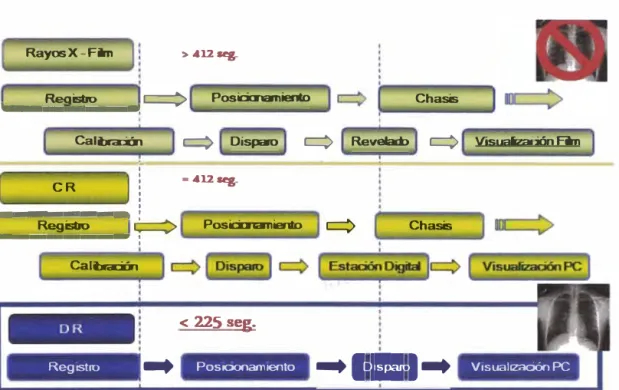
•
En comparación de tiempo con respecto a otras tecnologías su velocidad
Rayos X-Film >412Rg
-Regisbo
e==>
Posicianamier*>... ---�
ChasisCalba:iórl
e:::>
Disparoq
Revee:bq
Visuaizac:iñnFilmCR
,·
¡ =412Rg
-l 1 1 ""'"""" ... """"'""""""""'--. 1
e;::::::>
Posicianamier*>Q
Regisbo Chasis
---:
Calibación< 225 seg
.
Registro
...
Pos IOOflam1ento•l·i+ii:·--
V1suahzaaón PCCAPITULO 3
PROTECCIÓN RADIOLÓGICA ACTUAL EN SALAS DE
RAYOS X
En el Perú hay más de 5000 equipos de rayos X funcionando en diversos
centros de salud públicos y privados, pero la radiación ionizante ya se usa
también en otros sectores económicos como la industria de la minería y la
producción de alimentos .Esto trae como consecuencia que miles de
personas diariamente estén expuestas a estos elementos.
El problema de salud que se genera por el mal uso de la radiación, sin
protección adecuada, ocasiona en las personas desde lesiones a la piel que,
luego de un lapso de entre 1 O y 15 años, se puede convertir en cáncer o
transmitir una carga genética a su descendencia como veremos en el
capítulo.
Para especialidades como radiodiagnóstico y medicina nuclear contamos
con la Ley N
º28028-Ley de Regulación del Uso de Fuentes de Radiación
Ionizantes, su respectivo Reglamento (DS-039-2008-EM), el Reglamento de
seguridad Radiológica (DS-009-97-EM) y la última norma técnica aprobada
radiológica en diagnostico medico con rayos X" practica con radiaciones que
debe estar reglamentada todo está como anexos.
3.1
PRINCIPIOS BÁSICOS DE LA RADIOPROTECCIÓN
Los principios básicos de la radioprotección recomendados por la Comisión
Internacional de Protección Radiológica (ICRP) para las exposiciones
médicas, son:
•
La Justificación
Es el primer paso en la protección radiológica. Se acepta que una
exposición en el área de la Salud, no se justifica sin una indicación clínica
válida basada en un análisis riesgo beneficio, en otras palabras el beneficio
que aporte debe ser superior al riesgo de exposición.
•
Optimización
La protección y seguridad se optimizarán de forma que la magnitud de las
dosis individuales, el número de personas expuestas y la probabilidad de
sufrir exposiciones, sean las más bajas que razonablemente puedan
alcanzarse, considerando debidamente los factores sociales y económicos
prevalentes del país.
•
Limitación
Las exposiciones normales de personas no superarán los límites legales
establecidos, garantizando la seguridad del público en general y de los
20
3.2
DOSIS
La dosis es una medida de la radiación que recibe o absorbe un medio y
que se utiliza indistintamente para expresar dosis absorbida, dosis
equivalentes o dosis efectiva.
•
Dosis absorbida
•
Los daños de·
la radiación sobre un tejido depende de la energía que
absorbe, es decir de la dosis absorbida, la que se define con la expresión
D = dE/ dm
Donde dE es la energía media entregada por la radiación ionizante en un
elemento de volumen dm, que es la masa existente en ese volumen.
La dosis absorbida se mide en Gray (Gy), definida como joules (J) por
kilogramo (kg):
Dosis Equivalente (HT)
1Gy = 1J/kg.
Dosis absorbida en un órgano o tejido multiplicada por el correspondiente
factor de
_
ponderación de la radiación, es decir:
HT,R = WR DT,R
DT
R :dosis absorbida media para la radiación R en el órgano o tejido T
WR
:
factor de ponderación de la radiación R, según indica la tabla 3.1
.
•
Tabla N
º3.1 Factores de ponderación por tipo de radiación y energía
Tipo de energía de la radiación
Fotones
Electrones
neutrones :
<
10 KeV
de 10 KeV a 100 KeV
> 100 KeV a 2 Me V
>
2
MeV a 20 MeV
> 20 MeV
partículas alfa, fragmentos de fisión,
núcleos oesados
Dosis Efectiva (E)
factor de ponderación
(WR)
1
1
5
10
20
10
5
20
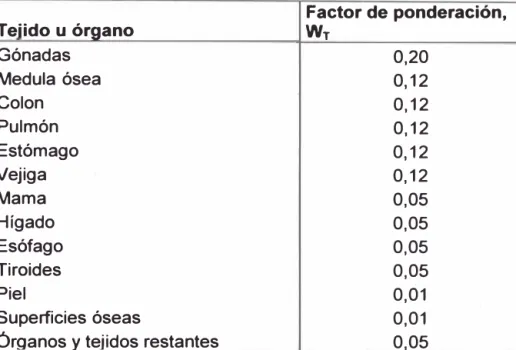
Suma de las dosis equivalentes en el tejido, multiplicado cada una por el
factor de ponderación apropiado para el tejido correspondiente:
HT
:
dosis equivalente en el tejido T .
w
T:
factor de ponderación para el órgano o tejido T, según se especifica en
la tabla 3:2 .La unidad de la dosis efectiva es el sievert (Sv), definida como
22
Tabla N
º3.2. Factores de ponderación de tejidos y órganos
Factor de ponderación,
Tejido u órgano
WTGónadas
0,20
Medula ósea
0,12
Colon
0,12
Pulmón
0,12
Estómago
0,12
Vejiga
0,12
Mama
0,05
Hígado
0,05
Esófago
0,05
Tiroides
0,05
Piel
0,01
Superficies óseas
0,01
Órganos y tejidos restantes
0,05
3.3 LÍMITES DE DOSIS PERMITIDA EN LA PROTECCIÓN
RADILÓGICA
La clasificación de las personas en función de los riegos a las radiaciones
ionizantes es la siguiente:
� Trabajador expuesto (TE): se considera a aquellas personas
sometidas a una exposición a causa de su trabajo derivada de las
practicas con equipos de rayos x.
� Personas en formación y estudiantes: son aquellas personas que,
no siendo trabajadores expuestos, reciben formación o instrucción en
el seno o fuera de la empresa para ejercer un oficio o profesión,
relacionada indirectamente o directamente con actividades que
pudieran implicar exposición a las radiaciones ionizantes.
� Miembros del público: se define como a cualquier individuo de la
trabajadores expuestos y estudiantes durante sus horas de trabajo
habitual y las personas sometidas a exposición por tratamiento
médico y exposiciones voluntarias para ayudar a pacientes o
participar en programas de investigación médica o biomédica.
)"' Población en su conjunto: es la conectividad formada por los
trabajadores expuestos, personas en formación y miembros del
público.
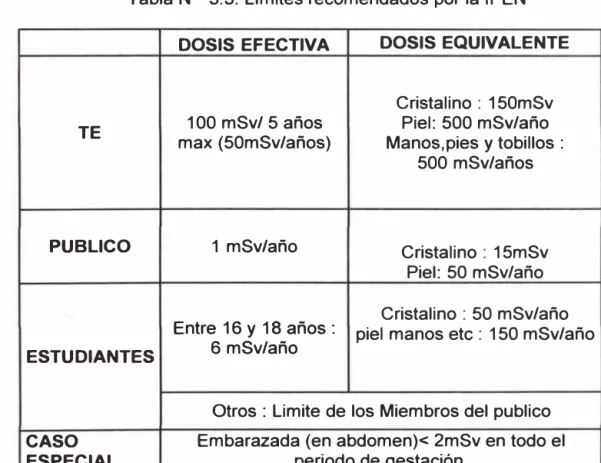
Tabla N
º3.3. Límites recomendados por la IPEN
DOSIS EFECTIVA
DOSIS EQUIVALENTE
Cristalino
:
150mSv
TE
max (50mSv/años)
100 mSv/ 5 años
Manos,pies y tobillos:
Piel: 500 mSv/año
500 mSv/años
PUBLICO
1 mSv/año
Cristalino
:
1 SmSv
Piel: 50 mSv/año
Cristalino
:
50 mSv/año
Entre 16 y 18 años:
piel manos etc
:
150 mSv/año
ESTUDIANTES
6 mSv/año
Otros: Limite de los Miembros del publico
CASO
Embarazada (en abdomen)< 2mSv en todo el
ESPECIAL
periodo de gestación.
La unidad de la dosis efectiva y equivalente es el sievert (Sv) y es la misma
que se emplea para la dosis absorbida, julio por kilogramo, sin embargo se
24
está hablando de esta magnitud y de la dosis absorbida (magnitud que no
tiene en cuenta posibles efectos biológicos).
Para caso de los rayos x, por tratarse de fotones, el sievert (Sv) seria
numéricamente al gray(Gy).
3.4 EXPOSICIÓN
Si se tiene una fuente radiactiva, esta genera una exposición, X, la que se
mide como la carga eléctrica Q generada dividida entre la masa m de aire
en que se produce, es decir,
X=Q/m
Donde Q está dada en coulomb y m en kilogramos. La unidad de
exposición sería la cantidad de rayos X o y que producen 1 coulomb de
carga por kg de aire:
1 unidad X = 1 C/kg de aire.
Esta unidad es adoptada por la facilidad para medir la ionización en el aire
inducida por la radiación. Pero ello es cierto para rayos con energías entre
algunos keV y unos 3 MeV. Para valores mayores de energía se usa las
unidades de watts por segundo y por m
2•La unidad de exposición puede convertirse a unidades de energía absorbida
por unidad de masa de aire, usando el hecho de que el promedio para
generar un ion es 34 eV y que ello corresponde a una carga de 1,6x 10-
19coulombs. Implica que
1 unidad X = 34Gy en aire.
A menudo se habla de roentgen (R) como la exposición que da lugar una
carga de ionización de una unidad electrostática (SC) en un cm3 de aire.
•
1 R
=
1SC / O, 0012939
=
2, 58
x10-
4C/kg.
La relación entre una unidad de exposición X y el roentgen es
1 unidad X
=
3881 R.
Relación entre exposición y dosis
La absorción de energía de la radiación es aproximadamente proporcional a
la densidad electrónica del medio.
Dado que la exposición esta medida por la absorción en el aire, cuya unidad
corresponde a 34 Gy en aire, y la dosis es la absorción por un tejido,
entonces en un punto de tejido, la tasa de dosis será:
D = 34 x
(
µ
mP
a/µ
aP
m) x X( G/s)
donde µª y µm
son los coeficientes de absorción de energía del aire y el
tejido,
respectivamente; y P
ay P
mlas densidades del aire y del tejido,
respectivamente.
Entre O, 1.
y 1 O Me V, la absorción se da por interacción Compton y la sección
eficaz de esta interacción depende de la densidad electrónica del medio
absorbente, por lo que la tasa de dosis es aproximadamente constante.
Para valores menores de energía, la interacción es predominantemente
fotoeléctrica, cuya sección eficaz aumenta con el número atómico del medio
absorbente.
•
Dosis total
Si Do es la tasa de dosis inicial, después de un tiempo será
D = Do e-·V
26
DT =
f
Ddt
Lo que resulta
Si el tiempo es alrededor de 6 periodos de semidesintegracion, este es
considerado infinito, por lo tanto en ese tiempo la dosis total seria
La taza de dosis en el punto p debido a toda la distribución radioisotópica en
el tejido es
D
p=CT J e-µ(/ r2 dV
Donde V es el volumen del tejido.
3.5
INSTRUMENTOS DE MEDICIÓN DE DOSIS
•
Para saber qué cantidad de radiación recibimos, los pacientes, los
trabajadores ocupacionalmente expuestos y el público en general durante la
aplicación de las radiaciones ionizantes en la práctica médica se usan los
dosímetros.
Los dosímetros son dispositivos por medio del cual, se evalúa la cantidad de
energía depositada por radiación externa en un individuo o en un ambiente
particular.
Dosimetría personal
Los dosímetros personales sirven para medir, evaluar y registrar las dosis
recibidas por las personas expuestas a radiaciones ionizantes en función de
su trabajo, acción que contribuye a proteger su salud en relación con los
posibles efectos biológicos. De esta manera se garantiza que
individualmente se cumple con los Límites de Dosis establecidos en el
,., ,¡'
Reglamento de Seguridad Radiológica vigente y por tanto que los riesgos
individuales se mantienen dentro de márgenes aceptables. Esto permitirá
evaluar en forma continua la idoneidad de las medidas de protección
existentes en cada instalación, seguir su evolución a lo largo del tiempo y
obtener datos que permitan la comparación con los niveles de protección en
instalaciones análogas; evaluar la dosis colectiva, a fin de estimar el impacto
radiológico de una determinada instalación o actividad y proporcionar una
base de datos que posibilite la realización de estudios estadísticos y
epidemiológicos.
� Dosímetros de película
Los dosímetros de película se basan en los efectos de los rayos X en
las películas, que son similares a los efectos de la luz en las
películas de fotógrafa, usados desde los años 40, sobre todo para
medir la irradiación en todo el cuerpo.
� Cámaras de ionización de bolsillo
Cuando se desea conocer inmediatamente la dosis recibida se
puede usar las cámaras de ionización de bolsillo. La desventaja de
este tipo de monitor es que requiere calibración diaria y si la dosis
excede el rango del dosímetro no se puede determinar la cantidad de
exposición adicional.
� Dosímetros termoluminiscencia (de TLD)
Los dosímetros termoluminiscente o TLD son los más usados
28
a causa de la exposición a la radiación, y no sufren cambio alguno,
hasta que dichos cristales son sometidos al calentamiento. Una vez
calentado, la energía almacenada es liberada en forma de luz, la
cual puede medirse y relacionarla con la exposición a la radiación
recibida. Ver Figura N
º3.1.
OosilM1ria .. crimllnl>
<..-i>
OosllMtria OI IWIO (opcloMI)3.6
IDENTIFICACIÓN DE LOS EFECTOS BIOLÓGICOS DE LOS
RAYOS X
Desde el punto de vista radiológico, los efectos de la radiación pueden ser
estocásticos o determinísticos.
El problema que se tiene que solucionar en el aspecto biológico con la
protección radiológica son:
� Se tiene que prevenir efectos deterministas con la protección
radiológica.
� Limitar la probabilidad de efectos estocásticos.
3.7
EFECTOS ESTOCÁSTICOS O A LARGO PLAZO
Aquellos cuya probabilidad de producirse, (no su gravedad), es función de la
dosis la cual crece conforme ésta aumenta. No poseen umbral de aparición
y se manifiestan un tiempo posterior a la irradiación. Estos efectos son
básicamente la inducción de cáncer y los genéticos, aunque se asocia
también la disminución del coeficiente intelectual en niños irradiados.
Entre los .efectos tardíos se tiene el cáncer que frecuentemente ataca el
sistema hemopatico, tiroides, hueso y piel. El tumor puede aparecer unos 5
a 20 años después de la sobreexposición, la leucemia entre los médicos y
radiólogos que han usado rayos X se observa una mayor proporción de
casos de leucemia en comparación con los que no lo han utilizado.
La Inducción de cáncer fatal en la población: 5 en 100 por cada Sv.
Los Efectos hereditarios en la población: 1 en 100 por cada Sv.
La reducción de Coeficiente de Inteligencia: 30 punto por Sv (8va. - 15
ª.
30
Probablltd1d de ocurrenda
t"•
1.0 2.0 Dosis (Gy)
Figura N
º3.2 Efectos estocásticos
3.8
EFECTOS DETERMINÍSTICOS O A CORTO PLAZO
Como consecuencia de la irradiación de un tejido con una dosis alta se
produce la muerte de cierto número de células que no pueden ser restituidas
mediante el mecanismo normal de proliferación celular. Suponen la
disfunción de órganos y tejidos en concordancia con la dosis administrada
siempre que se supere un umbral de dosis específico para éstos.
Para dosis de 3 a 4 Gy aparecen efectos hemopaticos, caracterizados por
depresión de la medula ósea, nauseas, vómitos, malestar y fatiga. Entre la
segunda y tercera semana se pierde el cabello, en uno o dos meses el
irradiado muere.
Con una dosis de 8 Gy, se produce el síndrome gastrointestinal,
abruptamente aparecen los efectos hemopaticos, con nauseas, diarrea y
Con una dosis mayor de 15 Gy se produce daños del sistema nervioso
central y de otros órganos. El irradiado pierde el conocimiento y muere en
horas o días a consecuencia de edema cerebral.
Los órganos reproductores son particularmente sensibles. Aun a dosis tan
bajas como 0.5 Gy a los testículos, se compromete su funcionabilidad,
pudiendo producirse la esterilidad permanente, en adultos, con dosis entre 3
y 5 Gy
.
En las mujeres la irradiación sobre los ovarios puede producir
esterilidad temporal a una dosis de 0.6 a 4 Gy. La esterilidad permanente se
producirla con dosis de
2.5 a 1 O Gy (dosis única) o con una dosis de 6 Gy (dosis fraccionada). Ver
Figura 3.3.
IOOt----50
D il CGw
CAPITULO 4
IMPLEMENTACIÓN DE SALA RADIOLÓGICA CON
EQUIPO DE RAYOS X DIGITAL
4.1
BLINDAJE EN INSTALACIONES DE RA VOS X
Las barreras de protección contra los rayos X, dependiendo de la situación,
estará constituida por plomo, concreto o mezcla de concreto con baritina.
El blindaje es diseñado para que la dosis sobre una persona fuera de la
habitación de rayos X sea limitada a 1 mSv por semana en áreas
controladas, por el operador, y de O, 1 mSv por semana en áreas no
controladas, fuera de la jurisdicción de operador. Los diseños deben tomar
en cuenta que los límites anuales de dosis es de 20 mSv para personas
ocupacionalmente expuestas y de 1 mSv para no expuestas
•
•
•
Carga de trabaio semanales
(W)
Se define por el cociente (mA.min/sem )
Tensión kvp
100
Carga semanal ( mA.min/sem)
160
-125
150
Factor de uso (U)
.
80
40
Es la fracción de la carga de trabajo para el cual es haz útil está dirigido
hacia el lugar considerado a proteger:
Barreras primarias
�
Suelo
:
1
Barreras secundarias
1
El factor de ocupación ( T)
Paredes
0,25
Es el factor por el cual hay que multiplicar la carga de trabajo. El factor de
ocupación está relacionado con las zonas que se desea proteger.
� T = 1 para ocupación total, como oficinas laboratorios, talleres, etc.
� T = 0.25 para ocupación parcial, como los corredores, ascensores,
etc.
� T = 0.0625 para ocupación ocasional, como salas de espera, baños,
etc.
•
Rendimiento ( r )
34
Para estos cálculos será la dosis equivalente (mSv) que produce un haz de
rayos x a 1 metro de distancia por cada mA.min de carga . Se expresa en:
mSv x m
2mAx min
En la figura N
º4.1 se proporcionan valores aproximados para este cociente.
El termino fuente podemos definirlo como r.W.U y representa la dosis
equivalente que se recibiría a 1 m en las condiciones de trabajo ( W y U)
mSvx m2 =
r
mAxmin�ºº
1
r
t
10
./
--/
-V
,,
l..'"/
,
...
/
"'
1
,
y
/
V
O•
·'
. .
i.--v
_.,,,.
-
--�
i,;..-¡_,-
..--i.--�
�
�
�
;__,,.,-
�
.-ll ....
J
!/
.,.
v
V
... ./
/
�
V
V
V
100
1
� Be
0,2 Al
0,5 Al
�
�
Al_
�
�
�
--
-
:__.-
--
�
-
�
�
L---"�
l---'
¡_..-
�
i..---
t--�
3Al
---
�..--x
l-�
____.
�0,5 Cu
.,,,,,,,-
..1
/
�
,,/
.J
1
V
/
"'
2cy
/
1..
.,
º/
,,, 3, t. Cu
50
kV
200
Tensión aplicada al tubo de rayos
x
4.2 CALCULO DE BARRERA PROTECTORA PRIMARIA
El blindaje primario es definido como el que absorbe los rayos útiles que
pasan a través o al lado del paciente. Ver la figura N
º4.2.
Determinar la dosis equivalente H (mSv/sem) en el lugar a proteger si no
hubiera blindaje:
H=rx WxUxT
d2
Figura N
º4.2 Sala de rayos x
Fijar el límite semanal Hw
(mSv/sem).
Barrera primaria
Obtener el factor de atenuación necesario para reducir H hasta Hw
.
A= J:L=
36
Usar curvas de figura N
º4.3 para obtener el espesor de Pb necesario y en la
Tabla N
º4.1 se realizó una hoja de cálculo para el blindaje de Barrera
Primaria
1
1UD 1l
1
i
' ' 100 0001 000 000
10 OOD OCO o
1
,¡1
-
' -. _,. -Lr\
"1
1
f\\
"'
11
!
.
.
\\ \ 1,
-
.
.
\\
\
\
1
Y
.
\
\
\11
\
...
"
\ '.,
.
''
\'
\ \
\
\
\
\
\
1
'
\
\
\
\
i\
\ ' \ -1 \" \, \.l
•
•
1
JS \' \1
\
<;011,¡1
\
�c
�
v
\
1
1 \•
.
-1
\
1
\
'
-
'
'z
Ji
1
.
r�
·�
:
i'
�-�
'\
:-...
1
1
'\.."
i-...
\
I'\ '"'-
-!--1 \ \.'
�
-�
-
-
--\1 \
1'.
�
'�
\
!
"1'...._
!S/lk'I'\
""'\!
"
"
�
-\'i01<'J ...._ ' ¡ [ --...·-
r-..r":s:
....
.
··-
l'i M \/ '1..J._ 1l0 k·�...
. ..
�
-,_
)
¡ce
Q' O.lo
Ho;
0.6 "O.J1
1
; 1( 1
-
-
'-=+·-·
1---1
1
¡
1
1'
1
-n
,._
'
Í\
(;
'¡
-
i\·-
-
i
¡\
·t"·
'---
i..,._,_�
--r-
-
-
--
:----
.__
-
---
...
\:5')kv
\
¡,:o a\¡i
�
\
[\
I\
.
\'
' '
\
\\
�
\
1.
1\
i\\
\.-l
•
\.
'
'\ '1 J 11 .. 9 Espesor de plomo
Tabla N
º4.1 Hoja de cálculo para el blindaje de Barrera Primaria
DATOS GENERALES
Simbolo
Factor de uso
u
Factor de ocupación
T
Clasificación de zona
Limite semanal {mSv)
Hw
DATOS DE CARGA GENERAL
Can::ia semanal (mA.min)
w
Tensión máxima operación (50-150)
KVp
Rendimiento {mSv. m
2/mA.min)
r
DISTANCIAS DE CALCULO
Distancia foco - barrera (m)
d
FACTOR DE ATENUACION
1
A
ESPESOR DE PLOMO (DIN 6812) (mm)
Hormi on baritado de 3,2 /cm
3DIN 6812 cm
Hormi on de 2,3 /cm
3DIN 6812 cm
Ladrillo macizo de 1,8 /cm
3DIN 6812 cm
Valores
-
1
1�
0,25
Libre
acceso
0,02
80
125
11, 1
2
2,78E+03
2,01
2,5
16,0
22,8
4.3
CALCULO DE BARRERA PROTECTORA SECUNDARIA
r
El blindaje secundario es el que absorbe los rayos que no están en la
dirección del haz útil, lo que comprende radiación de fuga o dispersada.
Ji>' Calcular el espesor necesario para ambos tipos de radiación por
•
38
).>-
Se toma el mayor de los dos espesores y se calcula la contribución
de la otra radiación a través de este espesor.
).>-
Si esa contribución es menor de 1/1 O que la de la primera, se
desprecia la de menor contribución y se toma como espesor el
mayor de los dos.
).>-
Si la contribución es del mismo orden de magnitud (>1/10 de la
primera), se debe reducir la dosis total en un factor 2 añadiendo un
capa hemirreductora frente a la radiación de fuga (que es la más
penetrante).
Calculo de barreras frente a radiación dispersa:
Factor de uso U
=1.
Término fuente para dispersa:
rx WxaxS
d/ x400
S : superficie del campo sobre el paciente (cm
2)d
p:
distancia foco - paciente
a: Factor de dispersión.
Para simplificar: a
=0,002 para S = 400 (cm
2)d(m) ds (m)
Protección secundaria
Figura N
º4.4 Sala de rayos x
Determinar la dosis equivalente H (mSv/sem) en el lugar a proteger si no
hubiera blindaje:
H = rx WxaxSxT
d/
Xd/
X400
ds: Distancia paciente - barrera.
Fijar el límite semanal H
w(mSv/sem).
Obtener el factor de atenuación necesario para reducir H hasta H
w.
A= Ji=
rx WxaxSxT
H
wd/
X
d/
X
400
X
H
w•
40
Tabla N
º4.2 Equivalencia en plomo de materiales para rayos x
densidad
espesor del
equivalencia en mm de
del
plomo
Material
material
material
(mm)
seaun los Kv aplicados
Kg/m3
50
75
100
150
Ladrillo de
arcilla
1.600
100
0,6
0,8
0,9
0,8
200
1,4
1,7
1,9
1,7
300
2,2
2,7
3, 1
2,6
400
3,8
4,5
3,7
500
4,8
3.200
10
0,9
1,5
1,8
0,9
Hormigon o
20
1,8
2,7
3,3
1,8
yeso
baritado
25
2,3
3,3
4
2,2
50
4,3
Acero
7.800
1
O, 1
0,2
O, 1
2
0,3
0,3
0,2
3
0,5
0,5
0,3
4
0,7
0,7
0,4
5
0,9
0,9
0,5
10
0,9
Calculo de barreras frente a radiación de fuga:
La coraza de cualquier tubo debe cumplir la condición de no sobrepasar el
valor de 1 mGy (1 mSv) en una hora a 1 metro en ninguna dirección fuera
del haz útil trabajando con la máxima carga (Qh).
Qh la proporciona el fabricante (mAs/h o mAmin/h para diferentes kVp)
kvp
100
125
150
mA máximos mantenidos durante 1 hora
5
4
3,3
Q
h(mAmin / h)
300
240
200
La dosis equivalente máxima de fuga de 1 mSv a 1 m. le corresponde a la
¿ -o
ü
(.)Q)
(D
u
o
ü
<OLL
carcasa está diseñada para no sobrepasar 1 mSv en las condiciones más
desfavorables (a kVp máximos).
Si el cálculo se hace para una tensión menor, la fuga será menor que 1 mSv
y se podrá aplicar el factor f de corrección de fuga, ver Figura N
º4.5.
_,
�
---�
/�--�
./
�
...
.11
�,-
��
o.s
'100 ;,.V /125 kV/
ÍSO kV Tensión nominal·',
0,05
60
'
10
f
.
/
lf'
if
80
V
/
1
1!
1
/
/
1
1
/
V
1
i
'
/
i
/
/
lI
i
i 1
/
1I
90
mo
120
130140
Tensión aplicada al tubo de rayos X
Figura N
º4.5 Variación de factor de corrección f,para radiación de fuga
El factor de atenuación será (con U=1):
A= Ji.=
f x WxT
Hw Qhx d2 X Hw
d = Distancia foco barrera (suele coincidir con
ds)-150 kV 1
42