DEDICATORIA
A mi esposa Adelaida
A mis hijos Jaime y Lucía
AGRADECIMIENTO
A mis profesores: Sixto Grados Pomarino,
ÍNDICE DE CONTENIDOS
DEDICATORIA………..………...………iii
AGRADECIMIENTO………..……..iv
ÍNDICE DE FIGURAS……….vii
RESUMEN………...xi
ABSTRACT………..xii
INTRODUCCIÓN...01
1.-OBJETIVOS...03
1.1.- Objetivo General...03
1.2.- Objetivos Específicos...03
2.- MARCO TEÓRICO...04
2.1-. Antecedentes...04
2.2.- Bases Teóricas...18
3.- CASO CLÍNICO...33
3.1.- Historia clínica...33
3.2.- Diagnóstico...68
3.3.- Plan de tratamiento General... 69
3.4.- Tratamiento realizado... 70
3.5. Evolución del Caso……….……..………..89
4.- DISCUSIÓN... 92
5.- CONCLUSIONES...96
6.- RECOMENDACIONES……….…………..… 98
ÍNDICE DE FIGURAS
Fig. 01: Índice O´Leary. Consulta Inicial……….43
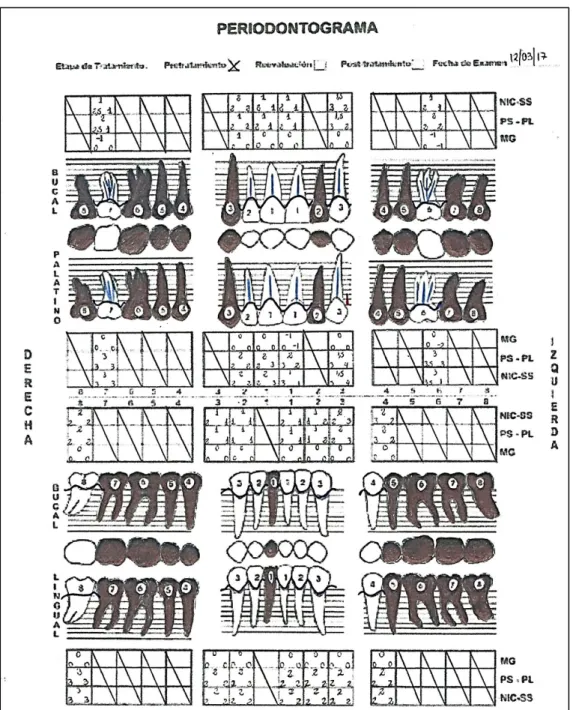
Fig. 02: Periodontograma………..…44
Fig. 03: Análisis del Sextante I……….………45
Fig. 04: Análisis del Sextante II………...………..46
Fig. 05: Análisis del Sextante III...47
Fig. 06: Análisis del Sextante IV………..48
Fig. 07: Análisis del Sextante V………...…49
Fig. 08: Análisis del Sextante VI……….……….50
Fig. 09: Odontograma………....51
Fig. 10: Fotografía frontal………..…53
Fig. 11: Fotografía de perfil………..……....53
Fig. 12: Fotografía de Sonrisa……..……….………..54
Fig. 13: Fotografía de Competencia de Labios..………...……54
Fig. 15: Fotografía Oclusal Inferior…...….………..55
Fig. 16: Fotografía Oclusión de Frente.……….………...55
Fig. 17: Fotografía lateral derecha………...56
Fig. 18: Fotografía lateral izquierda……….56
Fig. 19: Collage Fotográfico...……….….56
Fig. 20: Radiografía Panorámica….……….…...57
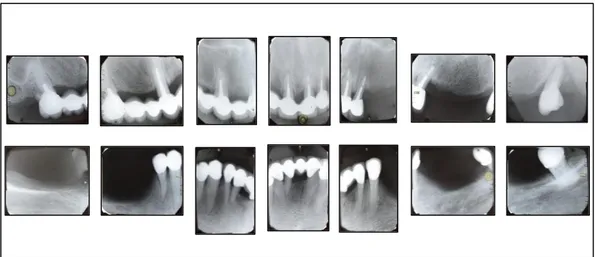
Fig. 21: Radiografía Seriada…..………..58
Fig. 22: Análisis de Laboratorio………...……...……….64
Fig. 23: Secuencias de Modelos de Estudio Montados en ASA...…...65
Fig. 24: Periodontograma de Reevaluación………...….71
Fig. 25: Guía Quirúrgica en Vista Oclusal y Vestibular.………...72
Fig. 26: Radiografía Panorámica con Guía Quirúrgica…….…………...73
Fig. 27: Tomografía Computarizada con mediciones…..……….……....73
Fig. 28: Incisión.………...………78
Fig. 29: Levantamiento de Colgajo………..………...79
Fig. 31: Calibración del espesor del hueso………80
Fig. 32: Fresa quirúrgica para regularizar cresta residual..……….80
Fig. 33: Cresta residual con superficie meseteada..………....81
Fig. 34: Guía quirúrgica en boca………….………….………..….81
Fig. 35: Inserción de fresa de lanza…..………..…82
Fig. 36: Zonas marcadas con el ingreso de la fresa tipo lanza…..……82
Fig. 37: Uso de expansores de 2,2- 2,6 y 2,9………83
Fig. 38: Instalación de Implantes Novel Ti ………...…….83
Fig. 39: Decorticado de hueso vestibular………..…….84
Fig. 39: Preparación de matriz desmineralizada de hueso bovino..…..84
Fig. 40: Aplicación de hueso desmineralizado………..…85
Fig. 41: Preparación de membrana de colágeno y aplicación de Plasma rico en fibrina………85
Fig. 42: Adaptación de las membranas reabsorbibles…...86
Fig. 43: Secuencia de la sutura con ácido poliglicólico………86
Fig. 45: Secuencia quirúrgica de la instalación de cicatrizales
y vista luego de reparado los tejidos………87
Fig. 46: Rehabilitación Protésica atornillada con torque de 35 N……...88
Fig. 47: Control postoperatorio a los 7 días………...91
RESUMEN
Los defectos óseos, consecuencia de extracciones previas en odontología,
son de relativa frecuencia, la no previsión de un tratamiento posterior para
instalación de implantes es causa de que al requerir instalar implantes en
la zona edéntula, nos encontremos ante una situación de insuficiente
cantidad de tejido óseo. Este trabajo académico sustenta el uso de un
sistema de expansión compresiva con ayuda de osteótomos para poder
lograr la instalación de implantes en cresta alveolar atrófica y la evolución
del mismo con la consecuencia de la instalación de los implantes y su
debida rehabilitación protésica. MATERIALES Y METODOS: en paciente
de sexo femenino de 62 años de edad, fueron utilizados expansores
roscados e instalación de 03 implantes Novel Ti 3,30x11,5-3x10 y 3,30x8
en la zona correspondiente a las piezas dentarias N° 1,3 – 1,4 y 1,5.
COCLUSIONES: la técnica de ensanchamiento de cresta alveolar en caso
de maxilares atróficos, teniendo el debido cuidado y uso adecuado del
instrumento nos permite un éxito previsible, a controles de 18 meses con
un éxito del 100%, resultando ser una alternativa accesible y con un buen
pronóstico.
PALABRAS CLAVE: atrofia de cresta residual, osteótomos, expansión
ABSTRACT
The bone defects, consequences of previous extractions in dentistry, are of
relative frequency, the non-provision of a subsequent treatment for implant
installation is a cause that when requesting the installation of implants in the
built-up area, we are faced with a situation of insufficient insufficiency
amount of bone tissue. This academic work supports the use of a
compression expansion system with the help of osteotomes to be able to
achieve the installation of atrial alveolar ridge implants and the evolution of
the same with the consequence of the implant installation and its proper
prosthetic rehabilitation. MATERIALS AND METHODS: in a 62-year-old
female patient, threaded expanders and installation of 03 Novel Ti implants
3.30x11.5-3x10 and 3.30x8 were used in the area corresponding to dental
pieces No. 1.3 - 1.4 and 1.5. COCLUSIONS: the alveolar crest widening
technique in the case of atrophic jaws, taking due care and proper use of
the instrument allows us to foreseeable success, an 18-month control with
100% success, proving to be an accessible alternative with good prognosis.
INTRODUCCIÓN
La demanda cada vez mayor por el uso de implantes ha hecho evidente
que no siempre es posible resolver el requerimiento de los pacientes, las
condiciones no siempre son las adecuadas y es común encontrar atrofia de
la cresta residual.
La cirugía de exodoncia de piezas dentales deterioradas no siempre iba de
la mano del cuidado necesario para preservar las paredes óseas que
albergan a las piezas dentarias, ante una tabla ósea vestibular muchas
veces menor a 1 mm., el colapso posterior de las paredes traía como
consecuencia la atrofia de la cresta residual. Antes era común
inmediatamente a la exodoncia hacer compresión de las tablas alveolares
en la intención de evitar el sangrado y favorecer la formación del coagulo.
Los implantes con mayor demanda cada día, necesitan un hueso con
volumen suficiente, es entonces que se requiere técnicas quirúrgicas que
optimicen la instalación del implante con un resultado previsible. Los
defectos de volumen óseo denominados deformidades alveolares de
cresta, se han clasificado según su morfología: clase I consiste en la
pérdida ósea en sentido buco-lingual, con la expectativa de resultados
predecibles al aplicar técnicas de incremento de volumen óseo horizontal
(1) (2). Mencionamos: técnicas de injertos óseos autógenos, (3) injertos en
bloque denominados aloinjertos óseos, (4) y las técnicas de expansión de
Según la clasificación de Misch (1987) una altura de hueso mayor a 12 mm
no necesita tratamiento; entre 8 – 12 mm requiere elevación mínima de
seno maxilar; de 5-8 mm requiere ventana lateral en un tiempo y a menos
de 5mm ventana lateral de dos tiempos. La cresta residual del maxilar
superior es donde se presenta defectos de alto y ancho entre 5 a 8 mm y
de 1,5 a 2,5 respectivamente. Se considera como aporte sustantivo el uso
combinado de cinceles de 2 mm y expansores compresivos para
incrementar la separación de la cortical vestibular y lingual o palatina, hasta
1. OBJETIVOS
1.1. Objetivo General
Describir en un reporte de caso la técnica quirúrgica de expansión
ósea de la cresta maxilar atrófica e instalación de implantes.
1.2. Objetivos Específicos
Describir los componentes teóricos que sustentan la técnica
quirúrgica de expansión ósea.
Sustentar los requerimientos y estudio pre-quirúrgico.
Describir la técnica quirúrgica de expansión de la cresta ósea
2. MARCO TEÓRICO
2.1. Antecedentes
Autor: Duncan JM, Westwood RM
Título: Ridge widening for the thin maxilla: a clinical report (7). Objetivos: Evaluar la expansión de cresta alveolar en caso clínico.
Resultados: El maxilar estrecho puede presentar una limitación anatómica para la colocación de implantes dentales. La separación de
las tablas corticales y la expansión de la cresta alveolar con la
colocación simultánea de implantes es un método quirúrgico para el
tratamiento de este problema. Las técnicas de regeneración tisular
guiada se pueden utilizar junto con este procedimiento de
ensanchamiento de la cresta.
Autor:Vonarx T, Cochran DL, Hermann JS, Schenk RK, Buser D. Título: Lateral ridge augmentation using different bone fillers and barrier membrane application. A histologic and histomorphometric pilot study in the canine mandible (8).
Objetivos: Aumento lateral de la cresta como opción de tratamiento estándar para aumentar el volumen óseo de los sitios deficientes del
Resultados: Para evitar la extracción de un autoinjerto y, por lo tanto, eliminar procedimientos y riesgos quirúrgicos adicionales, los
materiales de injerto óseo y los sustitutos son materiales de relleno
alternativos que se utilizan para el aumento de la cresta. Antes de
poder hacer recomendaciones clínicas, dichos materiales deben
estudiarse ampliamente en modelos experimentales que simulen
situaciones clínicas relevantes. El presente estudio piloto se realizó
en tres perros. Se evaluaron diferentes procedimientos de injerto para
el aumento de defectos óseos laterales, extendidos (8 x 10 x 14 mm)
y crónicos en la cresta alveolar mandibular. Los sitios experimentales
recibieron gránulos de fosfato tricálcico (TCP) o partículas de
aloinjerto de hueso liofilizado desmineralizado (DFDBA). Se colocaron
membranas de barrera (ePTFE) para la protección del injerto. Estos
enfoques se compararon con el aumento de la cresta utilizando
injertos de bloque cortico-cancelosos autóctonos, con o sin aplicación
de membrana de ePTFE. Después de un período de curación de seis
meses, los sitios fueron analizados histológicamente e
histomorfométricamente. Los sitios de autoinjerto con protección de
membrana mostraron excelentes resultados de curación con un perfil
de cresta bien conservado, mientras que los injertos de bloques no
protegidos se sometieron a una reabsorción bucrocestral, lo que limita
aloplásticos (TCP) y alogénicos (DFDBA) probados presentaron
hallazgos inconsistentes con la encapsulación de partículas en el
tejido conjuntivo, reduciendo así el ancho del hueso crestal. El
presente estudio piloto apoya el uso de autoinjertos con membranas
de barrera para el aumento lateral de cresta de defectos óseos
alveolares extendidos.
Autor: Sethi A, Kaus T.
Título: Maxillary ridge expansión with simultaneous implant placement: 5-year results of an ongoing clinical study (5).
Objetivos: Supervivencia de implantes posterior a expansión ósea.
Resultados: Con la técnica de expansión de la cresta maxilar, se colocaron 449 implantes en 150 pacientes y se observaron durante un
período de hasta 93 meses. Se seleccionaron estrías maxilares
delgadas de altura adecuada y que comprenden 2 placas corticales
separadas con hueso esponjoso intermedio para la expansión de la
cresta maxilar y la colocación simultánea del implante. Los implantes
de dos etapas se utilizaron y se dejaron curar en un entorno cerrado
durante 6 meses antes de la carga. Los dientes únicos y múltiples se
reemplazaron utilizando esta técnica, y se calculó una tasa de
supervivencia media estimada superior al 97% después de un período
estimación de supervivencia media: 98% +/- 1%). Se observaron
buenos resultados estéticos y funcionales.
Autor: Hallman M.
Título: A prospective study of treatment of severely resorbed maxillae with narrow nonsubmerged implants: results after 1 year of loading (9).
Objetivos: Evaluar el uso de implantes de diámetro reducido como una alternativa al injerto óseo para el tratamiento de pacientes con
maxilares severamente reabsorbidos.
Resultados: Cuarenta pacientes (25 mujeres, 15 hombres, edad promedio de 57 años, rango 19 a 86) con volumen óseo insuficiente
para la colocación de implantes de tamaño estándar en el maxilar (31
totalmente edéntulos) fueron tratados con implantes de 3,3 mm de
diámetro (ITI). , tornillos sólidos de titanio pulverizados). Se consideró
el aumento para todos los pacientes debido a la falta de suficiente
volumen óseo. El examen radiográfico preoperatorio mostró que, en
todos los casos, la altura de la cresta alveolar con un ancho de 4 mm
era inferior a 10 mm. Se colocaron un total de 182 implantes con una
longitud de 8 a 12 mm. Todos menos 3 pacientes planeados para el
tratamiento de sobredentadura recibieron prótesis fijas o coronas
individuales (n = 3). Un implante (8 mm de largo) se perdió 1 mes
supervivencia del 99,4% después de 1 año de carga. Dado que 4
implantes con periimplantitis se trataron con éxito y 1 implante se dejó
como "durmiente" debido a la mala posición, la tasa de éxito
acumulado fue del 96,4%. La media de la resorción ósea marginal al
inicio del estudio fue de 0,14 +/- 0,67 mm (rango de 0 a 6 mm).
Después de 1 año de carga, la reabsorción media fue de 0,35 +/- 1,05
mm (rango de 0 a 7 mm); El 4,8% de los implantes tenía una resorción
ósea marginal de más de 2 mm.
Autor: Oikarinen KS, Sàndor GK.
Título: Augmentation of the narrow traumatized anterior alveolar ridge to facilitate dental implant placement (9).
Objetivos: Este informe revisa la literatura más reciente sobre injertos óseos, sustitutos óseos, regeneración ósea guiada, osteocompresión
y distracción que son potencialmente útiles en el maxilar anterior.
Resultados: La pérdida traumática de los dientes conduce a una reabsorción alveolar, especialmente en la dirección sagital. Esto
puede ser debido a una avulsión de la sustancia ósea durante el
accidente o debido a la reabsorción de la cresta alveolar que tiene
lugar después. La escasez de hueso puede evitar la colocación
adecuada de los implantes dentales, a menos que el volumen de
hueso se incremente antes de la implantación. En el área maxilar
varias modalidades de tratamiento para aumentar el hueso. Se hace
especial hincapié en la versatilidad de usar una osteotomía de división
crestal, mediante cinceles y osteotomos para ensanchar la cresta
estrecha. Se ilustran tres ejemplos que muestran el injerto en la capa,
la preservación de la anchura alveolar con material de coral
aloplástico y el ensanchamiento lateral de un borde alveolar maxilar
estrecho, utilizando la técnica de división crestal.
Autor: Shimoyama T, Kaneko T.
Título: Ridge widening and immediate implant placement: a case report (10).
Objetivos: Se describe un caso de atrofia alveolar maxilar grave con colocación inmediata del implante asociada con una técnica de
ensanchamiento de cresta de acuerdo con una manipulación de
hueso de cresta dividida.
Resultados: La atrofia alveolar puede presentar una limitación anatómica a la colocación de implantes endoóseos. Los implantes de
forma cónica se aplicaron en esta técnica sin una barrera de
membrana. Debido a que este implante era pequeño y se colocaba en
su posición, era más fácil de usar y se consideraba apropiado para la
técnica de ensanchamiento de la cresta asociada con la colocación
Autor: Tang YL, Yuan J.
Título: Ridge expansión alone or in combination with guided bone regeneration to facilitate implant placement in narrow alveolar ridges: a retrospective study (11).
Objetivos: Evaluar los resultados a largo plazo de la técnica de expansión de crestas al tratar la insuficiencia ósea horizontal de las
crestas alveolares para la colocación de implantes.
Materiales y métodos: Durante el período 2004-2009, 168 pacientes con insuficiencia de ancho de las crestas alveolares se trataron con la
técnica de expansión de la cresta para obtener una base ósea
mejorada para la colocación del implante. Dependiendo de la
gravedad de la insuficiencia de ancho, los procedimientos quirúrgicos
se clasificaron en dos grupos: solo la expansión de la cresta (Grupo
1) y la expansión de la cresta en combinación con la regeneración
ósea guiada (Grupo 2). Después de 4-6 meses de cicatrización sin
carga, se restauraron los implantes. Los pacientes fueron seguidos
hasta 2013 con exámenes clínicos y radiográficos.
Resultados: Entre los 168 pacientes, 11 pacientes sufrieron una fractura de placa ósea labial / bucal durante la cirugía, que se corrigió
cambiando el procedimiento por injerto óseo, lo que arrojó una tasa
de fracaso quirúrgico del 6,5%. En los 157 pacientes restantes
combinación con GBR, se colocaron simultáneamente 226 implantes
según lo previsto. Ningún implante falló durante 2,8 años (6 meses a
8 años) de seguimiento, lo que arrojó una tasa de supervivencia
acumulada del implante del 100% en cada grupo. Seis implantes en
el Grupo 1 y 4 en el Grupo 2, aunque osteointegrados y en función,
no cumplieron con los criterios de éxito: las tasas de éxito de los
implantes acumulativos fueron del 93,2% en el Grupo 1 y del 95,6%
en el Grupo 2. Las pérdidas óseas marginales medias durante el
primer año en el Grupo 1 y el Grupo 2 fueron de 0,69 y 0,43 mm,
respectivamente, seguidos de una pérdida anual de ~ 0,06 y 0,07 mm,
respectivamente, en los años siguientes. Ningún parámetro clínico fue
anormal. Veintidós (10,4%) implantes se expusieron a mucositis
periimplantaria, mientras que 19 (11,0%) restauraciones con soporte
de implantes participaron en complicaciones protésicas.
Conclusiones: Los resultados preliminares de este estudio retrospectivo indican que la expansión de la cresta sola o en
combinación con la GBR puede considerarse un procedimiento eficaz
y seguro para el tratamiento de la insuficiencia de anchura de las
Autor: Iraqui O, Lakhssassi N.
Título: Atraumatic bone expansion: Interest of piezo-surgery, conicals expanders and immediate implantation combination
(12).
Objetivos: La expansión ósea como una técnica quirúrgica que permite el tratamiento de la atrofia ósea horizontal.
Resultados: La durabilidad de los implantes dentales depende de la presencia de una cubierta de hueso de recubrimiento de 1 mm
alrededor del dispositivo. Por lo tanto, la resorción ósea representa un
desafío para el profesional. La expansión ósea es una técnica
quirúrgica que permite el tratamiento de la atrofia ósea horizontal. La
división del hueso cortical permite un agrandamiento de la cresta
residual mediante el desplazamiento del colgajo de hueso vestibular.
La colocación inmediata de los implantes asegura la ampliación y
permite una tasa de supervivencia del 97%. Sin embargo, la
expansión ósea es difícil de emprender en sitios con alta densidad
ósea. Además, el uso de instrumentos tradicionales aumenta el estrés
del paciente y el riesgo de una fractura por interrupción durante el
desplazamiento del hueso. La expansión ósea no traumática es una
solución a este problema. La combinación de piezocirugía y
expansores cónicos permite un desplazamiento seguro del colgajo
evitando el riesgo de resbalones, sobrecalentamientos o fracturas,
todo dentro de una comodidad operativa innegable. La expansión
ósea no traumática es un procedimiento de tiempo y costo confiable,
reproducible, conservador y económico. Describimos nuestra
expansión ósea atraumática y la técnica de colocación inmediata de
implantes en sitios de alta densidad ósea y lo ilustramos mediante un
caso clínico.
Autor: Demetriades N, Park JI.
Título: Alternative bone expansión technique for implant placement in atrophic edentulous maxilla and mandible (13). Objetivos: Esta revisión clínica es una evaluación de la efectividad de la técnica de aumento de hueso de cresta dividida realizada en el
maxilar atrófico y la mandíbula con defectos óseos bucolinguales.
Resultados: El éxito de la osteointegración de la colocación del implante en el área de aumento de hueso de cresta dividida se evalúa
y se compara con las tasas de éxito del implante indicadas en la
literatura. Esta evaluación incluye a 15 pacientes que fueron tratados
con aumento de hueso alveolar de cresta dividida en la Escuela de
Medicina Dental de la Universidad de Tufts. Durante la consulta inicial,
a todos los pacientes se les diagnosticó una dimensión ósea
bucolingual de 3-5 mm en la cresta alveolar edéntula. Esta dimensión
ancho deseable y angulación correcta según lo dictado por los
requisitos protésicos. La técnica de aumento de división crestal
consistió en una osteotomía quirúrgica que fue seguida de una
división de la cresta alveolar y un aumento después de la expansión
de la placa ósea bucolingual, antes de la implantación. Los implantes
se colocaron inmediatamente o 3 semanas después del aumento
inicial. No se usó ninguna fijación para estabilizar la corteza ósea
bucal después de la finalización del aumento. Todos los pacientes
fueron sometidos a seguimientos periódicos durante un período de 24
meses después de la operación. El éxito del implante se determinó
con el uso de los criterios de Buser. En total, se colocaron 33
implantes en 15 pacientes. Se encontró que la tasa de éxito global de
la osteointegración de los implantes endoóseos colocados en el área
de aumento de hueso de cresta dividida fue del 97%. Un paciente
presentó reabsorción ósea facial y movilidad del implante 4 meses
después de la cirugía. El implante se retiró y el área se reconstruyó
con un injerto óseo autógeno y luego se implantó con un implante
endoóseo. Nuestros resultados indican que la técnica de aumento de
hueso de cresta dividida es un procedimiento reconstructivo válido
que se puede usar para aumentar el defecto alveolar bucolingual
antes de la colocación del implante, lo que proporciona una buena
en una angulación favorable. En comparación con las técnicas
tradicionales de injertos óseos, el aumento de hueso de cresta
dividida crestal permite la colocación de implantes dentales
inmediatamente o 3 semanas después del aumento y erradica la
posible morbilidad de los sitios donantes.
Autor: Waechter J, Leite FR
Título: The Split crest technique and dental implants: a systematic review and meta-analysis (14).
Objetivos: Determinar: (1) la ganancia de volumen óseo esperada con la técnica de cresta dividida y (2) cómo el uso de instrumentos
quirúrgicos afecta el rendimiento de esta técnica.
Resultados: Se realizó una búsqueda electrónica en las bases de datos del Registro Cochrane Central de Ensayos Controlados,
ClinicalTrials.gov, Embase, PubMed / MEDLINE, Scopus y Web of
Science. Veintisiete artículos cumplieron con los criterios de selección
y fueron sometidos a un metanálisis de ganancia ósea y tasa de
supervivencia; 17 informaron el uso de instrumentos quirúrgicos
convencionales y nueve el uso de ultrasonido quirúrgico. Un total de
4115 implantes fueron instalados en 1732 pacientes (edad promedio
del paciente 52 años). La tasa global de supervivencia del implante
fue del 97%. La ganancia ósea promedio en estudios que usaron
que en los que usaron ultrasonido fue de 3.69 mm. Sólo dos estudios
presentaron un bajo riesgo de sesgo. Los mayores problemas
identificados durante el análisis cualitativo se relacionaron con la
selección aleatoria de la población y la ausencia de análisis
estadístico. La técnica de cresta dividida parece ser una técnica
prometedora y efectiva para ganar ancho de hueso,
independientemente de los instrumentos quirúrgicos utilizados.
Teniendo en cuenta la diversidad de los estudios y los tipos de
implantes, no se pueden hacer recomendaciones definitivas,
especialmente con respecto a los mejores instrumentos y el diseño de
implantes a utilizar.
Autor: Bassetti MA, Bassetti RG
Título: The alveolar ridge splitting/expansión technique: a systematic review (15).
Objetivos: Revisión sistemática para evaluar los resultados clínicos, radiológicos e histológicos de la técnica de división / expansión de la
cresta alveolar (ARST) con o sin GBR.
Materiales y Métodos: Se realizó una revisión de dos bases de datos MEDLINE (PubMed) y EMBASE (OVID) y una búsqueda manual de
artículos. Se consideraron estudios en humanos y animales que
informan sobre implantes dentales colocados con ARST simultánea
artículos seleccionados de texto completo se realizó de acuerdo con
las directrices ARRIVE y la herramienta de la colaboración Cochrane
para evaluar el riesgo de sesgo.
Resultados: Se revisó 18 estudios en humanos y seis en animales. Debido a la heterogeneidad de los diseños de los estudios, las
definiciones de los criterios de éxito, las variables de resultados, los
tiempos de observación y los procedimientos quirúrgicos, no se
realizó un metanálisis. Las tasas informadas de supervivencia (18
estudios) y éxito (nueve estudios) variaron de 91,7 a 100% y de 88,2
a 100%, respectivamente, con un seguimiento medio de 1 a 10 años.
Los cambios en el nivel del hueso crestal (∆CBL) en algunos estudios
indican una pérdida ósea ligeramente mayor antes y después de la
carga. Los datos histológicos e histomorfométricos de seis estudios
en animales confirman la pérdida de hueso crestal, especialmente en
los sitios bucales.
Conclusiones: Dentro de las limitaciones de esta revisión, ARST parece ser una alternativa de una etapa que funciona bien a los
procedimientos extendidos de injerto horizontal en dos etapas. Los
datos indican que, durante la curación y el primer año de carga, se
debe anticipar un aumento de ∆CBL particularmente en los sitios
bucales. La GBR horizontal adicional puede ayudar a preservar la
2.2. Bases Teóricas
Expansión Ósea (16)
El hueso faciopalatino con frecuencia tiene solamente de 4 a 6 mm de
anchura a nivel de la cresta y/o presenta una concavidad facial en
¨reloj de arena¨. Las técnicas de expansión ósea pueden utilizarse
para incrementar la anchura del hueso disponible antes de la
colocación del implante. Tatum desarrollo la expansión ósea al
comienzo de 1970. Realizó esta técnica utilizando osteótomos
calibrados (cuñas graduadas), ajustándose a las dimensiones de
implantes diseñados específicamente para este procedimiento. Tatum
colocó más de 5,000 implantes maxilares anteriores con este
procedimiento antes de 1985.
Con el paso de los años, las técnicas de expansión ósea se han
utilizado con mayor frecuencia en regiones de hueso división B para
incrementar la anchura en lugar de utilizar injertos de aposición. No
obstante, los rebordes más fáciles de expandir son aquellos en los
que el hueso es de división A de volumen óseo con una densidad D3
o D4.
Cuanto más estrecho sea el hueso, mayor es el riesgo de fractura de
la placa facial. Cuanto más blando sea el hueso trabecular, el módulo
será mayor. Por tanto, el hueso de menor densidad es más sencillo y
predecible para una expansión ósea. Los maxilares edéntulos de
hueso de división A son los más favorables para expandir
proporcionando la situación ideal para familiarizarse con las técnicas
de expansión ósea, que por otro lado también son ventajosas en
rebordes división B (aunque también son más sensibles).
Expansión de Hueso División A
La expansión ósea no afecta de la misma manera a la placa facial y a
la palatina. El hueso palatino, más grueso, es más difícil de manipular;
por tanto, el proceso de expansión es principalmente en dirección de
la placa facial, más fina. Esto también es un beneficio porque el
defecto óseo o el déficit también son faciales. La expansión ósea
proporciona un contorno facial más normal en la región. La osteotomía
del implante comienza con una fresa del n°. 6 ó una fresa de inicial de
2 mm, posicionadas 0,5mm mas palatinos que en la posición habitual
mediocrestal, para situar una porción de hueso más gruesa en región
facial y así disminuir el riesgo de fractura de la placa facial durante el
proceso de expansión. La fresa redonda del n°.6 puede ser utilizada
para preparar la osteotomía varios milímetros en profundidad, así
como para retirar una porción de la placa palatina en la porción lingual
osteótomo con ayuda de un mazo quirúrgico (casi como golpear una
cuña de madera).
Se recomienda la sedación del paciente porque el martilleo puede
provocarle una mayor preocupación que el fresado habitual durante la
preparación de la osteotomía. Existen diferentes ventajas en torno a
la utilización de un osteótomo y mazo o martillo durante la preparación
del lecho del implante, incluso en hueso de división A. El hueso de
menor densidad puede ser comprimido, lo que provoca una interfase
de mayor densidad después de la curación. También hay menor
riesgo de fenestración en comparación con las fresas, porque el
hueso se empuja facialmente y no es retirado con la rotación de la
fresa.
Se utiliza una fresa piloto de corte distal de 2mm a 2.500rpm,
refrigerada abundantemente con suero salino estéril. La fresa penetra
a lo largo del orificio inicial preparado con la fresa redonda n°. 6 en la
angulación correspondiente a la angulación final ideal, directamente
por debajo del borde incisal y paralelamente al contorno del tercio
cervical del diente natural adyacente. El hueso es preparado hasta la
referencia anatómica opuesta, que con frecuencia es 2 a 4 mm más
profunda que la longitud final del implante. La presencia de una placa
ocurre porque el lateral de la fresa de corte terminal está en contacto
con un hueso de mayor densidad. En lugar de eliminar cantidades
similares de hueso en ambas zonas, la fresa, que no está diseñada
para el corte lateral, se empuja fácilmente de forma que la osteotomía
se agranda en ese sentido. En esos casos, el cirujano debería parar
y utilizar una fresa de corte lateral (p.ej., fresa de Lindemann) para
aumentar el corte del lado palatino antes de utilizar la fresa de 2mm
hasta el final.
La fresa de 2mm prepara el hueso 2 a 4 mm más allá de la profundidad
del implante, se utilizan los osteótomos diseñados específicamente
para este cometido. El implante tiene una sección circular y se inserta
al mismo tiempo que la expansión ósea; por tanto, los osteótomos
tienen también sección circular. Las terminaciones de los osteótomos
están afiliados en los últimos 2 a 3 mm para expandirse de forma
gradual. Estos se proporcionan en diámetros progresivos,
preferiblemente en incrementos de 0,5mm. Incrementos de mayor
diámetro tienen mayor riesgo de fractura de la placa ósea facial.
El primer osteótomo utilizado en la osteotomía es de 2mm de
diámetro. Es golpeado suavemente con el mazo quirúrgico hasta 4
mm más allá de la longitud final del implante Este proceso debería ser
con el mismo diámetro. Se evalúa la angulación, al menos debería
haber 2mm de hueso en la porción facial de instrumento. En caso
contrario, se retira el osteótomo y con una fresa de corte lateral se
elimina mayor cantidad de hueso en la porción palatina de la
osteotomía. Para retirar un osteótomo de expansión no se debería
luxar como si fuera un diente; en su lugar se procederá a rotarlo en la
osteotomía con una fuerza axial delicada.
Se inserta un osteótomo afilado de 2,5mm en la osteotomía. Con un
mazo se golpea el osteótomo dentro del hueso a un ritmo de
aproximadamente 1mm por golpe. Cada 5mm de profundidad se
realiza una pausa de 15 a 30 segundo (mayor resistencia en el
golpeteo, mayor tiempo de descanso). Una vez que el instrumento
haya progresado 3 mm más de la longitud final o de 0,5 a 1mm menos
de la profundidad final del osteótomo utilizado previamente, el cirujano
debería parar de 1 a 2 minutos antes de retirar el instrumento. Las
pausas periódicas son un componente intrínseco del procedimiento,
que trata de aprovechar la naturaleza viscoelástica del hueso, para
expandirlo sin fracturarlo. Durante las pausas, los fluidos intra y
extraóseos alojados en las trabéculas comprimidas escapan del
espacio intratrabecular, disminuyendo por tanto el riesgo de fracturas
de la placa facial. Además, la fluencia biomecánica del hueso se
En el punto de diámetro de 3,0 mm se debe seleccionar entre la
colocación de un implante de 3,5 o de 4,0 mm. Si hay poca cantidad
de hueso en la cara facial del osteótomo de 3mm y/o el hueso ha sido
difícil de preparar, se selecciona un implante de 3,5mm. La fresa final
para el implante de 3,5mm (generalmente de 3,0 mm de diámetro) se
utiliza para finalizar la osteotomía después del último osteótomo. No
obstante, hay un gran número de maxilares que pueden ser
expandidos en mayor grado para albergar un implante de 4,0 mm de
diámetro. La fresa del diámetro final del fabricante puede ser utilizada
para un implante roscado de 4,0 mm de diámetro. Este diámetro de la
fresa con frecuencia está próximo a 3,2-3,4 mm (dependiendo del
diseño del implante y de la densidad del hueso). Aunque el osteótomo
de 3,5 mm fue usado el último, el hueso recidiva a una posición de
diámetro menor, poco después de utilizar cada instrumento de
expansión ósea. Con el fresado final del tamaño de la osteotomía y
retirando hueso, en lugar de simplemente comprimir con la técnica de
expansión ósea, la anchura y profundidad final de la ostetotomía será
la adecuada. Dado que el hueso es con frecuencia más ancho en su
base que en la región crestal, aunque los osteótomos progresivos no
expandan la región apical, la fresa final de corte puede preparar el
El tejido labial se palpa durante la última preparación del hueso para
percibir donde puede detectarse la fresa. La osteotomía final se
inspecciona con una sonda, especialmente en la porción facial antes
de la colocación del implante. Fisuras o fracturas faciales pueden
provocar fenestraciones. Una vez los tejidos labiales han sido
reflejados el aporte vascular al hueso poroso compactado de la parte
facial disminuye. La cara mesiolingual de un implante en un incisivo
central también debe chequearse para asegurar la ausencia de
comunicación con el canal incisivo. Cuando existan dudas el tejido
labial debería ser reflejado y el área inspeccionada. Si se ha producido
una perforación, se procederá a la colocación de un injerto autólogo
y/o membrana de barrera para aumentar la zona por encima de la
placa cortical. Cuando la placa facial no está afectada, pero tiene un
grosor menor de 1,5 mm, se añadirá fosfato cálcico reabsorbible,
recubierto por una membrana reabsorbible sobre la región injertada
para prevenir una posible reabsorción ósea que pudiera causar la
exposición de las espiras del implante.
Una fresa de hueso crestal raramente se utiliza en conjunción con la
técnica de expansión. No obstante, sí se suele utilizar una terraja de
hueso para preparar el denso hueso palatino para un implante
roscado. Cuando no se utiliza una terraja antes de la colocación del
en lugar de enroscarse en el hueso palatino de mayor densidad. La
terraja, por tanto, ayuda a prevenir que las espiras de menor
eficiencias del implante sean empujadas facialmente y se produzca
una fenestración de la placa facial. El implante final puede ser
enroscado en su posición utilizando una pieza de mano de torque
elevado, a baja velocidad.
Se coloca un injerto óseo en capas con autoinjerto, hueso
desmineralizado y luego mineralizado. El injerto disminuye el riesgo
de pérdida de hueso crestal después de la expansión y contribuye al
remodelado óseo tras el cambio de volumen producido. La expansión
ósea puede ser realizada en ambas arcadas; en general se utiliza con
mayor frecuencia en el maxilar. Puede ser utilizada en una única zona
o en varias simultáneamente.
Expansión de Hueso División B
Cuando un hueso D2 está presente en rebordes división A o B, es
más probable que se produzca la fractura del hueso labial durante la
expansión ósea. Para disminuir este riesgo, la expansión ósea se
realiza tras conformar una osteotomía con forma de canal utilizando
una fresa quirúrgica, similar a una osteotomía en forma de placa. El
canal de la osteotomía, estrecho horizontalmente, se realiza en toda
la dimensión mesiodistal de la zona de colocación del implante. En
entonces el surco horizontal tiene 7 mm de ancho. Es más predecible
expandir un reborde de hueso división B de 7 mm de longitud que uno
de 4 mm de longitud. Cuando hay varias zonas de colocación que
precisan de expansión crestal, se procede a continuar el surco
horizontal de una zona a otra. Es más predecible expandir 14 a 21
mm de cresta mesiodistal con un surco horizontal que expandir dos
zonas adyacentes de 4 mm incluidas en un espacio de 14 a 21 mm.
La osteotomía horizontal también se realiza varios milímetros más
profunda que la longitud final del implante planificada. Es más
predecible expandir una zona más profunda que una que sea de la
misma profundidad que los implantes.
Cuando una cresta maxilar división B tiene de 4 a 5 mm, hay diversas
opciones disponibles para el clínico, incluyendo expansión ósea y
colocación simultánea de implantes que generalmente se realiza
cuando el hueso tiene una densidad D3 o D4. El abordaje de Tatum
para la expansión ósea limita la reflexión perióstica a la cresta del
reborde para mantener el aporte sanguíneo a la cortical labial. No
obstante, este abordaje quirúrgico no permite la observación directa
del hueso labial para un potencial Split. Además, el hueso de la parte
facial del implante raramente tiene un grosor de 1,5 mm. Es por ello
que la perdida de hueso crestal es más evidente después de la
expansión ósea es recomendable la realización de un injerto óseo
estratificado colocando una membrana reabsorbible sobre el injerto
en la cara labial del reborde residual. Para ello, prácticamente se
requiere un despegamiento completo del colgajo facial con el fin de
obtener un cierre primario.
Ante un hueso con una calidad ósea D2 o D3 es un injerto de
aposición u onlay, que también precisa un despegamiento periostico
labial. Un tornillo en ¨tienda de campaña¨ colocado antes del injerto
ayuda a mantener el espacio por debajo de la membrana. Se coloca
una capa de hueso autólogo en la superficie labial de la zona donde
se ha colocado el implante, a continuación, la membrana reabsorbible
con fibras corticales DFDB en la parte labial del reborde.
Seguidamente se posiciona una membrana de barrera encima del
injerto para contribuir a la regeneración ósea guiada (ROG). Un
bloque de injerto cortical también puede utilizarse para aumentar
zonas de división B, pero generalmente precisa de una zona donante
mandibular.
Complicaciones
La complicación más frecuente de la expansión ósea, especialmente
en hueso división B de calidad D2 es la separación de la placa facial
continuar, colocar el implante y realizar un injerto óseo estratificado
con membrana de barrera, o bien abortar el procedimiento y solo
colocar un injerto óseo.
El implante puede ser insertado cuando los siguientes factores son
positivos: 1) el implante esta rígido a la profundidad adecuada, 2) el
implante tiene una angulación favorable y 3) la placa facial está más
facial que el implante (esta fracturada, pero expandida). Bajo estas
condiciones, el injerto óseo estratificado con membrana de barrera es
predecible para restaurar el hueco facial y el implante no está
comprometido. Si uno de estos factores es negativo, entonces es más
prudente retirar el implante, recoger autoinjerto adicional y realizar un
injerto óseo sin el implante colocado.
Otra complicación de la expansión es la dehiscencia de la tabla
vestibular después de la curación y remodelación ósea alrededor del
implante. Debido a su módulo de elasticidad y a que la expansión de
la tabla vestibular no produjo una deformación permanente el hueso
no se fractura, pero tiende a volver a su tamaño inicial durante la fase
de remodelado. Como consecuencia de ello, durante la remodelación
el hueso no regenera en su posición expandida; en su lugar vuelve a
su dimensión estrecha inicial, por lo que el implante fenestra la tabla
vestubular. Esto no se ve en la radiografía porque no afecta al hueso
expansión crestal durante la colocación del implante, la reflexión del
tejido blando durante la fase II quirúrgica puede ser ventajosa.
Cuando se observe una dehiscencia estaría indicado un injerto
estratificado junto a una membrana de barrera. Dado que el implante
está integrado al hueso remanente, puede ser cargado
progresivamente en un periodo de 3 a 4 meses en lugar de esperar 6
a 9 meses como sucede con el aumento óseo realizado únicamente
con membranas barrera.
Indicaciones y Contraindicaciones
Se han propuesto las siguientes técnicas de expansión ósea:
a. Expansión ósea con osteótomos o expansores roscados.
b. Expansión ósea con corticotomía crestal.
c. Expansión ósea con corticotomía crestal y una o dos descargas
laterales.
Como norma general, se indica la técnica de expansión ósea para
aumentar el ancho de la cresta alveolar cuando esta es inferior a los
6mm. En el maxilar superior, la técnica de expansión con osteótomos,
permite aumentar el volumen óseo en 4mm. Sin embargo, en la
mandíbula esta ganancia ósea se reduce a un máximo de 1,5mm. De
la misma forma, los expansores roscados nos permiten conseguir los
mismos resultados. Esta ganancia en anchura nos ayudará a
con mayor predictibilidad (17). En muchas ocasiones las técnicas de
expansión con osteótomos son insuficientes, para lograr un volumen
mínimo de hueso receptor, por lo que en estos casos la utilización de
corticotomías, permite desplazar las corticales óseas. También
permite corregir los defectos anatómicos vestibulares que suelen
acompañar a la reabsorción de la cresta ósea. La reabsorción del
hueso del maxilar se caracteriza por ser centrípeta, reduciéndose en
gran medida la cortical vestibular, con lo cual en el caso de la
colocación los implantes en el hueso maxilar residual, nos
encontramos ante una discrepancia importante si queremos que la
relación oclusal y el perfil de emergencia sea el adecuado. Las
alteraciones oclusales con los dientes antagonistas, se producirían
debido a que la vestibulización del implante no se puede corregir
mediante un pilar angulado (18) . La expansión sin corticotomía estará́
indicada en aquellos casos leves en que se precisa un aumento medio
de 3mm, con hueso no cortical y formas triangulares. La expansión
con corticotomías se puede llevar a cabo en aquellos casos en los que
se requiera un mayor aumento del ancho del hueso, de tal manera
que el aumento de la neovascularización y sangrado provocado por el
corte, beneficie a los procesos de neoformación ósea, aunque
principalmente está indicada en aquellos casos con crestas óseas de
con menos de 3mm de ancho dificulta la colocación de implantes y
hace necesaria la utilización complementaria de injertos óseos. La
posibilidad de colocar los implantes en la cortical interna de los senos
maxilares o de las fosas nasales, asegura una buena estabilidad
primaria de los mismos, es lo que llamamos anclaje bicortical, el que
se consigue a través del tacto del operador y que es proporcionado
con la utilización manual de los osteótomos frente a las fresas
2.3. Definición de Términos:
Proceso de Oseointegración: es definido como una conexión
directa, estructural y funcional entre el hueso vivo, ordenado, y la
superficie de un implante sometido a carga funcional. El término
original de oseointegración fue acuñado por el profesor Per-Ingvar
Brånemark desde sus estudios en 1952.
Implante Dental: es el sustituto artificial de la raíz natural del diente.
Se trata de una estructura de titanio, material biocompatible, que
cicatriza en el hueso y se osteointegra; sustentado en este principio
es posible que podemos reemplazar uno o más dientes perdidos.
Pérdida de Hueso Alveolar: en maxilar (superior) o mandibular
(inferior), que son quienes forman los alvéolos, es vital evitarlo por
ser quienes soportan las piezas dentales. Este es un hueso
compacto, con múltiples y pequeños lechos a través de los cuales
se encuentran los nervios, vasos linfáticos y vasos sanguíneos.
Técnica de expansión ósea: constituye una alternativa terapéutica
3. CASO CLÍNICO
Se presenta un caso clínico con técnica de expansión ósea de cresta
maxilar atrófica mediante el uso de expansores compresivos roscados e
instalación de implantes dentales y su respectiva prótesis sobre
implante.
3.1. Historia Clínica
I. ANAMNESIS 1.1. Filiación:
Nombre F. L. C. C.
Fecha de Nacimiento 05/12/1954
Lugar de Nacimiento PUNO
Edad 62 años
Sexo Femenino
Raza Mestiza
Estado Civil Casada
Domicilio Av. Industrial Mz-2 Lt-3
Teléfono xxxxxxxxx
Ocupación Su casa
Lugar de Trabajo Su casa
Otra referencia: R. H. C. (hijo)
cel. xxxxxxxxx
RIESGO: Diabetes e Hipertensión
1.2. Motivo de Consulta:
Paciente refiere: Quiero ponerme los dientes que me faltan.
1.3. Antecedentes Familiares:
No contribuyentes
1.4. Antecedentes Personales:
¿Cuándo fue la última vez que visitó al dentista y por qué?
- Hace 1 mes por tratamiento de prótesis
¿Fecha de su último chequeo médico?
- 10 / 03 / 2017
¿Es alérgico a algún medicamento?
CUESTIONARIO
Conteste las preguntas marcando con un aspa SI ó NO. En caso de duda
conteste la más probable SI NO
¿Se lava los dientes todos los días? ¿Cuántas veces? X □
02 veces al día.
¿Cómo se cepilla? Horizontal y vertical
¿Qué elementos usa? Cepillo dental, cepillo interproximal e hilo dental
¿Tiene algún diente sensible al frío, calor, dulce, etc? _ □ X
¿Le sangran las encías? ________________________ □ X
¿Le supuran las encías? _______________________ □ X
¿Ha perdido dientes porque se movían? ___________ □ X
¿Le han dicho que tiene problemas de encía? _______ X □
¿Se ha tratado alguna vez por enfermedad periodontal? X □
¿Aprieta o rechina los dientes? __________________ X □
¿Ha notado cambios en su mordida? _______________ □ X
¿Tiene dificultad para masticar? __________________ □ X
¿Tiene dificultad para abrir o cerrar la boca? _________ □ X
¿Alguna vez le han hecho tratamiento para su mordida? □ X
¿Ha usado o usa aparato de prótesis? _____________ X □
¿Le han realizado tratamiento de ortodoncia?_________ □ X
¿Ha tenido alguna vez reacción anormal a la anestesia? □ X
¿Considera malo el estado de salud de la boca del
resto de su familia ____________________________ □ X
¿Está bajo tratamiento médico? __________________ X □
¿Ha tenido enfermedad del hígado? _______________ □ X
¿Ha tenido enfermedad del corazón? ______________ X □
¿Ha tenido enfermedad del riñón?_________________ □ X
¿Está tomando algún medicamento? ¿Cuál?
Glibenclamida 5mg,, Metformina 850mg, Ácido Acetil-
Salicílico 100mg, Losartan 50mg __________________ X □
¿Tiene dolores de oído? ________________________ □ X
¿Escucha ruidos o zumbidos anormales? ___________ □ X
¿Le han supurado los oídos? _____________________ □ X
¿Tiene usted dolor de cabeza? ___________________ □ X
¿Ha tenido sinusitis? ___________________________ □ X
¿Ha tenido heridas que no cicatrizan? _____________ □ X
¿Ha tenido algún cambio general en su salud ________ □ X
¿Ha perdido peso últimamente? __________________ □ X
¿Ha ganado peso últimamente? __________________ □ X
¿Sufre de alguna enfermedad? ___________________ X □
¿Ha sido hospitalizado alguna vez? ________________ □ X
¿Le han hecho transfusiones de sangre? ___________ □ X
¿Le han tratado alguna vez con radiación? __________ □ X
¿Le han operado de cabeza, cuello, boca, labios por
tumor? _____________________________________ □ X
¿Se ha tratado por tumor en otras áreas? __________ □ X
¿Se siente enfermo con frecuencia? _______________ □ X
¿Se siente fatigado o cansado? ___________________ □ X
Ha tenido o ha sufrido alguna vez de:
. Ictericia _____________________________________ □ X
. Tuberculosis _________________________________ □ X
. Enfermedad venérea __________________________ □ X
. Hepatitis ____________________________________ □ X
. Infarto cardiovascular _________________________ □ X
. Fiebre reumática _____________________________ □ X
. Glaucoma __________________________________ □ X
. Próstata ___________________________________ □ X
. SIDA ______________________________________ □ X
. Úlceras ____________________________________ □ X
. Epilepsia ___________________________________ □ X
. Diabetes ___________________________________ X □
¿Ha tenido dolores articulares?___________________ □ X
¿Le ha dicho el médico que tiene soplo en el corazón? □ X
¿Se le forman moretones fácilmente? _____________ □ X
¿Ha tenido anemia? ___________________________ □ X
¿Le duele el pecho cuando hace ejercicio? _________ □ X
¿Le falta aire cuando hace ejercicios? _____________ □ X
¿Se le hinchan los tobillos? ______________________ □ X
¿Tiene tos persistente? _________________________ □ X
¿Tiene asma? ________________________________ □ X
¿Sufre fiebre de heno? _________________________ □ X
¿Sufre urticaria? ______________________________ □ X
¿Se levanta frecuentemente en la noche a orinar? ___ □ X
¿Tiene sed frecuentemente? ____________________ □ X
¿En su familia hay alguien con diabetes? __________ □ X
¿Siente que se le adormece alguna parte del cuerpo? □ X
¿Siente que se le paraliza alguna parte del cuerpo? __ □ X
¿Ha tenido convulsiones? _______________________ □ X
¿Tiene tendencia a desmayarse? _________________ □ X
¿Se considera una persona nerviosa? _____________ □ X
¿Se siente deprimido o triste con frecuencia ________ □ X
¿Llora usted con frecuencia? ____________________ □ X
¿Está usted tomando hormonas? _________________ □ X
¿Está usted embarazada? ¿Cuántos meses? ________ □ X
¿Le han practicado histerectomía? ________________ □ X
¿Se irrita con frecuencia? ________________________ □ X
¿Fuma cigarrillos? ¿Cuántos? ____________________ □ X
Resumen y Evaluación del Cuestionario:
Paciente con higiene bucodental aceptable. En su estado de salud
general es regular porque está recibiendo tratamiento médico para su
salud debido a que tiene diagnóstico de Diabetes e hipertensión
II. EXAMEN CLÍNICO GENERAL:
Ectoscopía (Apreciación General): Aparentemente sin alteraciones que indiquen deterioro de su salud.
Piel y Anexos (Temperatura, textura, elasticidad, pigmentación, lesiones): Piel trigueña, tibia al tacto, humedad y elasticidad conservada. Sin lesiones aparentes.
Tejido celular subcutáneo (Edema, nódulos, tumores):
Distribución adecuada. Sin alteraciones aparentes.
Funciones vitales (Temperatura, pulso, presión arterial, frecuencia respiratoria):
Temperatura: 36,7°C Pulso: 65 lpm P.A.: 130/80 mmHg
F.R.: 16 rpm
III. EXAMEN CLÍNICO ESTOMATOLÓGICO:
3.1. Examen Clínico Extraoral e Intraoral
Cráneo Normocéfalo
Cara Mesofacial
Maxilares Sin alteraciones
Glándulas salivales Permeables. Sin alteraciones
A.T.M. Sin alteraciones
Labios Rosados, simétricos, normotónicos,
competentes.
Vestíbulo Conductos Stenon permeable, surcos y
frenillos adecuados.
Paladar duro y blando Sin alteraciones
Orofaringe Rojizo, no congestivo, sin exudado.
Lengua Normoglosia, movilidad conservada.
Piso de boca Rosado, homogéneo, textura lisa,
humedad conservada.
Índice Gingival (Loe & Silness)
Fecha: 29 / 04 / 2017 Tratamiento IG: 0,33
0,25 0,5 --
3.2. Encía
Marginal Rosado, consistencia firme, biotipo fino, sin
sangrado ni supuración.
Papilar Rosado, consistencia firme, biotipo fino, sin
sangrado ni supuración.
Adherida Rosado, consistencia firme, 5 mm aprox., sin
sangrado ni supuración.
Unión Mucogingival (Inserción de frenillos,
alteraciones en el fondo): Inserción de frenillos
con altura media, sin alteraciones en fondo de
surco.
3.3. Dientes:
Cambio de color No
Forma Cuadrada
Número 09 superiores (prótesis fija)
08 inferiores (prótesis fija – prótesis
removible)
Erosión No
Abrasión No
Abfracción No
Fracturas No
Caries No
Dolor a la percusión No
Exposición pulpar No
Movilidad No
Diastemas No
Empaquetamiento No
Restauraciones defectuosas No
Prótesis mal adaptadas No
IV. ÍNDICE DE HIGIENE ORAL (OLEARY)
V. EXAMEN CLÍNICO PERIODONTAL:
FICHA CLÍNICA
EVALUACIÓN POR SEXTANTES
I SEXTANTE:
Figura 03:Análisis del Sextante I
Se observa zona edéntula, encía de color rosado, textura lisa en relación a
terminación de restauraciones protésicas. Sin movilidad ni bolsas
periodontales. Radiográficamente se observa reabsorción ósea vertical en
II SEXTANTE
Figura 04:Análisis del Sextante II
Se observa encía de color rosado, textura lisa en relación a terminación de
restauraciones protésicas. Sin movilidad, con bolsa periodontal de 4mm en
distal de pieza 2,3. Radiográficamente se observa reabsorción ósea
III TERCER SEXTANTE
Figura 05: Análisis del Sextante IIl
Se observa zona edéntula restaurada con pónticos de prótesis fija, encía
de color rosado, textura lisa en relación a terminación de restauraciones
protésicas. Sin movilidad ni bolsas periodontales. Radiográficamente se
observa reabsorción ósea horizontal moderada en zona correspondiente a
IV SEXTANTE
Figura 06: Análisis del Sextante IV
Se observa zona edéntula, encía de color rosado, textura lisa en relación a
piezas 3,5 – 3,6 – 3,7 y 3,8. Restauración protésica en 3,4 con terminación
y adaptación adecuada. Sin movilidad ni bolsa periodontal.
V SEXTANTE
Figura 07: Análisis del Sextante V
Se observa zona edéntula restaurada con póntico de prótesis fija, encía de
color rosado, textura lisa en relación a terminación de restauraciones
protésicas. Sin movilidad ni bolsas periodontales. Radiográficamente se
observa reabsorción ósea horizontal moderada en zona correspondiente a
VI SEXTANTE
Figura 08: Análisis del Sextante IV
Se observa zona edéntula, encía de color rosado, textura lisa en relación a
piezas 4,4 - 4,5 – 4,6 y 4,7. Restauración protésica en 4,8 con terminación
y adaptación adecuada. Sin movilidad ni bolsa periodontal.
VI. ODONTOGRAMA
VII. PLAN DE TRABAJO PARA EL DIAGNÓSTICO DEFINITIVO
7.1 Análisis fotográfico Fotografíasextraorales Fotografías intraorales
7.2 Análisis imagenológico Radiografías periapicales Tomografía Cone Beam
7.3 Análisis de modelos de estudio Modelos individuales
ANÁLISIS FOTOGRÁFICO:
FOTOGRAFÍA EXTRAORAL
Figura 10: Fotografía frontal
Figura 12: Fotografía Sonrisa
FOTOGRAFIA DE LABIOS
ANÁLISIS FOTOGRÁFICO:
INTRAORAL
Figura 14: Fotografía Oclusal superior
Figura 15: Fotografía Oclusal inferior
Figura 17: Fotografía Lateral derecha
Figura 18: Fotografía Lateral izquierda
ANÁLISIS IMAGENOLÓGICO
Figura 20: Radiografía Panorámica
Piezas 1,6 – 1,2 – 1,1 – 2,1 – 2,3 – 2,6 compatibles con tratamiento
endodóntico, retenedor intrarradicular y restauración de prótesis fija.
Piezas: 3,4 – 3,3 – 3,2 – 3,1 – 4,2 – 4,3 y 4,8 compatibles con
restauración de prótesis fija.
Reabsorción moderada de la cresta residual de tipo horizontal en maxilar
superior a nivel de piezas: 1,6 – 1,5 1,4 – 1,3 2,2 – 2,4 – 2,5 – 2,7
-2,8.
Reabsorción severa de la cresta residual de tipo horizontal en maxilar
Figura 21: Radiografía Seriada
Interpretación Y Diagnóstico Radiográfico:
Pieza N° 1,7.- Reborde Óseo Marginal: zona radiolúcida a nivel distal y mesial compatible con reabsorción ósea horizontal leve.
Corona: conservada, imagen radiopaca compatible con restauración de corona protésica. Cavidad Pulpar: imagen radiopaco compatible con material de obturación de conductos. Raíz: fusionadas. Espacio del ligamento periodontal: levemente engrosado. Cortical alveolar:
continua. Hueso periradicular: patrón de trabeculado óseo normal. Zonas anatómicas vecinas: distante de seno paranasal.
Pieza N° 1,2.- Reborde Óseo Marginal: zona radiolúcida a nivel distal y mesial compatible con reabsorción ósea horizontal moderada. Corona:
protésica. Cavidad Pulpar: imagen radiopaco compatible con material de obturación de conducto. Raíz: única. Espacio del ligamento periodontal:
levemente engrosado. Cortical alveolar: continua. Hueso periradicular:
patrón de trabeculado óseo normal. Zonas anatómicas vecinas: distante de seno paranasal.
Pieza N° 1,1.- Reborde Óseo Marginal: zona radiolúcida a nivel distal y mesial compatible con reabsorción ósea horizontal moderada. Corona:
conservada, imagen radiopaca compatible con restauración de corona
protésica. Cavidad Pulpar: imagen radiopaco compatible con material de obturación de conducto. Raíz: única. Espacio del ligamento periodontal:
levemente engrosado. Cortical alveolar: continua. Hueso periradicular:
patrón de trabeculado óseo normal. Zonas anatómicas vecinas: conducto nasopalatino.
Pieza N° 2,1.- Reborde Óseo Marginal: zona radiolúcida a nivel distal y mesial compatible con reabsorción ósea horizontal moderada. Corona:
conservada, imagen radiopaca compatible con restauración de corona
protésica. Cavidad Pulpar: imagen radiopaco compatible con material de obturación de conducto. Raíz: única. Espacio del ligamento periodontal:
levemente engrosado. Cortical alveolar: continua. Hueso periradicular:
Pieza N° 2,3.- Reborde Óseo Marginal: zona radiolúcida a nivel distal y mesial compatible con reabsorción ósea horizontal moderada. Corona:
conservada, imagen radiopaca compatible con restauración de corona
protésica. Cavidad Pulpar: imagen radiopaco compatible con material de obturación de conducto. Raíz: única. Espacio del ligamento periodontal:
levemente engrosado. Cortical alveolar: continua. Hueso periradicular:
patrón de trabeculado óseo normal. Zonas anatómicas vecinas: sin alteraciones.
Pieza N° 2,6.- Reborde Óseo Marginal: zona radiolúcida a nivel distal y mesial compatible con reabsorción ósea horizontal moderada. Corona:
conservada, imagen radiopaca compatible con restauración de corona
protésica. Cavidad Pulpar: imagen radiopaco compatible con material de obturación de conductos. Raíz: tres raíces con material de obturación.
Espacio del ligamento periodontal: levemente engrosado. Cortical alveolar: continua. Hueso periradicular: patrón de trabeculado óseo normal. Zonas anatómicas vecinas: seno paranasal.
Pieza N° 3,4.- Reborde Óseo Marginal: zona radiolúcida a nivel distal y mesial compatible con reabsorción ósea horizontal moderada. Corona:
conservada, imagen radiopaca compatible con restauración de corona