Introducción
Más de un millón de pacientes en EE.UU. acu-den a los servicios de urgencias anualmente con un traumatismo craneoencefálico (TCE)1. El 80% de
ellos se consideran leves, con una puntuación en el Glasgow Coma Store2 (GCS) post-resucitación de
14-15 puntos. El TCE moderado (GCS = 9-13 puntos), ocurre en el 10% de los pacientes y el 10% restante corresponde a los pacientes con TCE grave (GCS ⱕ 8 puntos). Cada año en EE.UU. mueren 52.000 pa-cientes y entre 70.000 y 90.000 quedan con secue-las neurológicas tras un TCE3.
Todo ello, además del coste de vidas humanas y el problema social que conlleva supone un gasto a la sociedad de aproximadamente 3.000 millones de dólares3. Por tanto, el TCE es un problema serio
de salud pública, que demanda soluciones preven-tivas y un tratamiento específico.
Desde el punto de vista de los médicos de emergencias su misión consiste en detectar los pacientes con TCE moderado y grave, proceder a su estabilización, evitar el daño cerebral secunda-rio (fundamentalmente la hipoxia y la hipoten-sión) y trasladar al paciente en la mejor situación al hospital donde se le van a ofrecer los cuidados definitivos. El mejor conocimiento de los cambios fisiopatológicos acerca del TCE en las últimas dos décadas nos ha descubierto que, si bien no pode-mos actuar sobre la lesión primaria producida en el momento del impacto, el desarrollo de un da-ño mayor de esa lesión se puede evitar en los si-guientes minutos, horas o días post-traumatismo. Este daño cerebral, llamado secundario puede dar lugar a una mayor mortalidad e incapacidad gra-ve, como se demostró en el estudio epidemiológi-co realizado por la Brain Trauma Fundation en 19954.
REVISIÓN
El traumatismo craneoencefálico (TCE) produce un gran impacto en nuestra sociedad al ser la primera causa de muerte en personas menores de 45 años y la tercera a cual-quier edad, a lo que hay que añadir el problema familiar, el social y el financiero de los que sobreviven con secuelas. Dado que la mayoría de los cambios fisiopatológicos en el metabolismo y en el flujo sanguíneo cerebral ocurren en las primeras horas del trau-matismo, el manejo inicial de estos pacientes por parte de los servicios de emergencias y en la sala de urgencias de los hospitales juega un papel fundamental en su pronósti-co final. Si bien no podemos evitar en ese momento la lesión primaria, sí podemos ac-tuar limitando su progresión mediante la minimización del daño cerebral secundario. Desde el primer contacto con el paciente y tras las medidas básicas de reanimación, el objetivo fundamental debe ser mantener una estabilidad global que evite principalmen-te la hipoprincipalmen-tensión y la hipoxia, que son factores pronósticos independienprincipalmen-tes de morbi-mortalidad. Además, los pacientes con traumatismo craneal grave deben ser traslada-dos en condiciones estables a un hospital de tercer nivel que disponga de servicio de neurocirugía y medicina intensiva con técnicas de neuromonitorización, como la pre-sión intracraneal y la oxigenación cerebral. En esta revipre-sión haremos varios apartados que son básicos para el actual manejo del TCE: inicialmente describiremos los concep-tos fisiopatológicos en el traumatismo que inciden sobre el flujo sanguíneo cerebral, la presión intracraneal y el metabolismo cerebral, así como los tipos de lesiones primarias y secundarias; en segundo lugar, y de forma más extensa, la evaluación y el manejo pre-hospitalario, en la sala de urgencias y, por último, el tratamiento en la unidad de medicina intensiva basado en técnicas de neuromonitorización multimodal. [Emergen-cias 2009;21:433-440]
Palabras clave: Traumatismo craneoencefálico. Conceptos fisiopatológicos. Técnicas de neuromonitorización multimodal.
CORRESPONDENCIA:
Dr. Santiago Lubillo
Unidad de Medicina Intensiva Hospital Universitario Nuestra Señora de Candelaria Carretera del Rosario, 145 38009 Santa Cruz de Tenerife E-mail: lubimon@gmail.com
FECHA DE RECEPCIÓN:
30-6-2008
FECHA DE ACEPTACIÓN:
19-11-2008
CONFLICTO DE INTERESES:
Ninguno
Avances en el traumatismo craneoencefálico
PATRICIALÓPEZ FAJARDO, SANTIAGOLUBILLO MONTENEGRO
Unidad de Medicina Intensiva. Hospital Universitario Nuestra Señora de Candelaria. Tenerife, España.
La mortalidad de los TCE graves ha descendido en los últimos 30 años del 50% al 30%, sin que se incremente el número de los pacientes con se-cuelas neurológicas graves5,6. El motivo de ese
descenso se debe, en gran parte, a la mejoría en la actuación de los servicios de emergencias pre-hospitalarios basados en el mejor conocimiento de la fisiopatología del TCE y los cuidados especí-ficos posteriores en los hospitales destinados al tratamiento de estos pacientes8.
Por otro lado, se han analizado datos acerca del pronóstico de estos pacientes y, actualmente, existen muchas variables que lo determinan como son el mecanismo de la lesión traumática, la edad de los pacientes, la reactividad pupilar, la puntua-ción en la escala GCS tras realizar las maniobras de reanimación y el tipo de lesión mostrada por la neuroimagen9.
Conceptos de la fisiopatología en el TCE
Alteraciones del flujo sanguíneo cerebral
Gracias a las peculiaridades del polígono de Willis, que a su vez dispone de numerosas vías co-laterales, el flujo sanguíneo cerebral (FSC) se man-tiene constante a pesar de las fluctuaciones de la presión arterial media (PM), siempre y cuando se encuentre dentro del rango 60-140 mmHg. El FSC se calcula mediante el cociente entre la pre-sión de perfupre-sión cerebral (PPC) y la resistencia vascular cerebral (RVC).
La presión de perfusión cerebral [PPC = PAM-presión intracraneal (PIC)] según las guías de práctica clínica8, debería mantenerse entre 60-70
mmHg.
La RVC también influye en el FSC, y más espe-cíficamente la reactividad de las arteriolas a los cambios de paCO2. Esto tiene implicaciones tera-péuticas muy importantes, ya que el descenso de la paCO2 si bien pueden disminuir la PIC por va-soconstricción arteriolar, si ésta es excesiva puede comprometer el FSC y la oxigenación cerebral, dando lugar a isquemia cerebral, sobre todo si se aplica en las primeras horas del TCE donde el FSC es más bajo10,11.
Alteraciones de la presión intracraneal
La bóveda intracraneal está constituida por cuatro estructuras: parénquima cerebral, zona in-tersticial, sangre y líquido cefalorraquídeo (LCR). De esta manera el volumen intracerebral total será la suma de todos ellos. Esto implica que en
condi-ciones normales y para mantener un equilibrio fi-siológico, con los valores de PIC entre 10 ± 5 mmHg, cualquier alteración en el volumen de un componente implica un descenso similar del volumen del resto. A esto se le denomina compliance intracraneal, que refleja la relación del cambio de volumen con respecto al cambio resul-tante de la PIC (Figura 1).
Alteraciones del metabolismo cerebral
El consumo metabólico cerebral de oxígeno (CMRO2) equivale al producto del FSC por la dife-rencia arterioyugular de oxígeno. Cuando el FSC decae, el CMRO2 se mantiene inicialmente dentro de la normalidad a costa de aumentar la extrac-ción de oxígeno (aumenta la diferencia arterioyu-gular de oxígeno). Pero si el flujo sigue disminu-yendo, el efecto compensador resulta insuficiente y aparece la isquemia.
Tipos de lesiones estructurales
Se han descrito principalmente dos tipos de le-siones. Por un lado el daño primario ocurre inme-diatamente después del impacto. Puede provocar lesiones focales o difusas, en esta última, se inclu-yen “la lesión axonal difusa (DAI)” por rotura axo-nal directa o axotomía primaria y el swelling, don-de la don-destrucción axonal ocurre pasadas unas horas o días. Las manifestaciones clínicas van des-de la conmoción cerebral (i.e., inconsciencia du-rante menos de 6 horas) hasta la DAI grave (i.e., inconsciencia durante más de 24 horas con signos de disfunción de tronco). Por otro lado está el da-ño secundario que conduce a la pérdida de la
au-Figura 1.Curva de compliance cerebral (C = Punto crítico; Po = Presión inicial; Pc = Presión crítica; Vc = Volumen crítico;
torregulación cerebrovascular, a las alteraciones de la barrera hematoencefálica, al edema intra y al extracelular y a la isquemia. Ocurre como respues-ta al daño primario y a ciertos eventos sistémi-cos12. Según la etiología destacamos:
1. Las complicaciones intracraneales: Lesiones vasculares (hematomas intracraneales, vasoespas-mo, fenómenos de revascularización, y trombosis venosa cerebral), hidrocefalia debida al desequili-brio entre producción y absorción de LCR, infec-ciones intracraneales, epilepsia y edema cerebral.
2. Causas sistémicas: En este tipo de daño ce-rebral secundario es donde los equipos de emer-gencias, tanto en el lugar del accidente como en los servicios de urgencias de los hospitales, van a incidir y el evitarlo supondría un descenso muy importante en la morbi-mortalidad de estos pa-cientes.
2.1. Presión arterial: La hipotensión arterial ele-va la tasa de mortalidad del TCE grave del 27% al 50%13-18. Las cifras correctas de PAM son de
80-100 mmHg. Por el contrario, la hipertensión arte-rial (HTA) también aumenta la PIC cuando se pier-de la autorregulación.
2.2. Presión espiratoria final positiva (PEEP): La PEEP puede aumentar la PIC a través de la dis-minución del retorno venoso sistémico y cere-b r a l . S e r e c o m i e n d a u n a P E E P e n t r e 5 - 1 0 cmH2O. No obstante, se valorará el
riesgo/be-neficio, pues si no conseguimos PaO2 óptima
con ascenso de FiO2, recurriremos al aumento de PEEP.
2.3. Hipertermia: Produce un aumento del me-tabolismo cerebral, sin embargo, salvo en la fiebre prolongada, no se ha podido demostrar que influ-yan en el pronóstico del TCE.
2.4. Intercambio de gases: La hipoxemia, según los resultados del Banco de Datos del Coma Trau-mático aumenta la tasa de mortalidad en torno a un 2%, y se incrementa 25 veces más cuando se asocia a hipotensión arterial19. Los cambios en la
PaCO2tienen un impacto profundo sobre FSC de-bido a la vasoconstricción. Por la hiperventilación se puede emplear de forma terapéutica en ausen-cia de isquemia que procura mantener en rango 33-37 mmHg. Cifras inferiores son peligrosas por-que producen ispor-quemia debido tanto al efecto va-soconstrictor de la hipocapnia como al desplaza-miento hacia la izquierda que la alcalosis tisular determina sobre la curva de disociación de la he-moglobina (efecto Bohr). En un estudio realizado por nosotros en el servicio de urgencias del hospi-tal detectamos que un alto porcentaje de pacien-tes sometidos a ventilación mecánica en el lugar del accidente presentaban a su llegada valores de
hipocapnia compatibles con isquemia cerebral y menos de la mitad tenían una PaCO2 dentro del rango de la normalidad (Figura 2).
2.5. Hiperglucemia: Contribuye al daño cerebral aumentando la osmolaridad plasmática con la consiguiente formación de edema osmótico, a la vez que promueve la acidosis metabólica.
2.6. Hipernatremia/Hiponatremia: La hipernatre-mia puede desarrollarse por coma diabético, des-hidratación, diuréticos, diabetes insípida, panhipo-pituitarismo o tratamiento con suero salino hipertónico e hiperoncótico (SSHH) que produce deshidratación celular. La hiponatremia general-mente es secundaria por el excesivo aporte de lí-quidos hipotónicos en la fase aguda.
Evaluación y manejo del TCE
Valoración inicial de la gravedad del TCE
Encontrar un TCE grave aislado es improbable: más del 60% de los TCE se asocian con un daño grave de otro órgano20. Datos recientes
multicén-tricos6 demuestran que la asociación del TCE
gra-ve con el daño sistémico oscila entre un 25% y un 88% de los casos. Por otra parte, el raquis está implicado con frecuencia en los pacientes poli-traumatizados y, por consiguiente, una inadecua-da maniobra de movilización puede desencadenar o agravar una lesión medular.
Es por todo ello que todo paciente con TCE grave debe ser considerado como un politrauma-tizado hasta que se pruebe lo contrario y, por tan-to, debe ser evaluado y tratado según las líneas
guía del Advanced trauma life support(ATLS)21. Tras
la resucitación y con el paciente estable el GCS si-gue siendo la mejor herramienta para conocer la severidad del trauma, si bien hay que tener en cuenta que el GCS no es una exploración neuro-lógica, sino que mide el grado de respuesta del paciente ante un estímulo. Actualmente el valor pronóstico de los pacientes no debe depender so-lamente del GCS o de la tomografía computariza-da (TC) del ingreso, sino que hay que valorar la respuesta motora al estímulo (GCS motor), la re-actividad pupilar, la edad, la condición previa del paciente antes del TCE y sobre todo el grado de daño cerebral secundario durante la fase aguda22.
Estabilización prehospitalaria del TCE
En lo que concierne al TCE, tras realizar las ma-niobras de soporte vital avanzado (ATLS), es indis-pensable el aislamiento de la vía aérea a todo pa-ciente con GCS < 8 puntos y todo TCE moderado con lesiones asociadas o que precise sedación por agitación23-25. Se optará por la intubación
orotra-queal (IOT) y la técnica de Sellick (que se maneja como posible fractura de base de cráneo y lesión medular). Los regímenes de sedoanalgesia26-28 están
explicados en la Tabla 1. Utillizaremos la concentra-ción de oxígeno (FiO2) necesaria para conseguir una saturación arterial de oxígeno (SatO2) superior al 95%. Especial cuidado se ha de tener con la ven-tilación manual, pues es una fuente generadora de hipocapnia. Es necesario mantener la PAM en 90 mmHg e infundir soluciones isotónicas y descar-tar las hipotónicas (Ringer lactato o suero glucosa-do). Si no se controla, tras descartar otras lesiones, se infundirá noradrenalina, ya que no tiene efecto sobre el FSC. Por último, el traslado de todo pa-ciente con TCE severo, moderado o leve con poli-traumatismo debe ser a un centro de tercer nivel.
Manejo del TCE en la sala de urgencias
Se evaluarán parámetros sistémicos que inclu-yen el perfil hematológico, el bioquímico, el EG, la serie ósea con una radiografía de cráneo, cervi-cal, de tórax, de columna dorsolumbar y de pel-vis. Todos los pacientes con TCE grave o modera-do se explorarán mediante TC cerebral, el cual debe incluir una TC cervical, pues hasta en 60% de los casos la radiografía simple no muestra frac-turas de cuerpos vertebrales o carillas articulares. Además, se practicará una ecografía o una TC ab-dominal según la exploración física que presen-te25. Será necesario repertir la TC craneal si
pre-senta una caída de 2 puntos en el GCS no
explicable por causas extracraneales o cambio de respuesta motora o pupilar.
Una vez confirmado el TCE grave, se continua-rá con sedoanalgesia de acción corta para realizar ventanas neurológicas si es preciso. Para las mani-pulaciones (aspiración de secreciones o escalo-fríos) que se asocian a ascensos de PIC, añadire-mos bloqueantes neuromusculares (cistracurio, ro-curonio o vero-curonio).
En el manejo, el principio fundamental se basa en intentar mantener un equilibrio global. Para ello, será necesario un control estricto de las si-guientes medidas generales:
1. Evitar la hipoxia cerebral: El objetivo es mante-ner una PaO2 entre 80-120 mmHg y PaCO2 en un rango de 35-38 mmHg. No usar hiperventilación profiláctica, con ello aumentaríamos la isquemia ce-rebral.
2. Control de la compliancecerebral: La cabe-za del paciente a 30º sobre el plano horizontal si no hay lesiones cervicales que lo contraindiquen. Evitar ataduras del tubo orotraqueal alrededor del cuello, con alineación del eje cuello-tórax.
3. Tratamiento del edema: Está contraindicado el tratamiento profiláctico con diuréticos osmóti-cos. La indicación sería correcta en el ámbito pre-hospitalario y/o en el servicio de urgencias, si apa-recen cambios pupilares, en la respuesta motora o el deterioro del GCS. El fármaco más utilizado ini-cialmente ha sido el manitol al 20%29. La dosis
de-be ser la mínima efectiva, que oscila entre 0,25 y 1 mg/kg/ev sin sobrepasar 6 g/kg/día. Inicialmen-te el manitol expande el volumen plasmático y re-duce la viscosidad sanguínea que prore-duce el au-mento del FSC; este efecto se sigue de vasoconstricción cerebral y de descenso del FSC. Actualmente, el agente osmótico más aceptado, por tener menos efectos secundarios, es el SSHH. Generalmente administramos suero fisiológico (SF) al 7,5% con almidón al 6%, 2 ml/Kg/ev en 10 minutos el cual reduce la PIC de forma más in-tensa y duradera que el manitol en dosis equios-molares que emplean un volumen 6 veces inferior. Además no produce vasoconstricción secundaria como el manitol ni poliuria intensa. En cuanto al uso de corticoides, estudios prospectivos con asig-nación aleatoria no han demostrado ninguna
ven-Tabla 1.Regímenes de sedoanalgesia
taja30y sí la aparición de efectos colaterales
adver-sos (i.e, hemorragia digestiva, hiperglucemia, trombosis cerebral vascular, inmunosupresión).
4. Mantener una adecuada hemodinámica: La PPC recomendada por la Brain Trauma Foun-dation8 es 60-70 mmHg; Cifras superiores a 70
mmHg se han asociado con una mayor inci-dencia de síndrome de distrés respiratorio agu-do (SDRA) e incremento de la mortalidad31. Los
valores óptimos de la PAM deben ser superio-res a 90 mmHg. Inicialmente la hipotensión se tratará con volumen (cristaloides y coloides), pero si no conseguimos reestablecer la PAM re-curriremos a aminas como la noradrenalina. La
técnica de small volumen resuscitation con
SSHH se puede usar en situaciones de TCE en presencia de shock32. No está permitida la
hipo-tensión permisiva en los politraumatizados con TCE grave33.
5. Control metabólico: Principalmente dirigido a suprimir la acidosis metabólica y los estados hiper-glucémicos. El fin es conseguir cifras de glucemia en el rango de 80-120 mg/dl, y se recurre para ello a insulina regular subcutánea, o en bolos intraveno-sos.
6. Mantener normotermia (temperatura central 36-36,5ºC). Inicialmente recurriremos a medidas físicas, infusión de líquidos fríos o métodos de en-friamiento intravascular.
7. Nivel de hemoglobina: Para asegurar un transporte de oxígeno cerebral adecuado se debe
mantener unas cifras de hemoglobina ⱖ 10
mg/dl34.
8. Los anticomiciales no se deberían de usar de forma rutinaria. Su uso estaría justificado durante 7-10 días en pacientes con factores de riesgo para sufrir crisis comiciales precozmente36. Las
indica-ciones son la fractura de cráneo deprimida, el he-matoma intracerebral en territorio silviano o sud-ural, la herida de cabeza penetrante y la crisis comicial en las primeras 24 horas post-trauma. El fármaco de elección es la fenitoína, con dosis de carga de 18 mg/Kg/en 30 min seguido a las 24 horas de 1,5-2,5 mg/Kg/8h/ev.
9. Técnicas diagnósticas de neuroimagen: La TC cerebral es la técnica de elección para el diag-nóstico, pronóstico y control evolutivo de las le-siones iniciales del TCE37. De acuerdo con la
clasi-ficación de Marshall38, se tienen los siguientes
patrones radiológicos:
9.1. Lesión difusa tipo 1 (LDC I): Ausencia de patología intracraneal visible en el TC.
9.2. Lesión difusa tipo 2 (LDC II): Cisternas peri-truncales presentes con las estructuras de la línea media centradas o desplazadas (ⱕ 5 mm).
9.3. Lesión difusa tipo 3 (LDC III): La línea me-dia está casi centrada (ⱕ 5 mm de desplazamien-to), pero las cisternas peritruncales aparecen com-primidas o ausentes, lo que traduce la presencia de swelling.
9.4. Lesión difusa tipo 4 (LDC IV): Desviación de la línea media ⱕ 5 mm en ausencia de lesiones focales mayores de 25 ml.
9.5. Lesión focal evacuada (Marshall V): Cual-quier lesión extirpada quirúrgicamente.
9.6. Lesión focal no evacuada (Marshall VI): Fo-cos quirúrgiFo-cos ⱖ 25 ml.
10. Decisión de ingreso hospitalario en el TCE le-ve. Un TCE leve (GCS: 14-15 puntos) puede ser dado de alta con instrucciones para la vigilancia neurológica domiciliaria durante 48 horas, si no presenta ninguna de las siguientes características: disminución del nivel de conciencia, cefalea, am-nesia peritraumática o focalidad neurológica, frac-tura craneal, sospecha de intoxicación, factores de riesgo (edad ⱖ 70 años, anticoagulación, hepato-patía, accidentes cerebrovasculares y/o TCE pre-vios), vive solo o lejos del centro hospitalario y el nivel intelectual de los acompañantes es inapro-piado. Si presenta alguno de los rasgos anteriores, se debería realizar un TC cerebral y quedar en ob-servación durante 48 horas. Todo TCE moderado o leve, con TC normal sin daño sistémico asocia-do, podrán ser manejados en planta de neurociru-gía con TC de control a las 12-24 horas de su ad-misión. En el servicio de medicina intensiva deben ingresar todos los pacientes que presenten TCE severo, moderado con lesiones asociadas o leve con lesiones potencialmente graves.
Manejo del TCE en la unidad de medicina intensiva (UMI)
Previamente a la descripción del manejo en UMI, procederemos a dar unos consejos básicos sobre la monitorización multimodal utilizada por
Tabla 2.Medidas generales en el manejo del traumatismo craneoencefálico en la sala de urgencias
Posición de la cabeza Elevación cabeza 30º
PaO2 90-120 mmHg
PaCO2 35-38 mmHg
PAM 90 mmHg
pH/Lactato 7,3-7,45/ⱕ2,2 mlosm/l
PVC 10-15 mmHg
Hb ⱖ10 mg/dl
Control iónico No fluidos hipotónicos Glucemia 80-120 mg/dl/7,37
Temperatura 36-36,5ºC
nuestra UMI y basada en las recomendaciones de la Brain Trauma Fundation20078.
Monitorización de la perfusión cerebral
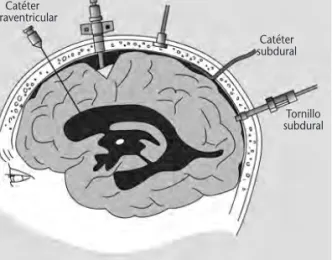
1. Monitorización de la presión intracraneal: Sue-len ser sistemas de fibra óptica localizados gene-ralmente a nivel ventricular o parenquimatoso. Los más utilizados por su menor riesgo de infec-ción son los catéteres intraparenquimatosos39,
co-locados mediante trépano en el hemisferio más afectado o, en el caso de lesión difusa, en hemis-ferio derecho. Los valores de PIC normal son de 0-20 mmHg en adultos. Las guías clínicas39,4,8
reco-miendan que sean monitorizados el TCE grave con TC anormal; el TCE grave con TC normal y dos o más de las siguientes características: edad > 40 años, respuestas motoras uni o bilaterales anormales (motor ⱕ 4) y PAM < 90 mm Hg; las lesiones traumáticas ocupantes de espacio com-plejas independientemente del nivel de concien-cia. TCE moderados con lesión ocupante de espa-cio (LOE) intraaxial no intervenidas o con compresión de las cisternas de la base. TCE mo-derados con lesiones asociadas extracraneales que requieran sedoanalgesia profunda.
2. Ecografía Doppler transcraneal espectral (DTC) y codificada en color (DTCC): Evalúan el estado de los vasos de mayor calibre del polígono de Willis y, por lo tanto, de la circulación cerebral. Facilitan los valores de la velocidad del FSC (sistólica, diastólica y media) y el índice de pulsatilidad (IP) que detec-tan la existencia de vasoespasmo, estenosis intra-craneales y la muerte encefálica, así como la res-puesta al tratamiento40.
Monitorización de la extracción de oxígeno
1. Oximetría yugular: Valora el FSC de acuerdo con los valores de saturación venosa mixta (SjO2) a nivel del golfo de la vena yugular interna. Oscila entre 55% y 71%. Valores de 50% indican isque-mia grave y superiores al 75% hipereisque-mia41,42. No
obstante, la oximetría yugular está quedando rele-gada a un segundo lugar al disponer de presión tisular de oxígeno.
2. Presión tisular de oxígeno (PtiO2): Se lleva a
cabo a través de un catéter polarográfico que se introduce, junto con el catéter de PIC intraparen-quitomatoso, en la sustancia blanca aparentemen-te sana. La monitorización continua del valor de la
Figura 3.Clasificación de Marshall38. (LDC = Lesión Difusa Cerebral).
LDC I LDC II LDC III
PtiO2 indica la disponibilidad de oxígeno cerebral e indirectamente el balance entre la oferta y la de-manda de oxígeno. Por tanto, todo aumento del consumo de oxígeno (sedación insuficiente, hiper-temia, convulsiones, etc.) o disminución del FSC [hipotensión arterial, hipoxemia, hipocapnia, vaso-espasmo, edema con hemorragia intracraneal (HIC), etc.] darán lugar a descensos de la PtiO2. Al contrario, un aumento del transporte de oxígeno o una disminución del consumo provocarían un aumento de la PtiO2. Las cifras consideradas como normales oscilan en el rango de 15-30. Aunque el umbral de isquemia aún no está bien definido, va-lores bajos y prolongados de PtiO2 se relacionan con mal pronóstico43,44.
Medidas terapéuticas
Si a pesar de controlar las medidas generales, existe HIC y descartamos una patología subsidiaria de cirugía se pasaría a un segundo escalón o me-didas de primer nivel como el drenaje ventricular, los diuréticos osmóticos o la hiperventilación
(Pa-CO2 en 30-35 mmHg).
Una vez han fallado las medidas generales y de primer nivel, pasamos al último escalón o medi-das de segundo nivel como son:
Coma farmacológico: Inducido por barbitúri-cos. Además suprimen la actividad convulsiva y reducen el consumo de O2 cerebral, siendo su efecto principal la vasoconstricción cerebral. Dado los graves efectos secundarios (hipotensión, dismi-nución del FSC y depresión de la actividad de los linfocitos T que favorece la aparición de infeccio-nes y shock séptico845), actualmente han quedado
en un segundo plano.
Craniectomía descompresiva: Con HIC
refracta-ria a las medidas precedentes y que excluye aque-llos casos con lesiones bilaterales o con midriasis bilateral paralítica, se han practicado amplias cra-niectomías sobre ambas regiones frontotemporo-parieto-occipitales y duroplastia con resultados es-perenzadores46-48.
Hipotermia moderada (32-34ºC): Se asocia a inmunosupresión, hipopotasemia y trastornos gra-ves de la coagulación. Aunque los metanálisis la desaconsejan49, existen en dichos estudios muchas
deficiencias en la metodología. Es por ello, que un nuevo análisis sobre los estudios realizados con un método adecuado reviven la posibilidad de utilizar la hipotermia nuevamente50.
Bibliografía
1 Jager TE, Wiess HB, Coben JH, Pepe P. Traumatic brain injuries eva-luated in US emergencias departments 1992-1994. Aca Emerg Med. 2000;7:132-40.
2 Teasdale G, Jennett B. Assessment of coma and impaired conscious-ness: a practical scale. Lancet. 1974;2:81-4.
3 Center for Disease Control and Prevention: Traumatic brain Injury. Colorado, Missouri, Oklahoma and Utah, 1990-1993. MMWR. 1997;46:8-11.
4 Guidelines for the management of Severe head Injury. New York: Aitken Brain Trauma Fundation; 1995.
5 Marshall LF, Gautille T, Klauber MR. The outcome of severe head in-jury. J Neurosurg. 1991;75:S28-S36.
6 Marmarou A, Lu J, Butcher I, Mc Hugh GS, Mushkudiani NA, Murray GD, et al. IMPACT Data base of traumatic brain injury. Design and description. J Neurotrauma. 2007;24:239-50.
7 Baxt WG, Moody P. Impact of avanced pre-hospital care on the mor-tality of severely brain-injured patients J Trauma. 1987;27:365-9. 8 Guidelines for the managementof severe head injury. Brain Trauma
Fundation. J Neurotrauma. 2007;24:S1-S106.
9 Murray GD, Butcher I, McHugh GS, Lu J, Mushkudiani NA, Mass AI, et al. Multivariate prognostic analysis in traumatic brain injury: re-sults from the IMPACT study. J Neurotrauma. 2007;24:329-37. 10 Bouma GJ, Muizelaar JP, Stringer WA, Choi SC, Fatouros P, Young HF.
Ultra-early evaluation of regional cerebral blood flow in severrely he-ad-injured patients using xenon-enhanced computorized tomo-graphy. J Neurosurg. 1992;277:360-8.
11 Miuzelaar JP, Marmarou A, Ward JD. Adverse effectsof prolonged hyperventilation in patients with severe head injury: a randomized clinical trial. J Neurosurg. 1991;75:731-5.
12 Chesnut RM, Marshall LF, Klauber MR, Blunt BA, Baldwin N, Eisen-berg HM, et al. The role of secondary brain injury in determining outcome from severe head injury. J Trauma. 1993;34:216-22. 13 Marmarou A, Anderson RL, Ward JD. Impact of ICP instability and
hypotension on outcome in patients with severehead trauma. J Neu-rosurg. 1991;75:159-66.
14 Valadka AB, Gopinath SP, Contant CF, Uzura M, Robertson CS. Rela-tionship of brain tissue PO2to outcome after severe head injury. Crit
Care Med. 1998;26:1576-81.
15 Juul N, Morris GF, Marshall SB. Intracranial hypertension and cere-bral perfusion pressure: influence on neurological deterioration and outcome in severe head injury.The Executive Committee of the Inter-national Selfotel Trial. J Neurosurg. 2000;92:1-6.
16 Sahuquillo J, Amoros S, Santos A, Poca MA, Panzordo M, Domín-guez L, et al. Does an increase in cerebral perfusion pressure always mean a better oxygenated brain? A study in head-injured patients. Acta Neurochir. (Supl) 2000;76:457-62.
17 Manley G, Knudson M, Morabito D, Damron S, Erickson V, Pitts L. Hypotension, hypoxia, and head injury: frequency, duration, and consequences. Arch Surg. 2001;136:1118-23.
18 Steiner LA, Czosnyka M, Piechnik SK, Smielewski P, Chatfield D, Me-non DK, et al. Continuous monitoring of cerebrovascular pressure reactivity allows determination of optimal cerebral perfusion pressure in patients with traumatic brain injury. Crit Care Med. 2002;30:733-8.
19 Eisenberg HM, Gary HE Jr, Aldrich EF, Saydjari C, Turner B, Foulaques MA, et al. Initial CT findings in 753 patients with severe head injury.
Figura 4.Métodos de medida de la presión intracraneal13.
A report from the NIH Traumatic Coma Data Bank. J Neurosurg. 1990;73:688-98.
20 Siegel JH. The effect of associated injuries, blood loss, and oxygen debt on death and disability in blunt traumatic brain injury. The ne-ed for early physiologic prne-edictors of severity. J Neurotrauma. 1993;12:579-90.
21 American College of Surgeons. Advanced Life Support Instruction’s Manual. Chicago: American College of Surgeons; 1996.
22 Doberstein CE, Hovda DA, Becker DP. Clinical considerations in the reduction of secondary brain injury. Ann Emerg Med. 1993;264:94-102.
23 Bullock RM, Chesnut RM, Clifton RL. Management and prognosis of severe traumatic brain injury. J Neurotrauma. 2000;17:453-627. 24 Mínguez Platero J, García Bermejo P, Ruis López JL, Millán Soria J.
Manejo del trauma grave en la Comunidad Valenciana. Emergencias. 2007;19:195-200.
25 Guidelines for prehospital management of traumatic brain injury. J Neurotrauma. 2002;19:112-75.
26 Laver KK, Connolly LA, Schmeling WT. Opioid sedation does not al-ter intracranial pressure in head-injured patients. Can J Anaesthesiol. 1997;44:929-33.
27 Nadal M, Ausina A, Sahuquillo J. Effects on intracranial pressure of fentanyl in severe head injury patients. Acta Neurochir. 1998;71:10-2. 28 Kang TF. Propofol infusion syndrome in critically ill patients. Ann
Pharmacother. 2002;36:1453-6.
29 Battison C, Andrews PJ, Graham C, Petty T. Randomized, controlled trial of the effect of a 20% mannitol solution and a 7.5% saline/6% dextran solution on increased intracranial pressure after brain injury. Crit. Care Med. 2005;33:196-202.
30 Alderson P, Roberts I. Corticosteroids in acute traumatic brain injury: systematic review of randomised controlled trials. Br Med J. 1997;314:1855-9.
31 Robertson CS, Valadka AB, Hannay HJ, Contant CF, Gopinath SP, Cormio M, et al. Prevention of secondary ischemic insults after seve-re head injury. Crit Caseve-re Med. 1999;27:2086-95.
32 Anderson JT, Wisner Dh, Sullivan PE, Matreucci M, Freshman S, Hil-dreth J, et al. Initial small volumen hypertonic resuscitation of shock and brain injury: short and long-term effects. J Trauma. 1997;42:592-601.
33 Suárez J, Burillo G, Lubillo S. Pre-hospital fluid therapy in critically in-jured patients: Nedds for clinical studies. Injury. 2007;38:130-131. 34 Leal-Noval SR, Muñoz-Gómez M, Murillo-Cabezas. Optimal
hemo-globin concentration in patients with suarachnoid hemorrhage, acu-te ischemic stroke and traumatic brain injury. Curr Opin Crit Care. 2008;14:156-62.
35 Temkin NR, Dikmen SS, Wilensky AJ, Keihm J, Chabal S, Ninn HR. A
randomized, double-blind study of phenytoin for the prevention of post-traumatic seizures. N Engl J Med. 1990;323:497-502. 36 Lubillo S, Carreira L, Bolaños J, Cardeñosa J, Arroyo Y, Manzano Y.
Prognostic value of early computorized tomography scanning follo-wing craniotomy for traumatic hematoma. J Neurosurg. 1999;91:581-7.
37 Marshall LF, Marshall SB, Klauber MR. A new classification of head injury based on computerized tomography. J Neurosurg. 1991;75:S14-S20.
38 Poca MA, Sahuquillo J, Arribas M, Baquena M, Amorós S, Rubio E. Fiberoptic intraparenchymal brain pressure monitoring with the Ca-mino V420 monitor: reflections on our experience in 163 severely head-injured patients. J Neurotrauma. 2002;19:439-48.
39 Brain Trauma Foundation, American Association of Neurological Sur-geons. Recommendations for intracranial pressure monitoring tech-nology. In: Management and Prognosis of Severe Traumatic Brain In-jury. New York; Brain Trauma Foundation: 2000. p. 75-90. 40 Saqqur M, Zygun D, Demchuk A. Role of transcranial Doppler in
neurocritical care. Crit Care Med. 2007;35:S216-223.
41 Cruz J. The first decade of continuous monitoring of jugular bulb oxyhemoglobin saturation: management strategies and clinical out-come. Crit Care Med. 1998;26:344-51.
42 Lubillo S, Blanco J, Barrientos J. SyO2and PtiO2monitoring in neuro
critical patients. Ed. By A. Net and L. Marruecosen Paciente neurocri-tico. Barcelona: Ars Médica; 2006. p. 57-70.
43 van den Brink WA, van Santbrink H, Steyerberg EW, Avezaat CJ, Sua-zo JA, Hogesteeger C, et al. Brain oxygen tension in severe head in-jury. Neurosurgery. 2000;46:868-78.
44 Lubillo S, Sánchez C, Peña V. Monitorización de la Presión de Oxíge-no Tisular. Utilidad clínica. Barcelona: Editorial Masson; 2004. p. 119-132.
45 Roberts I. Barbiturates for acute traumatic brain injury. The Cochrane Library, Volume 4, 2005.
46 Arabi B, Hesdorffer D, Ahn, E. Outcome following decompressive craniectomy for malignant swelling due to severe head injury. J Neu-rosurg. 2006;104:469-79.
47 Timofeev I, Kirkpatrick P, Corteen E, Hiler M, Czosnyka M, Menon DK, et al. Decompressive craniectomy in traumatic brain injury: out-come following protocol-driven therapy. Acta Neurochir. (Supl) 2006;96:11-6.
48 Lubillo S, Blanco J, López P. Papel de la craniectomía descomprensi-va en el pciente neurocrítico. Med Intensidescomprensi-va. 2009;33:72-81. 49 Alderson P, Gadkary C, Signorini DF. Therapeutic hypothermia for
head injury. Cochrane Database Syst Rev. 2004;4:CD001048. 50 Peterson K, Carson S, Carney N. Hypothermia treatment. A
systema-tic review and meta-analysis. J Neurotrauma. 2008;25:62-71.
Advances in the management of head injury
López Fajardo P, Lubillo Montenegro S
Head injuries have a profound societal impact given that they are the leading cause of death in persons under 45 years of age and the third leading cause overall. To this, we must add the family, social, and financial burdens of survivors who suffer sequelae. Most pathophysiologic changes in cerebral metabolism and blood flow occur in the first few hours after injury. Early management by emergency services and in hospital emergency departments therefore plays a key role in determining prognosis. Although the primary injury cannot be undone, we can limit its progression by minimizing secondary brain damage. From the moment of first response to the patient, once basic resuscitation measures have been taken, the main goal should be to stabilize the patient, especially preventing hypotension and hypoxia, which are independent risk factors for morbidity and mortality. Patients with severe head injury must be transported in stable condition to a tertiary care hospital with a neurosurgery department and an intensive care unit that can monitor such neurologic variables as intracranial pressure and cerebral oxygenation. This review of head injury management addresses 2 aspects that are essential for treatment. We first describe pathophysiologic concepts that influence cerebral blood flow and metabolism and intracranial pressure, and we also cover types of primary and secondary injuries. We then discuss evaluation and management more thoroughly, including measures in prehospital and emergency department settings, as well as intensive care unit treatment involving multimodal neurologic monitoring techniques. [Emergencias 2009;21:433-440]